碘克沙醇致全脑血管造影术后对比剂脑病一例并文献复习
2022-10-03杨涵吴跃辉向欣杨华
杨涵 吴跃辉 向欣 杨华
对比剂脑病(contrast-induced encephalopathy,CIE)是碘化对比剂导致的罕见不良反应,发病率不足1%[1]。CIE是对比剂外渗后其毒性造成的皮质功能损伤,常表现为迅速起病的神经功能障碍。目前临床常用的碘克沙醇是第三代非离子型等渗对比剂,具有与体液等渗、耐受性好的优点。虽然碘克沙醇对股动脉血流量、肾小管功能及心脏功能的影响较其他非离子型对比剂小,是一种具有较高安全性和效能的对比剂[2],但其仍有可能导致CIE的发生。本文报道1例碘克沙醇致全脑血管造影术后CIE,并进行文献复习,以总结CIE的临床表现、发病机制、诊断标准以及治疗方法,以助临床医师对CIE的进一步了解并提高诊治水平。
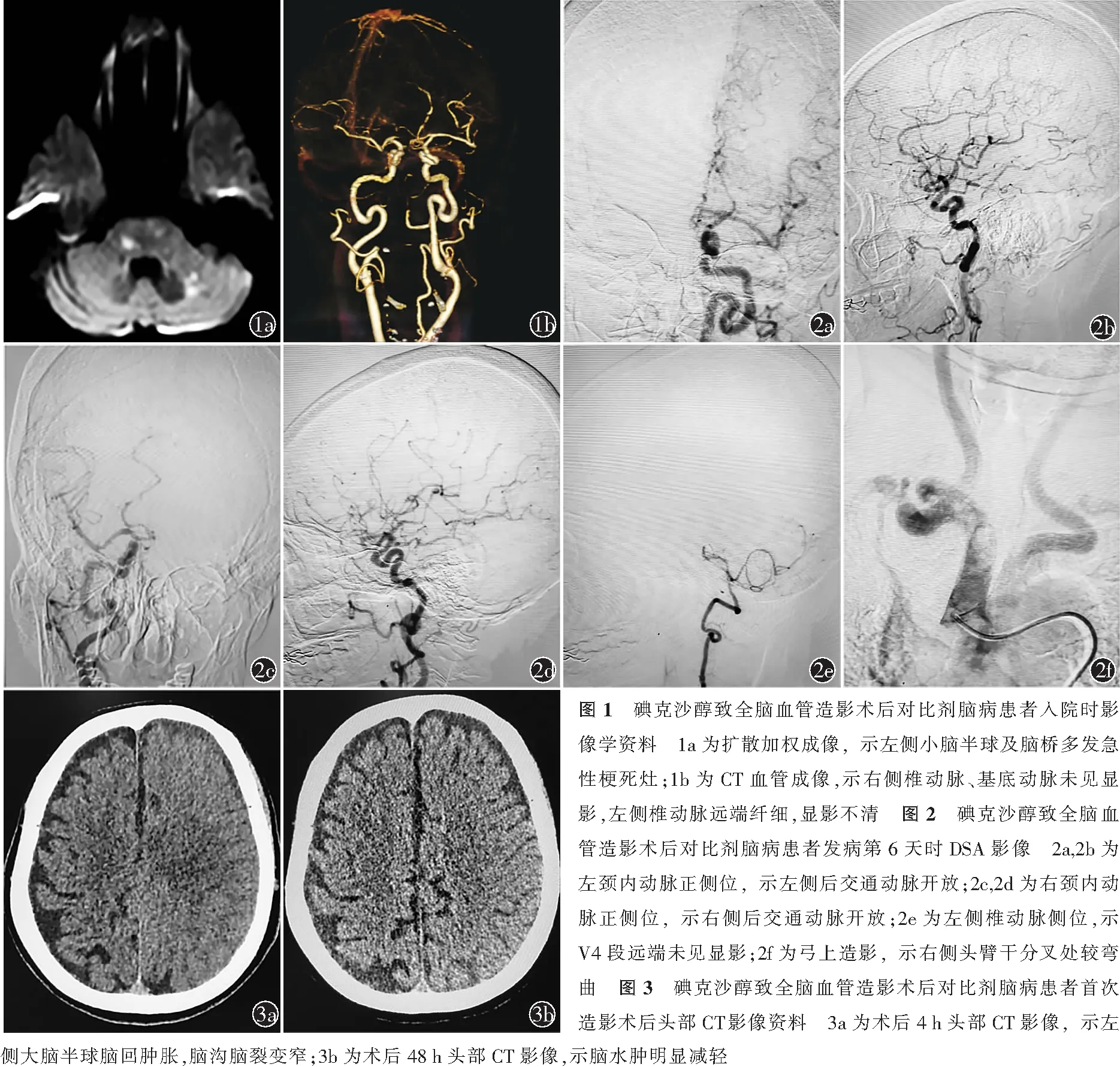
患者女,77岁,因“突发头晕、步态不稳2 d”入住贵州医科大学附属医院神经外科。患者于2 d前无明显诱因出现头晕,呈非旋转性,伴眼花、步态不稳,无复视、眼球运动障碍等。既往高血压病史30年,最高血压185/102 mmHg,未规律降压治疗。入院体格检查:体温:36.9 ℃,脉搏:92次/min,呼吸:13次/min,血压:172/94 mmHg,意识清楚,检查合作,格拉斯哥昏迷量表评分15分,双侧瞳孔正圆、等大,直径3.0 mm,光反射灵敏,双侧肢体肌力Ⅴ级,美国国立卫生研究院卒中量表(NIHSS)评分1分,改良Rankin量表评分1分。入院后头部扩散加权成像显示左侧小脑半球及脑桥多发急性期梗死灶(图1a);头部CT血管成像(CTA)提示右侧椎动脉及基底动脉未见显影,左侧椎动脉远端纤细,显影浅淡,不排除右侧椎动脉、基底动脉重度狭窄或闭塞(图1b),确诊为急性后循环脑梗死。
入院后控制血压于140/85 mmHg左右,予扩容、阿司匹林+氯吡格雷抗血小板聚集、阿托伐他汀降脂稳定斑块、丁苯酞改善微循环等治疗,患者病情稳定,未见新发神经系统阳性体征。为进一步明确患者脑血管情况,必要时行血管开通治疗,与患者家属沟通后于入院第4天局部麻醉下行全脑血管造影术。造影见双侧后交通动脉开放,部分血流经后交通动脉向后循环代偿(图2a~2d),左侧椎动脉远端未见显影(图2e),右侧椎动脉因患者血管极其弯曲(图2f),置管困难,未能进一步明确。与患者家属沟通后同意结束造影,暂继续药物治疗。
术中患者未诉特殊不适,收缩压波动在150 mmHg左右,共使用碘克沙醇约60 ml。术后立即予以补液扩容、水化促进对比剂排泄治疗。术后4 h患者突发右侧肢体偏瘫、失语,意识浅昏迷状,右侧肢体肌力Ⅰ级,左侧肢体肌力Ⅴ级,NIHSS评分18分。急查头部CT显示左侧大脑中动脉密度增高,左侧额颞顶叶脑沟变窄、脑回肿胀,符合弥漫性脑水肿表现(图3a)。不排除左侧大脑中动脉血栓栓塞所致大面积脑梗死。遂急诊再次行全脑血管造影术。术中见双侧前循环显影良好,后循环结果同前。术中收缩压波动在120~145 mmHg,使用碘克沙醇约30 ml。排除大血管闭塞型急性脑梗死后考虑CIE,术后立即予大量补液促进对比剂排泄、甘露醇脱水利尿、尼莫地平控制血管痉挛、糖皮质激素抗炎减轻脑水肿、脑保护剂清除氧自由基等治疗。首次造影术后48 h患者意识好转,复查头部CT显示脑水肿明显减轻(图3b),术后4 d患者恢复言语能力、右侧肢体肌力恢复至Ⅲ级,术后6 d右侧肢体肌力恢复正常,NIHSS评分1分。
讨论心脑血管造影术中碘化对比剂的应用可导致头疼、恶心、荨麻疹、过敏性休克、对比剂肾病、CIE等多种不良反应[3]。CIE是所有不良反应中罕见但最为严重的一种。Zevallos等[1]回顾了1 587例接受心脑血管造影术的患者,其中有11例并发CIE,发病率约为0.69%。Zhang等[4]的研究显示,3 517例使用碘化对比剂的患者中有12例发生CIE,发病率约0.34%。虽然CIE的发生率极低,并且对比剂的改良能进一步降低CIE的发生率,但其起病迅速、症状多样的特点,仍需要引起医务人员的高度警惕[5]。
碘克沙醇所致CIE的临床表现包括局部皮质和皮质下功能受损(如偏瘫、偏盲、皮质盲、失语、帕金森病)和大脑综合征(如精神混乱、癫痫和昏迷)。这些症状通常在术后几小时至几天之内出现,并且影像学表现复杂,缺少特征性改变,部分患者CT无异常表现,部分患者CT表现为脑水肿或蛛网膜下腔高密度影[4-11]。Allison等[7]报道了3例术后出现CIE的未破裂动脉瘤患者,1例在术后6 h出现了定向力障碍、步态不稳,术后8 h进一步出现右侧面瘫和失语;1例在术后2 h出现失语,术后5 h出现嗜睡、呕吐;另1例在术后2 h出现自言自语,术后4 h精神混乱加重,出现嗜睡、失忆;3例患者复查影像学均未见急性缺血或动脉瘤破裂征象。Hamra等[8]报道了1例心绞痛患者在冠状动脉造影术后立刻出现右侧偏盲,急诊行头部CT检查提示静脉窦与脑动脉轻度强化。Zhao等[9]报道了1例因双侧耳鸣入院的患者,术前MRI提示颅内多发脑梗死,MR血管成像(MRA)提示双侧大脑中动脉狭窄,造影术中患者有轻微头疼,术后头疼未缓解并出现恶心、呕吐,复查头部CT未见梗死进展及出血征象,11 h后患者出现嗜睡,17 h后意识昏迷并出现呼吸衰竭,转入ICU行高级生命支持治疗,术后2 d头部CT提示弥漫性脑水肿,术后第9天头部CT提示脑水肿较前加重且出现蛛网膜下腔高密度信号,但均未见脑梗死进展征象,最终患者病情恶化死亡。Yan等[10]报道了1例未破裂动脉瘤患者在造影术后出现嗜睡、四肢肌张力消失,术后CT提示弥漫性脑水肿、双侧蛛网膜下腔高密度影。Kamimura等[11]报道1例右侧颈动脉狭窄患者,在造影术后3 h出现昏睡、左侧肢体强直性阵挛、双眼左偏的症状,CT提示右侧大脑皮质肿胀。刘文虎等[12]报道了1例急性脑梗死合并基底动脉瘤患者,造影术后出现头晕且症状持续未缓解,急查头颈部CTA未见明显新增血管异常,脑灌注成像亦未见明显异常。
由此可见,CIE是一种起病迅速、症状多样的疾病,轻者可出现与血管痉挛类似的嗜睡、失语、精神障碍等表现;重者可出现偏瘫、面瘫、昏迷等与急性卒中类似的表现。此外,还可表现为渐进性病程进展,部分患者可首发定向力障碍、自言自语等精神神经症状,随后逐步出现明显的神经功能障碍。CIE的影像学表现也较为复杂:部分患者头部CT或MRI可无阳性发现;部分患者CT可表现为大脑半球水肿并且可合并蛛网膜下腔密度改变,易被误认为大面积脑梗死。因此,CIE的诊断较为困难,目前尚无明确诊断标准,多采用排他性的诊断策略,在排除新发出血、脑梗死以及原发病进展后,均应考虑到CIE的可能。本例患者术后4 h出现右侧肢体偏瘫、失语、昏睡,同时头部CT提示左侧大脑中动脉密度增高并左侧大脑半球弥漫性脑水肿,高度怀疑左侧大脑中动脉急性血栓栓塞所致大面积脑梗死,但再次行脑血管造影发现双侧前循环通畅,最终诊断为CIE。本例CIE的临床表现极具迷惑性,与急性大面积脑梗死相似,国内外尚未见类似发病案例,需引起医务人员的高度警惕。
CIE的发病机制尚不明确,目前认为可能的机制有以下几种:(1)对比剂的机械刺激导致血-脑屏障和血管内皮细胞破坏,使得血-脑屏障原有的作用消失,血液中的对比剂突破血-脑屏障在大脑中蓄积,干扰大脑皮质功能引起CIE,在CT中表现为大脑皮质或皮质下增强[5];(2)高渗碘对比剂溶液对血-脑屏障的破坏。高渗对比剂可以对大脑小动脉、毛细血管和小静脉的内皮细胞施加更大的渗透压,导致细胞收缩和紧密连接的细胞分离,促进对比剂流入血管外室,这也是目前对比剂研发的重要理论依据[13];(3)对比剂注入引起大脑远端动脉血管痉挛,导致患者皮质功能受损而出现一系列与卒中相似的临床表现[14];(4)在合并高血压病基础上,血-脑屏障和脑血管自我调节能力较正常人下降,再加上注射对比剂引起血管腔内压力增加,导致血管壁张力增加和紧密连接分离,导致血-脑屏障破坏,引起颅内液体和对比剂的局部转移[8-9]。本例患者的发病机制可能是长年的高血压导致脑血管自我调节能力下降并出现脑小血管病变,血-脑屏障功能受损;同时,造影术中因左侧颈总动脉开口处及分叉处较弯曲,术中曾多次向左侧前循环注射对比剂,一方面可加重血-脑屏障损伤,另一方面可导致脑血管痉挛,造成对比剂滞留,进一步加重血-脑屏障损伤。最终左侧大脑半球血-脑屏障被破坏,对比剂外漏,其毒性作用刺激脑组织,引起相应病理改变。
既往有血-脑屏障受损的原发病患者可能更容易发生CIE,如颅内肿瘤、脑梗死、未控制的高血压、糖尿病等[10]。此外,Uchiyama等[15]的一项兔实验研究结果表明,以较低的液体温度(25 ℃)和较短的注射间隔(1 s)注射高碘浓度(300 mgI/ml)和高渗透压(1 540~1 797 kPa)的对比剂时,血-脑屏障被破坏的风险最高。因此术中操作不当,如短时间内大量或重复注射对比剂,注射压力过高、速度过快,直接注射未稀释的对比剂,使用高渗、高黏滞度的对比剂等,均可能导致CIE的发生。
发现CIE后需迅速处理,积极治疗,治疗原则为加速对比剂代谢的同时保护脑功能,减少脑组织所受毒性刺激,也应积极处理原发病。可采用糖皮质激素、脱水利尿、改善微循环、降低脑耗氧量、大量补液及对症处理[4-6],以维持生命体征稳定。Spina等[5]回顾了52例CIE患者,其中51例患者经上述治疗后均完全康复,仅1例患者未完全康复,该研究表明CIE预后通常较好。本例患者采用上述治疗措施处理后也取得了良好的预后。但Zhao等[9]报道的1例双侧大脑中动脉狭窄患者,在造影术后立刻出现CIE,经上述治疗方式处理后,脑水肿及蛛网膜下腔高密度持续未缓解,最终该患者死亡。因此病程中需密切关注患者病情变化,监测颅内变化,做好医患沟通,若出现脑水肿加重、持续未缓解等情况,可考虑手术治疗以挽救患者生命。
综上所述,CIE是一种发病率极低的对比剂不良反应,但其起病迅速、症状多样的特点使得CIE的诊断较为困难。本例CIE患者临床表现与前循环急性大面积脑梗死类似,若盲目诊断为急性脑梗死并进行治疗,可能会加重患者病情,造成严重不良后果。因此,造影术后出现新发神经系统症状时,应考虑到CIE的可能并积极进一步排除。本中心目前认为:(1)心血管疾病患者及未出血的动脉瘤或动静脉畸形患者,在造影术后出现新发神经系统症状,而头部CT无异常征象或头部CT表现为脑水肿时,应首先考虑CIE;(2)脑梗死患者在造影术后出现症状加重或出现新发症状,头部CT显示脑水肿加重时,应首先考虑有无原发病加重,次要考虑CIE;头部CT较前无明显变化或出现蛛网膜下腔高密度影时,应首先考虑CIE;(3)出血性脑血管疾病患者(破裂动脉瘤、动静脉畸形),在造影术后出现症状加重或出现新发症状,而头部CT较前无明显变化时,需仔细鉴别CIE和血管痉挛等并发症。为避免CIE的发生,应注意:(1)既往有高血压病、糖尿病病史的患者需要在术前做好疾病管理,降低血-脑屏障被破坏的风险;(2)造影过程中,可使用等渗盐水将对比剂稀释以减小其对颅内血管的刺激;(3)避免短时间内大量或重复注射对比剂。此外,应严格掌握造影术的适应证,尽量选用CTA和MRA等明确脑血管情况,以减少潜在的不必要风险。本例患者为在有CTA结果的情况下行脑血管造影,考虑患者CTA提示基底动脉重度狭窄和闭塞可能,而其临床表现并不严重,且患者发病时间为急性脑梗死介入治疗时间窗(48 h~14 d),因此为进一步明确前循环是否向后循环代偿、其代偿程度是否需要进一步介入治疗,且CTA和MRA无法明确颅内代偿情况,故予行脑血管造影术。
虽然CIE预后通常较好,无后遗症状,但其病程变化多端,容易给患者家属及医务人员带来巨大心理压力。医务人员需充分认识该疾病,术前务必做好风险告知,做好医患沟通,一旦发生CIE时能积极正确处理,保障医疗安全。必要时也可以考虑手术治疗,挽救患者生命。
