三维数字减影血管造影在颅颈交界区硬脑膜动静脉瘘手术中的作用
2022-10-03佟献增叶明
佟献增 叶明
颅颈交界区一般指围绕枕骨大孔的枕骨至第二颈椎的区域,此区域神经血管解剖关系复杂。颅颈交界区硬脑膜动静脉瘘(craniocervical junction dural arteriovenous fistula,CCJDAVF)是较为罕见的动静脉瘘类型,可因蛛网膜下腔出血或者脑干和(或)上颈髓的静脉性充血表现为严重的神经功能障碍[1-4]。DSA是诊断CCJDAVF的“金标准”。然而,由于复杂的局部解剖,二维DSA上很难辨别清楚动静脉瘘的血管构筑情况[5-10]。在二维DSA上,对于血管构筑的术前精确判断面临挑战,包括识别供血动脉、动静脉瘘的瘘口、引流静脉近端以及相关的动脉瘤等。而供血动脉、瘘口、引流静脉近端以及相关动脉瘤的精确判断和定位是手术治疗的关键[6,8,10-11]。
本研究将三维DSA(three diamention DSA,3D DSA)作为CCJDAVF术前评估的重要工具,以指导手术入路设计以及手术的实施过程。
1 对象与方法
1.1 对象
回顾性纳入2019年2月至2021年11月就诊于首都医科大学附属北京友谊医院神经外科(2例)和首都医科大学宣武医院神经外科(14例)由第一作者主刀或第一作者和通信作者共同主刀的CCJDAVF患者16例,其中男13例,女3例;年龄43~75岁,平均(58.6±9.2)岁;既往史:高血压病5例,糖尿病3例,冠心病 1例。所有患者否认颅脑外伤、颅内感染及颅脑手术病史。临床表现:蛛网膜下腔出血6例(Hunt-Hess分级Ⅰ级1例,Ⅱ级4例,Ⅲ级1例),其中5例术前表现为头痛、颈项强直,1例表现为嗜睡状态,未见其他神经功能障碍;非出血性CCJDAVF 10例,病史1~12个月,平均(6±4)个月,其中9例表现为脑干和(或)颈髓水肿引起的神经功能障碍,1例表现为颈肩部疼痛。10例非出血性患者中,2例表现为脑干水肿和肢体无力,由于在外院诊断为“急性脊髓炎”,行大剂量糖皮质激素冲击治疗,1例(例14)入院时表现为双上肢肌力Ⅳ级和双下肢肌力Ⅲ级,另1例(例5)表现为双上肢肌力Ⅲ级,双下肢肌力0级,呼吸衰竭(气管插管呼吸机维持)以及大小便失禁;1例(例2)因肢体无力、脑干水肿在外院行显微外科手术治疗,但未处理瘘口及引流静脉起始。见表1。本组患者术前主要临床表现及改良Rankin量表(mRS)评分见表1。
本研究方案经首都医科大学附属北京友谊医院和首都医科大学宣武医院伦理委员会审核批准,患者或其家属签署了诊疗知情同意书。
1.2 纳入与排除标准
纳入标准:(1)纳入时间为2019年2月至2021年11月;(2)经第一作者独立手术或第一作者与通信作者共同手术治疗的CCJDAVF;(3)患者临床表现为蛛网膜下腔出血或者进行性脑干(或脊髓)神经功能障碍(包括肢体麻木、肢体无力、颅神经麻痹或者神经根痛)[3,12];(4)出血患者CT平扫表现为以后颅窝和第四脑室为主的蛛网膜下腔出血[3];(5)MRI平扫表现为髓周迂曲血管流空影,非出血患者同时表现为脑干和(或)颈髓充血性水肿[12];(6)所有CCJDAVF经DSA检查确定诊断[3,12],并行3D DSA检查。
排除标准:(1)仅行DSA检查但未行3D DSA检查;(2)仅行血管内栓塞治疗;(3)合并严重基础疾病不能耐受手术或拒绝参加研究;(4)临床资料或随访资料不全。
1.3 影像学检查及处理
1.3.1设备:DSA机(GE Healthcare IGS 630,Buc,法国,或GE Healthcare IGS 730,Buc,法国),后处理工作站(GE Healthcare AW 4.7,Buc,法国),后处理软件包(Volume Viewer 11.3),高压注射器(Medrad Incorporated Mark 7 Arterion,Bayer,美国)。
1.3.2影像采集:患者取仰卧位,常规消毒铺巾后Seldinger法穿刺股动脉,留置动脉鞘。从右侧股动脉将5 F造影导管置于供血动脉主干,多为椎动脉供血,少数情况下为枕动脉或咽升动脉,后行造影以及3D DSA旋转。
1.3.3三维采集:Interv Neuro协议下的Carotids子协议下,对感兴趣区行三维高清锥形束CT检查,参数为视场角30 cm,C臂旋转速率40o/s,对比剂注射速率2 ml/s,总量14 ml,压力100 psi,延迟曝光2 s。于后处理工作站行三维重组。
1.3.4图像制作与处理:图像由1名主管技师制作。在后处理工作站自动重组三维血管、三维骨骼,通过工作站内置的三维 Compare Sub软件进行容积渲染处理,包括容积的颜色、透明度、形态等。由于数据源自单次三维采集,无需手动配准,血管与骨骼的三维虚拟现实数字模型自动精准融合,影像融合图像由1名神经介入医师进行临床判断。根据血管造影结果以及影像融合结果,判断供血动脉、瘘口位置、引流静脉起始、引流静脉走行、伴发动脉瘤或静脉瘤的情况以及瘘口与颅骨和上颈椎的三维空间关系,制定相应的手术计划。
1.4 手术方法
气管插管全身麻醉后,患者俯卧位,上头架,取枕下后正中切口,切口上至枕外粗隆下2~3 cm,向下至第二颈椎或第三颈椎棘突水平,骨质暴露范围为枕外粗隆至枕骨大孔连线中点以下的枕大孔区骨质、第一颈椎后弓,并根据骨质暴露的需要向上或向下少许延长切口。根据瘘口的侧别和位置确定骨窗范围。对于瘘口位于单侧的病例,骨质去除范围为同侧枕骨大孔区骨质、第一颈椎后弓的病灶侧,病灶对侧的骨质仅进行少许去除。对于双侧CCJDAVF病例,则需要去除双侧骨质。对于瘘口位于中线的患者,尤其是椎动脉发出的脑膜后动脉供血的CCJDAVF,仅需要去除枕骨大孔后缘中点及附近骨质,无需打开第一颈椎后弓。显微镜下打开硬膜后,在蛛网膜下腔可找到迂曲扩张的引流静脉。根据3D DSA以及影像融合技术得到的瘘口(引流静脉起始)与颅颈交界区骨质的三维空间关系,较容易找到瘘口位置即引流静脉起始,确认引流静脉走形与DSA、3D DSA以及影像融合的结果一致后,采用双极电凝后切断瘘口。
1.5 术后及随访时疗效评估
全身麻醉清醒后,对患者进行神经系统检查,包括意识、语言、瞳孔、生命体征、颅神经、感觉和肌力等的评估。术后24 h内复查头部CT,了解患者术后颅内情况,并注意患者的呼吸、血压以及液体出入量,防止术后髓周静脉血栓形成导致的神经功能障碍。术后即刻(在DSA复合手术室治疗的患者)或术后出院前(在普通手术室治疗的患者)行DSA检查,从影像学角度评估CCJDAVF手术效果。采用mRS评分对患者在术后出院前及随访时进行神经功能评估。术后随访方式为门诊就诊和电话随访两种方式,随访时间为术后1个月,对于出院时mRS评分3分及以上的患者,术后1个月及3个月均进行随访。
2 结果
2.1 影像学结果
16例患者中,蛛网膜下腔出血6例,出血累及脑干及上颈髓周围2例,累及脑干、上颈髓周围以及第四脑室4例;脑干和(或)颈髓水肿导致神经功能障碍9例;仅由病变引起颈神经受压者1例。(1)供血动脉:1例供血动脉仅由咽升动脉硬膜支供血,其余15例患者共16个CCJDAVF(1例为双侧CCJDAVF)均主要由椎动脉脑膜支供血(其中1例同时由同侧枕动脉供血,1例同时由同侧咽升动脉供血,1例同时由脊髓前动脉软膜支供血并伴有动脉瘤样结构)。(2)瘘口位置:11例瘘口位于齿状韧带的前方,椎动脉穿硬膜处周围,其中1例SAH患者为双侧CCJDAVF,瘘口均属于此种类型;3例瘘口位于枕髁内上方硬膜下;椎动脉发出的脑膜后动脉供血的2例CCJDAVF,其瘘口位于枕骨大孔后缘附近中线硬膜下。(3)引流方向:蛛网膜下腔出血的CCJDAVF,其引流方向主要通过髓前静脉向上引流;表现为脑干和(或)颈髓水肿和神经功能障碍的CCJDAVF,其引流方向通过髓周静脉向下引流;由椎动脉发出的脑膜后动脉供血的2例CCJDAVF,表现为脑干及颈髓水肿和神经功能障碍,其引流方向为通过髓周静脉向下引流。
2.2 手术治疗及随访结果
本组16例患者中,1例(例2)曾试图通过血管内介入治疗栓塞瘘口,但未能成功,瘘口仍然存在,症状无改善,从而转为显微手术切断瘘口。其余15例均在造影后进行显微手术切断瘘口。术后行DSA检查均确认DAVF瘘口完全消失。表现为蛛网膜下腔出血的6例患者,术后1个月mRS评分0~1分,1例在术后40 d表现为脑积水,再次行脑室腹腔分流术,术后无明显神经功能障碍。10例非出血性CCJDAVF患者中,9例术后1个月mRS评分0~1分;仅1例(例5)术前表现为四肢瘫痪、呼吸功能衰竭者(75岁老年患者,术前在外院曾用糖皮质激素冲击治疗),术后伴有手术切口脑脊液漏,给予换药,腰椎穿刺外引流,切口愈合后出院,出院时已脱离呼吸机,四肢肌力Ⅲ级,mRS评分4分,术后1个月mRS评分3分,术后3个月mRS评分仍为3分;1例因脑干水肿在外院曾行糖皮质激素冲击治疗而导致四肢瘫痪(双上肢肌力Ⅳ级,双下肢肌力Ⅲ级,mRS评分4分)的患者,术后1个月四肢肌力恢复至Ⅴ级,mRS评分0分。
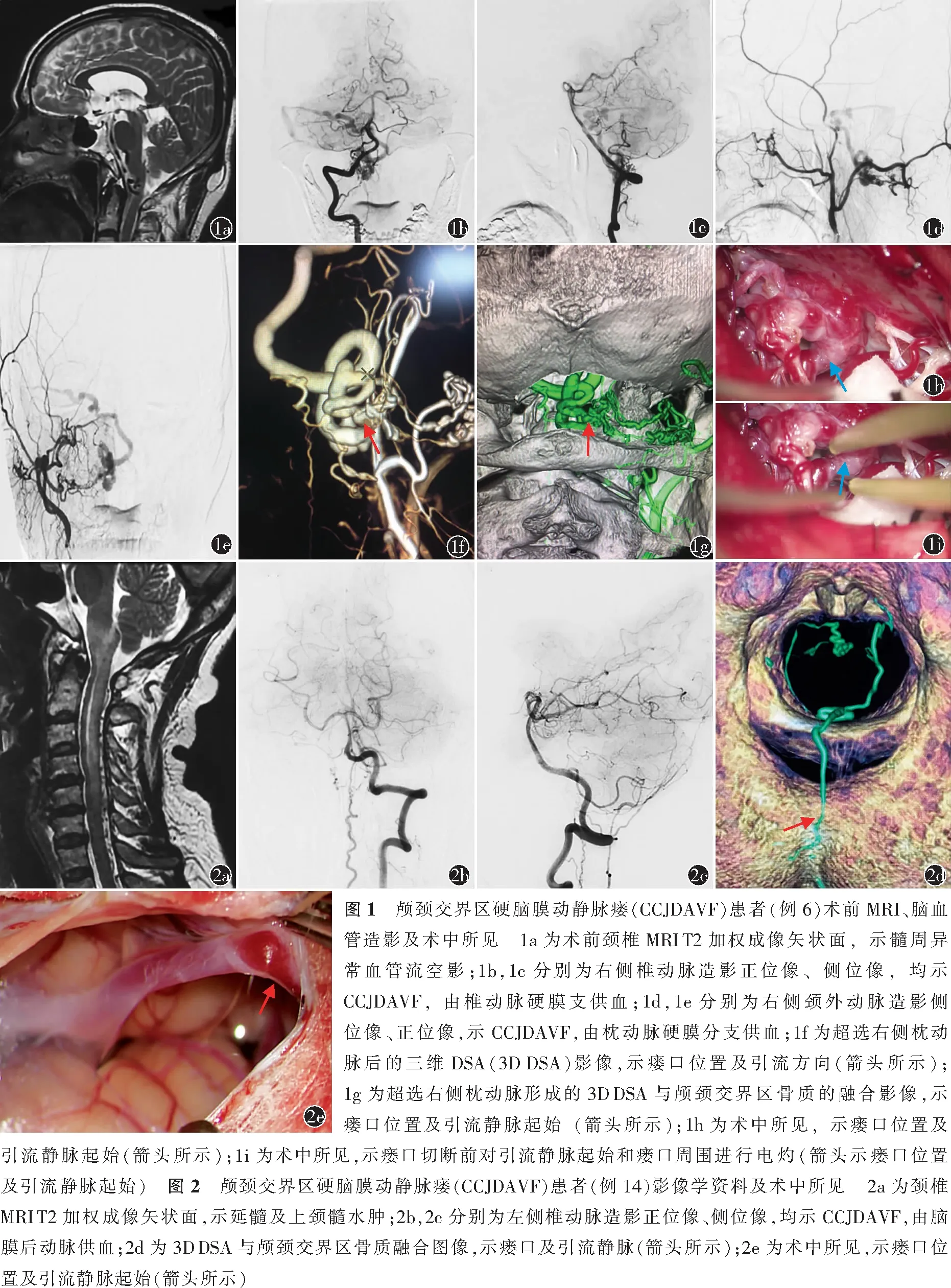
典型病例1男,67岁,因“蛛网膜下腔出血后头痛头晕10 d”于2019年7月18日就诊于首都医科大学宣武医院神经外科。患者既往高血压病史20年,规律口服降压药物,血压控制在正常范围。入院时仍有轻度头痛,颈项强直,Hunt-Hess分级Ⅰ级,四肢肌力Ⅴ级,mRS评分2分。术前头颈部MRI T2加权成像示延颈交界处髓周异常血管流空影(图1a);二维DSA示CCJDAVF,由右侧椎动脉硬膜支供血(图1b,1c)以及枕动脉硬膜分支供血(图1d,1e),为同一瘘口。由于椎动脉与瘘口的关系显示不清晰,超选枕动脉并行3D DSA(图1f)以及融合图像(图1g),示瘘口解剖学位置位于椎动脉后方硬膜下。术中根据3D DSA以及融合图像,找到瘘口和引流静脉起始(图1f,1g)并进行电凝切断(图1h,1i)。术后患者无手术相关并发症,四肢肌力Ⅴ级,mRS评分1分。出院后1个月门诊随访,患者四肢肌力Ⅴ级,mRS评分0分。
典型病例2女,57岁,因“双下肢麻木无力2个月,外院大剂量糖皮质激素冲击后加重10 d”于2020年11月9日就诊于首都医科大学宣武医院神经外科。既往史:高血压病史5年,规律口服降压药物,血压控制正常。外院诊断为“急性脊髓炎”,给予大剂量糖皮质激素(1 000 mg甲强龙/d)治疗1 d后出现四肢瘫痪,双上肢肌力由Ⅴ级变为Ⅳ级,双下肢肌力由Ⅳ+级变为Ⅲ级。入院体格检查:双上肢肌力Ⅳ级,双下肢肌力Ⅲ级,双下肢痛温觉减退,mRS评分4分。颈椎MRI T2加权成像示延髓及上颈髓水肿明显(图2a);二维DSA示左侧椎动脉硬膜支(脑膜后动脉)供血的CCJDAVF(图2b,2c);超选椎动脉脑膜后动脉并行3D DSA以及融合图像(图2d)可清晰显示瘘口的解剖学位置;术中根据3D DSA以及融合图像,找到瘘口和引流静脉起始(图2e)。术后患者无手术相关并发症,四肢肌力Ⅳ级,mRS评分2分,出院后1个月门诊随访,患者四肢肌力Ⅴ级,mRS评分0分。
3 讨论
CCJDAVF发病的机制仍不清楚,目前观点倾向于是与外伤、手术、感染等相关的一种获得性疾病。据文献综述,CCJDAVF男女发病比例为 3∶1,主要发病年龄平均为(57±10)岁[12]。CCJDAVF临床表现主要包括蛛网膜下腔出血、脑干和(或)颈髓水肿、脑干功能障碍[3,12]。少见的临床表现有神经根痛、颅神经麻痹等。我们在临床实践中仅发现1例单纯以神经根痛为临床表现的CCJDAVF。本组患者中,非出血性CCJDAVF病例均表现为慢性病程,但有2例在发病后因行糖皮质激素冲击治疗表现为突然截瘫和四肢瘫痪。因此,此类患者在瘘口切断之前慎用糖皮质激素冲击。CCJDAVF的静脉引流方向与临床表现密切相关,本组CCJDAVF引流方向与文献总结一致:引流静脉向尾侧引流(通过髓周静脉向下引流)的患者主要表现为脑干和(或)脊髓水肿,引流静脉向颅侧引流(通过髓前静脉、桥前静脉等向上引流)的患者主要表现为蛛网膜下腔出血[3,10,13-15]。
CCJDAVF的治疗方式目前有介入栓塞和显微手术切断瘘口两种方法。本研究中,对1例患者(例2)曾试图通过血管内介入治疗栓塞瘘口,但未能成功。其主要原因是:病变供血动脉较细,微导管无法接近瘘口,导致最终仅栓塞此供血动脉,而瘘口仍然存在,症状无改善,从而转为显微手术切断瘘口。其余15例均在造影后进行显微手术切断瘘口。在Fujimoto运用三维计算机图形技术帮助下进行显微手术切除的6例CCJDAVF中,有1例曾进行血管内介入栓塞,但栓塞后因脑干缺血导致神经功能障碍程度加重,而直接行显微手术切断瘘口者均获得满意的效果,术后均未发生缺血并发症[16]。对于CCJDAVF,显微手术直接切断瘘口较血管内介入治疗更有优势,局部微血管循环的情况可通过术中吲哚菁绿荧光造影来实现[17-18]。
颅颈交界区的神经血管解剖结构较其以下的脊柱脊髓区域更为复杂[19-23]。这些神经和血管结构走行相互交织,构成了复杂的颅颈交界区神经血管复合体。在这样一个复杂的神经血管系统内发生的CCJDAVF,医师仅靠传统的二维DSA不足以认清其构筑和毗邻关系,可能形成盲目的手术计划。早期对于CCJDAVF瘘口的精确位置曾存在争议[5,8,11]。近期日本神经血管内治疗学会进行了一项多中心研究,共纳入54例颅颈交界区动静脉瘘患者,包括59个动静脉瘘。发现典型的仅由根硬膜动脉供血的CCJDAVF仅占所有颅颈交界区动静脉瘘的37%(20例)[24]。而本研究患者中,CCJDAVF的瘘口位于颅颈交界区硬膜上,瘘口位置相对固定,多数位于齿状韧带的前方,椎动脉穿硬膜处。5例由于供血的硬膜动脉的走行特点,位于后正中线硬膜下或者齿状韧带的后方。在我们的病例中,均采用后正中入路找到瘘口和引流静脉起始,而既往有采用远外侧入路的报道[25-28]。
3D DSA以及影像融合技术较二维 DSA更有助于医师对CCJDAVF血管构筑的认识,尤其是当供血动脉较细时。影像融合技术将复杂的解剖结构可视化,使得医师充分认识病变构筑、瘘口位置以及相邻的血管及颅骨解剖结构,从而有助于制定手术计划。三维多参数影像融合技术或者三维计算机图形学较二维DSA的优势在于更高的空间分辨率以及更好的可视化[16,29-31]。而且,3D DSA与MRI影像融合技术不仅能够显示较细的血管结构,还能够显示这些血管结构与硬膜以及脑干、脊髓的关系[32]。在本研究中,均通过术前影像融合技术制定CCJDAVF手术计划,准确找到瘘口并切断,术后DSA均证实瘘口消失,本研究结果也显示了影像融合技术在CCJDAVF治疗中的重要临床意义。
总之,3D DSA以及影像融合技术有助于对CCJDAVF的构筑进行充分的术前认识,从而对于其周围神经血管结构等进行充分的理解,进而制定手术计划,明确手术入路,减少不必要的手术暴露,避免盲目操作,最大程度地实现降低神经血管损伤的目的。因此,3D DSA以及影像融合技术可作为一项指导CCJDAVF显微外科手术的有效工具。
