青少年脊柱侧弯后路矫形手术围术期异体输血的危险因素
2022-09-28马满姣马璐璐张秀华仉建国沈建雄张爱华刘长城
马满姣,马璐璐*,张秀华,仉建国,沈建雄,张爱华,陈 林,刘长城
(中国医学院科学院 北京协和医学院 北京协和医院 1.麻醉科; 2.骨科,北京 100730;3.北京大学第三医院 麻醉科,北京100191;4.北京市平谷区妇幼保健院 麻醉科,北京 101200;5.首都医科大学大兴教学医院 麻醉科,北京 102600)
青少年脊柱侧弯(adolescent scoliosis, AS)是常见的脊柱畸形,手术是先天性和神经肌肉型脊柱侧弯(neuromuscular scoliosis, NMS)的一线治疗方法,也是青少年特发性脊柱侧弯(adolescent idiopathic scoliosis, AIS)的重要治疗方式。由于该类患者是发育不成熟的青少年,比成年人年龄小、体质量轻、血容量少,而手术暴露范围是富含血管的椎旁肌肉、椎体和静脉丛,加上矫形角度大、手术时间长等原因,导致失血明显增加,患者接受异体输血的风险增加,而异体输血会增加输血相关风险[1]。年龄[2]、性别[3]、低体质指数(body mass index, BMI)[4]、合并症[5]、术前Cobb角[6]、手术入路[5]、手术节段[3-5,7]、手术时间[3,8]、侧弯类型[8]和截骨手术[7]等可能是影响脊柱侧弯矫形手术出血和异体输血的重要因素,但是哪些因素是AS患者后路矫形手术围术期异体输血的危险因素尚无定论。本研究旨在了解AS患者后路矫形术的围术期异体输血率及其危险因素,了解围术期异体输血对患者预后的影响,利于医生在术前评估时做出个性化地预测和输血决策,为完善患者血液管理(patient blood management,PBM)提供依据。
1 资料与方法
1.1 研究对象
本研究为单中心回顾性队列研究,2015年1月至2017年5月在北京协和医院骨科行脊柱侧弯矫形手术的患者连续纳入本研究。
纳入标准:1)需要行手术治疗的脊柱侧弯患者;2)主要手术方式为后路脊柱侧弯矫形、植骨融合、内固定术,如有必要,同时行截骨手术;3)纳入10岁≤年龄≤18岁的青少年。
排除标准:1)翻修或二次手术;2)生长棒撑开术;3)合并严重出凝血疾病。
1.2 临床资料的收集
围术期定义为从患者手术开始至出院,术中指从手术开始至手术结束,术后指从手术结束至出院。患者的年龄、性别、身高、体质量、合并症、脊柱侧弯类型、手术节段、术前和矫正后的术后Cobb角(取术前最后一次X线和术后第一次复查X线显示的最大Cobb角)、是否行截骨手术、术后异体输血量、术后总引流量、围术期血常规和凝血指标、住院时间、严重并发症及住院花费由医院信息系统(hospital information system, HIS)获取。美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级、手术时间、估计出血量(estimated blood loss, EBL)、自体血回输量、术中输液量、术中异体输血量、术后是否返重症监护病房(intensive care unit, ICU)等术中信息通过手术室麻醉信息系统获取。
根据已获得数据计算出:1)估计血容量(estimated blood volume,EBV),EBV(L)=体质量(kg)×0.07;2)校正身高(m)=[术前测量身高(cm)+Y(cm)]/100,其中logY(cm)=0.011X(°)+0.177,Y(cm)为患儿因脊柱侧弯导致的身高损失量,X为术前最大Cobb角;3)校正BMI=体质量(kg)/校正身高(m)2;4)脊柱侧弯矫正率(%)=[(术前Cobb角(°)-术后Cobb角(°)]/术前Cobb角(°)。
按照中国诊断标准,血红蛋白值<120 g/L(男)和110 g/L(女)定义为贫血;BMI≤18.5 kg/m2为体质量过低,18.5 kg/m2~24 kg/m2为体质量正常,24 kg/m2~28 kg/m2为超重,BMI≥28 kg/m2为肥胖。
1.3 结局指标
主要结局指标为患者围术期接受异体血输注,次要结局指标为术后住院时间和住院花费。按照是否接受围术期异体血输注,将患者分为输血组和非输血组。
1.4 统计学分析
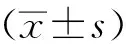
2 结果
2.1 一般情况
共检索出AS患者648例,剔除二次手术患者24例和生长棒撑开手术患者155例,本研究最终纳入469例患者。平均年龄(14.0±0.1)岁,男性占27.5%,女性占72.5%,平均校正BMI (17.2±0.1)kg/m2。低体质量患者346例(73.8%),正常体质量患者105例(22.4%),超重肥胖患者18例(3.8%)。ASA分级Ⅰ级患者352例(75.0%),Ⅱ级患者111例(23.7%),Ⅲ级患者6例(1.3%)。术前血红蛋白(HGB)为(135.3±12.7)g/L,术前贫血患者比例为3.4%。
侧弯类型方面,AIS患者320例(68.2%),先天性脊柱侧弯96例(20.5%),NMS患者18例(3.8%),其他类型脊柱侧弯35例(7.5%),其中包括(类)马凡综合征21例,神经纤维瘤病性7例,成骨发育不全性2例,低碱性磷酸酶1例,面肩肱型发育不良1例,非霍奇金淋巴瘤椎体切除术后1例,颅锁骨发育不全综合征1例,Prader-Willi综合征1例。
AS患者后路矫形术手术时间为218(180,260)min,手术节段数为11(8,13)个。平均术前Cobb角为(55.2±20.4)°,术后Cobb角为(13.2±15.8)°,侧弯矫正率为76.1%。手术出血量为500(300,7 000)mL,EBL/EBV% 为13.7(9.0,22.1)%。围术期异体输血率为30.5%,异体输血量为(171±306)mL,血浆输注量为(94±226)mL,术中异体输血率为21.5%,术后异体输血率为14.3%。AIS患者异体血输注率为13.8%,先天性为37.5%,NMS为27.8%,其他类型为45.8%。术中使用自体血回输393例,使用率为83.8%,平均自体血输注量为(345±212)mL。
2.2 围术期异体输血的单因素和多因素分析
纳入患者按照围术期是否输注异体血分为输血组(n=143)和非输血组(n=326)。两组术前变量比较结果(表1)表明在校正BMI、结构性CNS异常、ASA分级、侧弯类型(NMS除外)、手术节段、术前Cobb角、截骨手术、术前贫血和术前活化部分凝血活酶时间(APTT)有差异(P<0.05)。

表1 输血组和非输血组术前变量的比较
根据ROC曲线确定手术节段和术前Cobb角的界值分别为12.5个节段和64.5°,以此作为手术节段和术前Cobb角连续变量转换为分类变量的依据。
纳入有统计学差异的变量包括校正BMI、侧弯类型、结构性CNS异常、ASA分级、手术节段(分类变量)、术前Cobb角(分类变量)、截骨手术、术前贫血和术前APTT进行Logistic回归分析。分类变量以AIS、不存在结构性CNS异常、ASA I级、术前无贫血、手术节段≤12.5个、术前Cobb角≤64.5°和未行截骨手术作为参考指标。多因素分析结果(表2)显示校正BMI、其他类型脊柱侧弯、术前贫血、手术节段>12.5个、术前Cobb角>64.5°和截骨手术是AS患者后路矫形术围术期异体输血的独立危险因素。

表2 围术期异体输血的单因素和多因素Logistic回归分析Table 2 Univariable and multivariable Logistic regression analysis for perioperative allogeneic blood transfusion
2.3 术中和术后变量的比较
术中和术后变量的比较结果(表3)显示输血组的手术时间、术中总输液量、EBL/EBV%、自体血使用比例和回输量、术后总引流量、术后返ICU比例、住院时间和花费均大于非输血组(P<0.01)。

表3 输血组和非输血组术中和术后变量比较Table 3 Comparison of intraoperative and postoperative variables between transfusion group and non-transfusion group
3 讨论
与健康同龄人相比,在青春期生长阶段AIS患者体质量轻、BMI小和校正身高更高[9],低BMI人群可能更容易发生脊柱畸形。本研究发现,校正BMI增加是围术期异体输血的保护性因素。低BMI和低体质量的患者异体输血风险增加,可能是因为自身血容量少,在出血量大时发生休克等并发症的可能性明显提高[4,8]。另外,AIS患者低BMI与术前凝血异常、哮喘和更大的矫正胸弯角度相关[10],预示着该类患者存在出血倾向,伴随着手术难度增加。
文献报道马凡综合征(Marfan syndrome)[11]等综合征型脊柱侧弯矫形手术的围术期异体输血率较特发性脊柱侧弯患者高,且常有多系统受累、合并症多,在本研究中其他类型患者围术期异体输血率最高。其次为先天性脊柱侧弯,该类型的手术术中多进行截骨,其截骨率为29.6%,围术期异体输血的风险增加了6.6倍,说明大量失血的风险可能由外科手术操作所决定[7],即综合征型的患者和需要截骨手术的患者,围术期血液管理较为复杂。
该研究中术前贫血的患者术中异体输血率为31.2%,围术期异体输血率为62.5%,说明术前贫血的患者即使术中没有接受异体输血,由于术后引流量大、自体血回输无效等原因,血红蛋白可能在术后降至需要异体输血的阈值以下。在实施完善的患者血液管理方案的医院,术前血红蛋白不是决定异体输血的预测因素,因为贫血在术前得以纠正,所以手术出血量成为决定是否输注异体血的关键因素,而手术节段和Cobb角决定了手术出血量[6],这解释了本研究中手术节段长和术前Cobb角大的患者异体输血风险增加的原因。
本研究尚存在不足:1)此研究为单中心回顾性研究,可能存在未平衡的混杂因素;2)以侧弯病因分类时,该中心的神经肌肉型脊柱侧弯的病例数较少,增加了分析结果的假阴性率。
总之,AS患者后路矫形术围术期异体血输血率为30.5%,异体输血的危险因素为校正BMI、其他类型脊柱侧弯(相比于AIS)、术前贫血、手术节段>12.5个、术前Cobb角>64.5°和截骨手术,输血组比非输血组的患者术后返ICU率更高、住院时间更长和住院花费更多。遇到高危患者,应该为其实施更加积极全面的血液保护技术。
