以发热和颅高压为主要表现的抗MOG抗体相关疾病一例
2022-09-22吴雨晴林柳余杭海伦陆杰
吴雨晴 林柳余 杭海伦 陆杰
1 病例报告患者女,26岁。因“发热,头痛3周”于2021-9-11入院。入院前20 d出现头痛,主要为前额部和后颈部酸痛,夜间明显。3 d后头痛加重,并出现发热,体温37.6℃左右,伴乏力,纳差。至当地医院就诊,考虑为“上呼吸道感染”,予以抗病毒、抗生素治疗后症状无明显改善。后于9月4日和8日行2次腰穿脑脊液检查,结果显示:颅内压从210 mmH2O(1 mmH2O=9.8 Pa)增至440 mmH2O(正常参考值:80~180 mmH2O),白细胞数由170×106/L升至200×106/L(正常参考值:0~8×106/L),蛋白质由0.48 g/L增至0.60 g/L(正常参考值:0.2~0.4 g/L),余指标未见明显异常。脑脊液病原微生物宏基因组测序(mNGS;杭州未一医学检验实验室)、脑脊液抗酸染色、脑脊液结核抗体及血结核感染T细胞斑点实验(T-SPOT)均未见异常。头颅MRI和磁共振血管造影(MRA)检查结果未见明显异常。期间患者体温最高达38.8℃,给予更昔洛韦、左氧氟沙星及甘露醇输液治疗,症状仍无明显改善,考虑“结核性脑膜炎”可能,遂转至我院进一步诊治。既往无肝炎、结核等病史。生育史:3-2-1-2,2019年6月有一次自然流产史。入院查体:体温38.7℃,意识清楚,双侧瞳孔等大等圆,直径3.0 mm,对光反射灵敏。四肢肌力、肌张力及腱反射均正常,颈抵抗,颌胸2横指,Kernig征(-),Babinski征(-)。血生化检查:葡萄糖(3.77 mmol/L)、钾(3.05 mmol/L)、铁(4.1 μmol/L)、总蛋白(58.9 g/L)水平均降低,其余指标未见异常。入院后,患者午后、夜间体温升高明显,最高达39.0℃,头痛加重。行头颅MRI+MRA+磁共振静脉造影(MRV)、颈椎MRI检查结果未见明显异常。9月13日行腰穿脑脊液检查:脑脊液外观清亮,压力500 mmH2O,有核细胞计数159×106/L(正常参考值:0~8/L),蛋白质0.44 g/L,氯116.3 mmol/L(正常参考值:120.0~130.0 mmol/L),葡萄糖2.59 mmol/L(正常参考值:2.5~4.4 mmol/L);病理细胞学检查显示:白细胞90个/μL,中性粒细胞28%,淋巴细胞60%,单核细胞11%,浆细胞1%,提示中枢神经系统(CNS)呈中度炎症反应,以淋巴细胞为主,未见隐球菌及异性细胞;免疫学未见异常。当天下午患者头痛加重,精神萎靡,睡眠增多,反复呕吐,瞳孔缩小,视物不清,考虑“结核性脑膜炎”不能排除。给予异烟肼、利福平、乙胺丁醇、吡嗪酰胺和左氧氟沙星抗结核治疗,同时加强脱水治疗,由于感染源未明,为避免出现感染散播导致病情加重,早期并未给予激素治疗。经治疗,患者9月14日体温下降,头痛稍好转。继续完善相关检查,头颅磁共振Flair像、T2像及增强检查均未见明显异常(图1);24 h视频脑电图检查与视觉诱发电位(VEP)检查结果正常;血T-SPOT以及脑脊液结核抗体、γ-干扰素、腺苷脱氨酶均阴性;血清中神经系统脱髓鞘三项(CBA法;东南大学神经精神医学研究所)结果显示:抗髓鞘少突胶质细胞糖蛋白抗体(MOG-IgG)1∶100。9月17日用预留血清及脑脊液标本交由杭州未一医学检验实验室复测(TBA+CBA法)自身免疫性脑炎抗体谱,结果显示:血清抗MOG-IgG 1∶32,脑脊液抗N-甲基-D-天冬氨酸受体抗体(NMDAR-IgG)1∶1,抗MOG-IgG 1∶1(图2)。同时再次对脑脊液行mNGS复测(杭州未一医学检验实验室)阴性。最终确诊为抗MOG-IgG相关疾病(MOG-IgG associated disorders,MOGAD)。立即停止抗结核治疗,给予甲强龙500 mg冲击治疗。患者发热和头痛症状明显缓解,体温逐渐降至正常水平。9月27日复查腰穿脑脊液检查:有核细胞数20×106个/L,蛋白质、氯化物及葡萄糖均正常;病理细胞学示白细胞41个/μL,淋巴细胞96%,单核细胞4%,提示CNS轻度炎症,以淋巴细胞为主,未见隐球菌及异性细胞。脑脊液和血清IgG寡克隆带阴性。糖皮质激素逐渐递减至60 mg口服后出院,每两周递减5 mg,并联用吗替麦考酚酯治疗(0.5 mg,2次/d)。出院8个月随访时,患者病情稳定,未再出现头痛、发热。血清抗MOG-IgG滴度1∶10,脑脊液MOG-IgG转阴,血清及脑脊液抗NMDAR-IgG转阴。
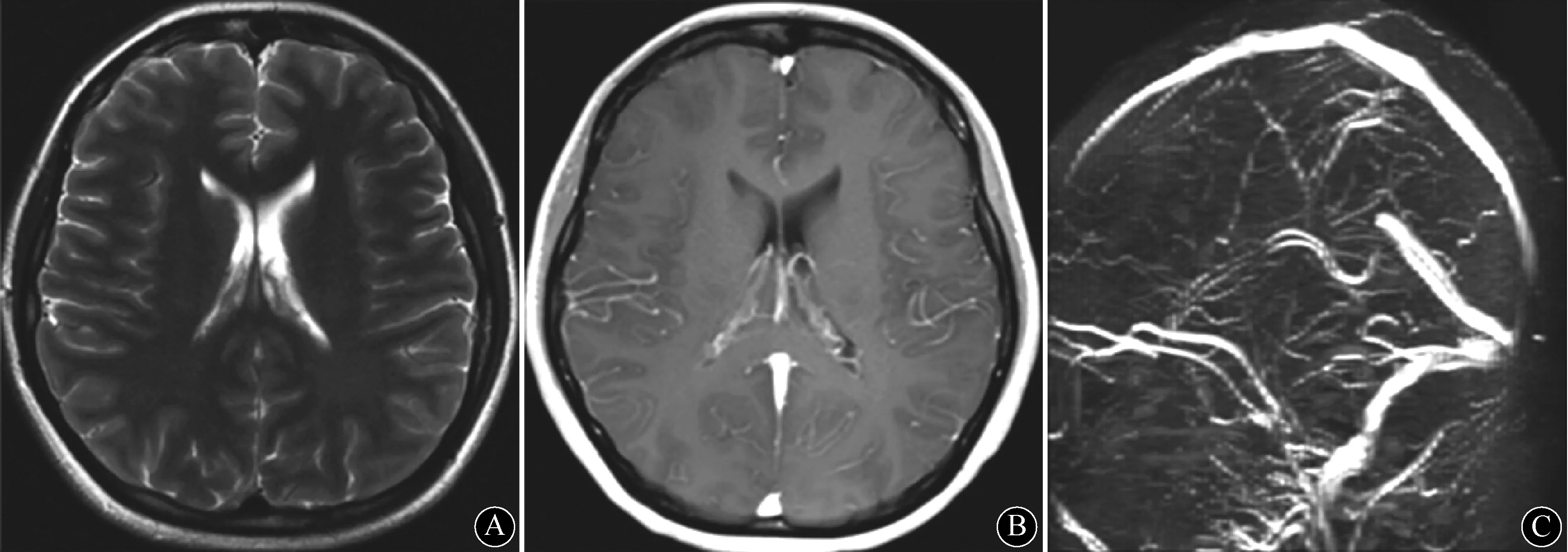
注:A:T2像未见异常;B:磁共振增强未见异常;C:MRV检查未见异常

注:MOG-IgG:髓鞘少突胶质细胞糖蛋白抗体;A:血清抗MOG-IgG呈阳性(CBA法);B:脑脊液抗MOG-IgG呈阳性(CBA法);C:脑脊液抗MOG-IgG呈阳性(TBA法)
2 讨论MOGAD是近几年提出的一种免疫介导的中枢神经系统脱髓鞘疾病,主要表现为急性播散性脑脊髓炎、视神经炎、脑干脑炎、脑膜脑炎、脊髓炎等[1]。目前尚无统一的MOGAD诊断标准,主要诊断依据为:在血清MOG-IgG阳性基础上,结合临床表现和相关辅助检查,最大程度寻找亚临床和免疫学证据,并排除其他脱髓鞘疾病[1]。
一般认为发热多由感染引起,而MOGAD患者出现的发热症状可能与中枢神经系统炎症病变直接相关,多与前期感染无关[2]。由于MOGAD导致的发热多在神经体征之前出现,且常持续到开始免疫治疗,再加上多伴有明显的脑脊液细胞增多现象[2-3],因此可误诊为感染性疾病而错失进行充分免疫抑制剂治疗的时机[2]。部分MOGAD患者还会出现颅内高压[1],但机制尚不清楚。该例患者颅内压最高达500 mmH2O,国内外罕有报道。
MOG-IgG是MOGAD诊断的重要标志物,其常与其他神经元抗体共存。有研究表明,MOG-IgG常与NMDAR-IgG共存[4],临床可表现为抗体重叠综合征,但这种情况十分罕见。因此对于抗体共存的患者,应结合其临床特征,以判断责任抗体,明确诊断,避免误诊。有研究发现MOG-IgG和NMDAR-IgG双阳性患者复发概率会更高,因此针对此类患者除急性期给予免疫治疗外,还需重视长疗程的免疫治疗[4]。此例患者虽出现MOG-IgG和NMDAR-IgG双阳性,但临床表现更符合MOGAD的无菌性脑膜型,在首次发病和随访中均未出现抗NMDAR脑炎的典型表现,且经糖皮质激素冲击及续贯长疗程免疫治疗后,病情好转、稳定。
需注意的是,该例患者临床及影像学表现并不典型,主要表现为无菌性脑膜炎,属于MOGAD少见临床表型中的一类,此类患者累及软脑膜,表现为头痛、发热及脑膜刺激征,且通常未有直接感染的证据,早期易误诊为颅内感染[5-6]。因此临床医生应警惕,切勿忽视MOGAD的罕见表现,如发热、头痛和重度颅内高压等,以免延误诊断与治疗。
