慢性鼻窦炎伴鼻息肉病人鼻内镜术后嗅觉障碍发生情况及危险因素分析
2022-09-20饶婷,熊引,熊笑
饶 婷,熊 引,熊 笑
慢性鼻窦炎伴鼻息肉是耳鼻喉科常见病,可伴有严重的嗅觉功能减退,严重可丧失嗅觉功能,严重影响病人生活质量,需及时进行有效治疗[1-2]。鼻内镜术是临床治疗慢性鼻窦炎伴鼻息肉常见方案,可通过切除鼻窦息肉、纠正异常鼻腔及鼻窦解剖结构,恢复鼻腔及鼻窦黏膜功能,促进病人嗅觉功能恢复[3-4]。但临床治疗中部分病人在鼻内镜术后嗅觉功能恢复困难,仍发生嗅觉障碍,影响病人嗅觉功能恢复进程[5]。因此找出可能影响慢性鼻窦炎伴鼻息肉病人鼻内镜术后嗅觉障碍发生的危险因素,以进行早期针对性防治,对降低嗅觉障碍发生发风险有重要意义。本研究分析慢性鼻窦炎伴鼻息肉病人鼻内镜术后嗅觉障碍发生情况及危险因素。现报告如下。
1 资料与方法
1.1 一般资料 选取2020年6月—2021年9月医院收治的87例慢性鼻窦炎伴鼻息肉病人为研究对象。纳入条件:①慢性鼻窦炎伴鼻息肉均符合《慢性鼻-鼻窦炎诊断和治疗指南》[6]中相关诊断标准;②均首次接受鼻内镜术治疗;③无精神疾病,具有良好认知能力;④病人均签署知情同意书。排除条件:①合并颅内及鼻部恶性肿瘤、内分泌疾病及神经性疾病者;②伴有先天性无嗅觉及过敏感嗅觉丧失而影响嗅觉功能者;③术前4周内有急性上呼吸道感染史者;④术前记有嗅觉障碍者史者;⑤依从性较差,术后无法定期入院完成复查者。87例病人中男54例,女33例;年龄25~67(43.27±4.25)岁;文化程度为初中及以下28例,高中及以上59例。
1.2 方法
1.2.1 嗅觉功能评估 所有病人均于鼻内镜术后12周入院门诊复查时进行T & T[7]嗅觉测试。使用5种不同嗅素(苯乙醇、甲基环戊烯铜、三甲基吲哚、十一烷酸内酯及异戊酸),将每种溴素按照浓度从低至高顺序分别计-2~5分8个级别,根据最终总分分为5个级别,即1级总分0~1.0分(嗅觉功能正常);2级1.1~2.5分(嗅觉功能出现轻度减退);3级2.6~4.0分(嗅觉出现中度减退);4级4.1~5.4分(嗅觉功能出现重度减退);5级≥5.5分(嗅觉功能完全丧失)。
1.2.2 基线资料收集 采用医院自行设计的基线资料调查问卷,记录病人一般资料,包括性别(男、女)、年龄、文化程度(初中及以下、高中及以上)、吸烟史(有、无)、哮喘史(有、无)、分型分期(<Ⅱ型2期、≥Ⅱ型2期);病变部位(嗅裂息肉、鼻中隔偏曲)、并发变应性鼻炎(是,否)、鼻内镜Lund-Kennedy评分[8](≥2分、<2分,鼻内镜可顺利进入鼻腔,但鼻腔黏膜苍白水肿为1分;鼻内镜需要黏膜剂收缩辅助才可进入为2分,每侧0~2分,总分0~4分)。

2 结果
2.1 鼻内镜术后嗅觉功能障碍发生情况 本研究结果显示,87例慢性鼻窦炎伴鼻息肉病人鼻内镜术后发生嗅觉功能障碍20例(22.99%)。
2.2 两组基线资料比较 慢性鼻窦炎伴鼻息肉病人鼻内镜术后嗅觉功能障碍发生组与未发生组分型分期、病变部位、并发变应性鼻炎及Lund-Lennedy评分比较,差异有统计学意义(P<0.05);两组年龄、性别、文化程度、吸烟史、哮喘史比较,差异无统计学意义(P>0.05)。见表1。
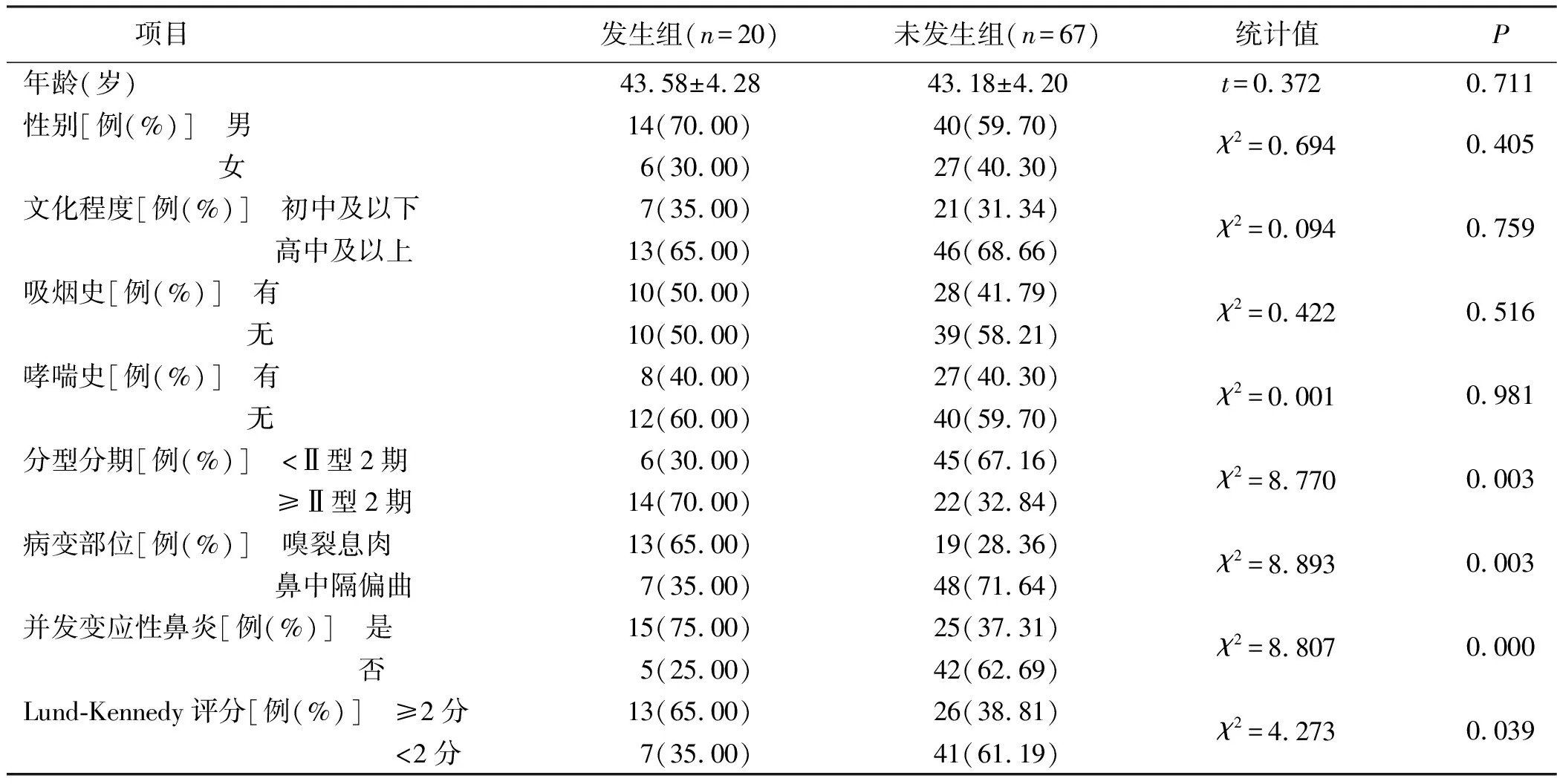
表1 两组病人基线资料比较
2.3 慢性鼻窦炎伴鼻息肉病人鼻内镜术后嗅觉障碍发生的危险因素分析 将慢性鼻窦炎伴鼻息肉病人鼻内镜术后嗅觉障碍发生情况作为因变量(1=发生;0=未发生),将表1中差异有统计学意义的指标作为自变量(变量赋值见表2),经多项Logistics回归分析结果显示,分型分期(≥Ⅱ型2期)、病变部位(嗅裂息肉)、并发变应性鼻炎及Lund-Kennedy评分≥2分是慢性鼻窦炎伴鼻息肉病人鼻内镜术后嗅觉障碍发生的危险因素(OR>1,P<0.05)。见表3。

表2 主要自变量赋值
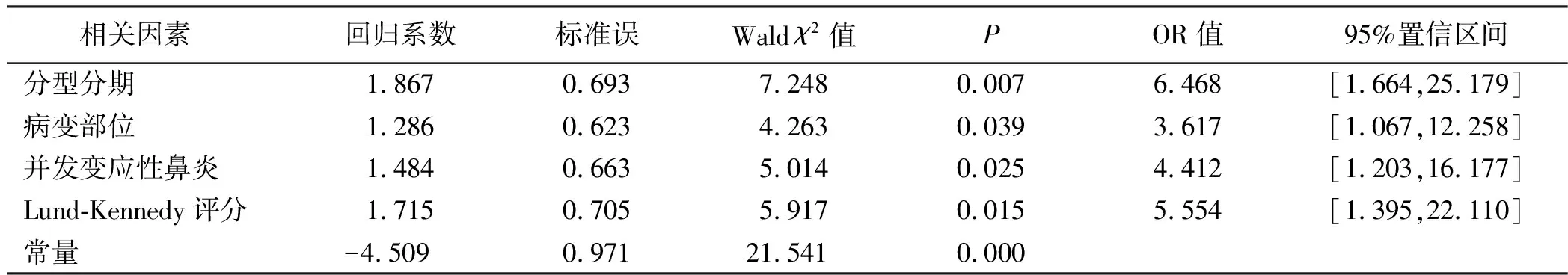
表3 慢性鼻窦炎伴鼻息肉病人鼻内镜术后嗅觉障碍发生的危险因素Logistic回归分析
3 讨论
3.1 慢性鼻窦炎伴鼻息肉病人鼻内镜术后嗅觉障碍发生情况 鼻内镜术能够去除影响慢性鼻窦炎伴鼻息肉病人鼻腔内嗅素到达嗅裂的异常结构物,改善鼻腔与自然窦口引流与通气功能,使病人术后嗅觉功能得到不同程度的恢复,但术后仍有部分病人发生嗅觉障碍,影响病人鼻腔功能的恢复[9-11]。本研究结果显示,87例慢性鼻窦炎伴鼻息肉病人鼻内镜术后发生嗅觉障碍20例(22.99%),提示慢性鼻窦炎伴鼻息肉病人鼻内镜术后嗅觉障碍发病率较高,应引起临床重视。但目前临床对影响病人鼻内镜术后嗅觉障碍发生的相关因素尚无明确定论,仍需进一步分析找出相关危险因素,以指导早期干预方案的制定。
3.2 慢性鼻窦炎伴鼻息肉病人鼻内镜术后嗅觉障碍影响因素分析 本研究经多项Logistics回归分析结果显示,分型分期(≥Ⅱ型2期)、病变部位(嗅裂息肉)、并发变应性鼻炎及Lund-Kennedy评分≥2分是慢性鼻窦炎伴鼻息肉病人鼻内镜术后嗅觉障碍发生的危险因素。分析其原因如下。①分型分期:Ⅱ型2期以上的病人多伴有多发息肉情况,手术难度较大,增加手术对鼻腔息肉部位黏膜的损伤,影响术后鼻腔嗅觉功能的恢复,发生嗅觉障碍[1,12]。②病变部位:鼻腔黏膜可分为呼吸区和嗅区2个部分,而鼻内镜手术治疗过程中,为了解除鼻腔和鼻顶中前颅窝嗅裂区息肉,术中常广泛切除息肉组织,常损伤嗅区细胞,致使嗅区细胞上皮组织萎缩及排序功能丧失,继而导致病人术后嗅觉功能恢复较差,发生嗅觉障碍[13-14]。③并发变应性鼻炎:变应性鼻炎属于一种嗜酸性粒细胞变态反应,在病人并发变应性鼻炎期间鼻腔内嗜酸性粒细胞水平增加,浸润鼻腔上皮黏膜细胞,易诱发鼻腔内反复发生炎症反应,促使大量炎性物质释放,最终导致鼻腔内腺体分泌增加、黏膜出现血管扩张及黏膜上皮增生,诱发鼻腔粘连及窦口狭窄甚至关闭,继而影响嗅觉信号的传导,发生嗅觉障碍[15-16]。④Lund-Kennedy评分:Lund-Kennedy评分≥2分则提示鼻腔及鼻窦黏膜伴有严重水肿堵塞鼻腔,鼻内镜置入难度较大,术中可能会增加对鼻窦及鼻腔黏膜的损伤,增加术后水肿情况,影响嗅觉功能恢复[17-18]。
3.3 护理对策 ①鼻内镜术对术者提出更高要求,术中应严格规范手术区域,在切除病变息肉的同时尽可能减少对鼻腔的大面积切除,保留嗅区黏膜的完整性,以利于术后嗅觉功能的恢复[19]。②鼻内镜手术后护理人员应及时清除鼻腔内残留血块、息肉及水肿黏膜,避免清创不彻底致使炎症反应及感染的发生,影响鼻腔内生理结构的恢复;护理人员日常应有效清除鼻腔内分泌物、灰尘物质,保持气道清洁,避免炎症浸润,促进病人嗅觉功能恢复[20-21]。
4 小结
慢性鼻窦炎伴鼻息肉病人鼻内镜术后嗅觉障碍发生率较高,可能受到分型分期、病变部位、并发变应性鼻炎及Lund-Lennedy评分等危险因素的影响。本研究仍存在不足,如纳入样本量较少,且于术后12周分析嗅觉功能障碍情况,未对不同时间段的嗅觉功能进行全面分析,且间隔时间较长在此期间嗅觉功能可能受到其他因素影响,导致研究结果可能存在偏倚性,在未来还需进一步增加研究样本量,进行多时点的分析,以进一步佐证本研究结论。
