自拟安神定志膏治疗心胆气虚型不寐的临床疗效观察
2022-09-19张彩云裴瑞霞闫旭阁王永利
张彩云,裴瑞霞,闫旭阁,王永利
(1.张家口市中医院 脑病科,河北 张家口 075000; 2.张家口市中医院 中药药剂科,河北 张家口 075000)
失眠为常见睡眠问题,病程多迁延,症状易反复,长期失眠会导致机体抵抗力下降,还可诱发心血管疾病、抑郁症等疾病发生[1]。现代医学认为,失眠主要是由睡眠和觉醒功能紊乱所致,与5-羟色胺(5-HT)、多巴胺(DA)等神经递质密切相关[2-3]。目前西医治疗以镇静类药物为主,服用后可缩短入眠耗时,降低觉醒率,增加总睡眠时间,但用药后乏力疲困,影响工作能力和生活质量,停药后易复发,有成瘾性、戒断症状等[4]。失眠属于中医“不寐”范畴,多责之为五脏阴阳盛衰、气血失调,临床实践发现心胆气虚型较为常见,治宜镇惊益气、养心益胆、安神定志。本研究在中医理论指导下,选取具有携带方便、作用持久、依从性较高等特点的膏方,观察自拟安神定志膏治疗心胆气虚型不寐的临床疗效及对血浆5-HT、DA水平的影响,初步探讨相关作用机制。
1 资料与方法
1.1 一般资料
选取2019 年12 月至2021 年3 月我院心胆气虚型不寐患者82 例,按照随机数字表法分为观察组和对照组。对照组男15 例,女26 例,年龄29 ~ 58 岁,平均(44.23 ± 6.12)岁,病程2 ~ 18 个月,平均(10.25 ±2.03)个月;观察组男13 例,女28 例,年龄27 ~ 62 岁,平均(45.69 ± 6.83)岁,病程3 ~ 22 个月,平均(10.85 ± 2.36)个月。两组一般资料比较,差异无统计学意义(P>0.05)。
1.2 选例标准
(1)纳入标准:符合西医失眠症诊断标准[5];符合不寐诊断标准[6],中医辨证分型心胆气虚型,主症:轻者入睡困难,寐后易醒,或醒后不寐,或夜寐多梦,重者彻夜难眠,胆怯易惊;次症:心悸、胸闷、气短、倦怠乏力、自汗,心烦;舌脉:舌淡、苔薄、脉弦数,年龄≥18 岁;匹兹堡睡眠质量指数量表(PSQI)≥7 分;知情本研究并签署同意书。(2)排除标准:近1 个月内服用任何改善睡眠药物;合并有心脑血管、肝肾、内分泌系统、造血系统等严重原发性疾病;精神疾病者;妊娠期或哺乳期妇女;过敏体质者;酗酒和(或)精神活性物质、药物滥用、依赖者。
1.3 方法
对照组给予艾司唑仑(上海上药信谊药厂有限公司,国药准字:H31021533)口服,1 mg,qn。观察组在对照组基础上给予自拟安神定志膏:党参200 g,白术150 g,茯神150 g,远志150 g,白芍100 g,竹茹100 g,黄连60 g,川芎200 g,龙齿200 g,珍珠母200 g,石菖蒲150 g,酸枣仁200 g,柏子仁150 g,生地150 g,天麻150 g,醋香附60 g,炙甘草100 g,水煎3 次,合并滤液,再入阿胶、龟板胶各100 g、蜂蜜250 g 浓缩成膏,早、晚各服1 匙(约10 mL),开水冲服。两组均连续治疗4 周为1 个疗程,并叮嘱患者下列注意事项:(1)睡前数小时(一般16 ∶00 以后)避免使用兴奋性物质(咖啡、浓茶等),服药期间严禁摄入酒精;(2)培养规律作息,日间睡眠时间尽量控制在1 h 内,夜间不宜超过22 ∶00 就寝,以免错过胆经主时;(3)规律体育锻炼,精神放松,但睡前应避免剧烈运动;(4)睡前至少1 h 不做易引起兴奋的脑力劳动或观看易引起兴奋的影视节目、书籍;(5)卧室环境需安静舒适,睡前做好减噪遮光预备工作。
1.4 疗效判定标准
参照《中医病证诊断疗效标准》[6]拟定。痊愈:睡眠时间已恢复正常,或夜间睡眠时间增加至6 h 以上,睡时深沉,白昼精力充沛;显著改善:睡眠明显好转,睡眠时间较前增加3 h 以上,睡眠深度增加;有效:症状有所减轻,睡眠时间较前增加,但不足3 h;无效:未达以上标准甚至加重。总有效率(%)=(痊愈+显著改善+有效)/总例数×100%。
1.5 观察指标
(1)治疗前、后中医证候积分 按照《中医病证诊断疗效标准》[6]制定中医证候评分标准,主症、次症分无、轻、中、重4 个等级,分别记0、2、4、6 分和0、1、2、3 分,舌苔、脉象分无、有2 个等级,记0、1 分,各项相加总分为中医证候积分得分,分值越高表明症状越重。(2)PSQI 评分 于治疗前、后评价,量表共18 个评分条目参与计分,包括睡眠质量、入睡时间、睡眠时间、睡眠效率等7 个因子,每个因子0 ~ 3 分,总分为0 ~ 21 分,得分越高睡眠质量越差[7]。(3)多导睡眠图 于治疗前、后采用Neurofax-1518K 型多导睡眠图仪(日本Nihon Kohden 公司)进行睡眠监测,测量睡眠总时间、睡眠潜伏期、睡眠效率、觉醒次数,操作过程严格按照操作规范进行。(4)5-HT、DA 水平 于治疗前、后采集清晨空腹静脉血,置于EDTA 抗凝管中,4 ℃条件下,13 000 r/min 离心30 min,取血浆,采用高效液相色谱检测5-HT、DA 水平。(5)统计两组治疗期间不良反应发生率。
1.6 统计学方法
用SPSS 22.0 软件进行数据分析,计量资料用均数±标准差(x±s)表示,两组间比较采用t检验。计数资料用例与百分数[n(%)]表示,采用χ2检验。以P<0.05 为差异具有统计学意义。
2 结果
2.1 两组临床疗效比较
治疗后,观察组总有效率高于对照组 (P<0.05),见表1。
2.2 两组中医证候积分、PSQI 评分比较
两组患者治疗前中医证候积分、PSQI 评分比较,差异无统计学意义(P>0.05)。治疗4 周后,两组中医证候积分、PSQI 评分均下降(P<0.05),以观察组更明显(P< 0.05),见表2。
表2 两组患者中医证候积分、PSQI 评分比较(±s,n = 41)Tab. 2 Comparison of TCM syndrome scores and PSQI scores between the two groups(±s,n = 41)

表2 两组患者中医证候积分、PSQI 评分比较(±s,n = 41)Tab. 2 Comparison of TCM syndrome scores and PSQI scores between the two groups(±s,n = 41)
d ± sd t配对 P中医证候积分 观察组 23.53 ± 4.26 10.49 ± 1.85 13.04 ± 2.59 17.978 0.000对照组 24.12 ± 4.78 12.37 ± 2.06 11.75 ± 2.07 14.455 0.000 t 0.590 4.348 2.491 P 0.557 0.000 0.015 PSQI 评分 观察组 16.25 ± 3.09 6.35 ± 1.36 9.90 ± 1.43 18.777 0.000对照组 16.73 ± 3.54 9.87 ± 1.52 6.86 ± 0.98 11.402 0.000指标 组别 治疗前 治疗后t 0.654 11.051 11.228 P 0.515 0.000 0.000
2.3 两组多导睡眠图指标比较
两组患者治疗前睡眠总时间、睡眠潜伏期、觉醒次数、睡眠效率比较,差异无统计学意义(P>0.05)。治疗4 周后,两组睡眠总时间均延长,睡眠潜伏期缩短,觉醒次数减少,睡眠效率提高(P<0.05),以观察组更明显(P<0.05),见表3。
表3 两组多导睡眠图指标比较(±s,n = 41)Tab. 3 Comparison of polysomnography indexes between two groups(±s,n = 41)
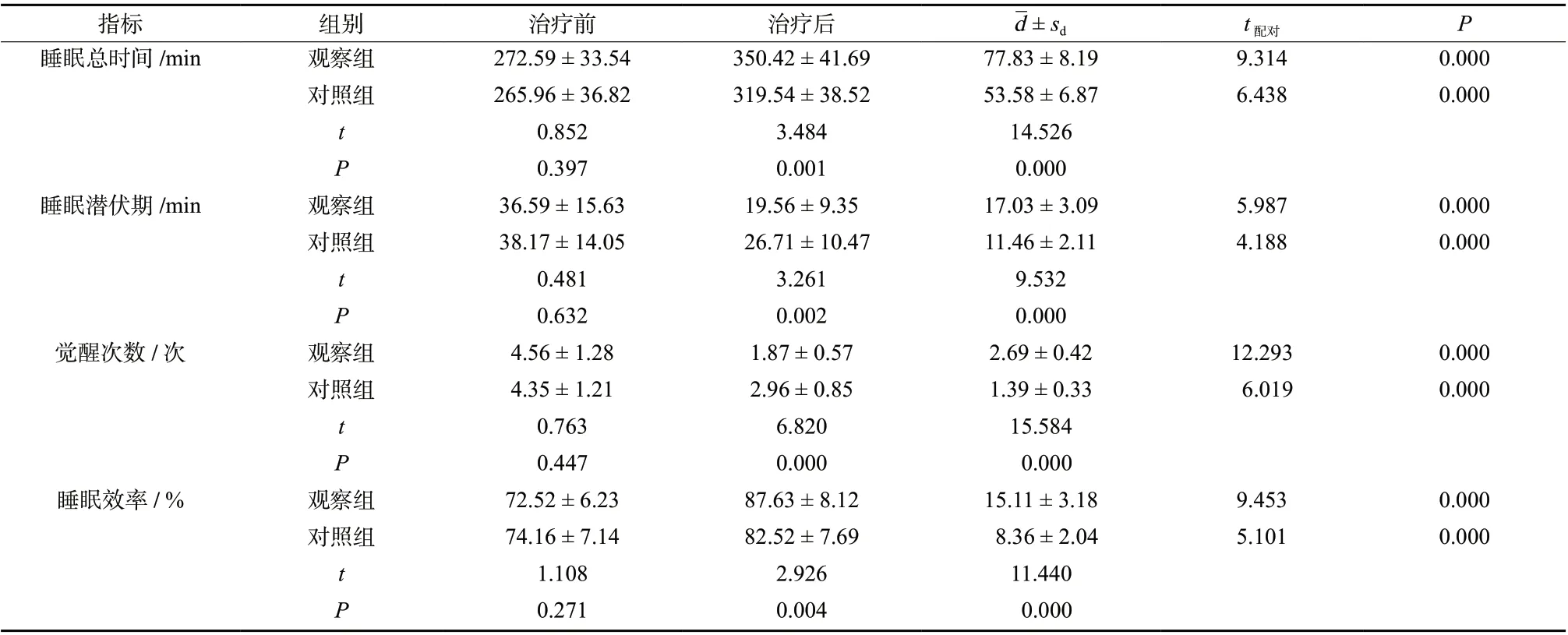
表3 两组多导睡眠图指标比较(±s,n = 41)Tab. 3 Comparison of polysomnography indexes between two groups(±s,n = 41)
d ± sd t配对 P睡眠总时间/min 观察组 272.59 ± 33.54 350.42 ± 41.69 77.83 ± 8.19 9.314 0.000对照组 265.96 ± 36.82 319.54 ± 38.52 53.58 ± 6.87 6.438 0.000 t 0.852 3.484 14.526 P 0.397 0.001 0.000睡眠潜伏期/min 观察组 36.59 ± 15.63 19.56 ± 9.35 17.03 ± 3.09 5.987 0.000对照组 38.17 ± 14.05 26.71 ± 10.47 11.46 ± 2.11 4.188 0.000 t 0.481 3.261 9.532 P 0.632 0.002 0.000觉醒次数/次 观察组 4.56 ± 1.28 1.87 ± 0.57 2.69 ± 0.42 12.293 0.000对照组 4.35 ± 1.21 2.96 ± 0.85 1.39 ± 0.33 6.019 0.000 t 0.763 6.820 15.584 P 0.447 0.000 0.000睡眠效率/ % 观察组 72.52 ± 6.23 87.63 ± 8.12 15.11 ± 3.18 9.453 0.000对照组 74.16 ± 7.14 82.52 ± 7.69 8.36 ± 2.04 5.101 0.000指标 组别 治疗前 治疗后t 1.108 2.926 11.440 P 0.271 0.004 0.000
2.4 两组5-HT、DA 水平比较
两组患者治疗前5-HT、DA 水平比较,差异无统计学意义(P>0.05)。治疗4 周后,两组5-HT水平均较治疗前升高,DA 水平较治疗前降低(P<0.05),以观察组更明显(P<0.05),见表4。
表4 两组5-HT、DA 水平比较(nmol/L,±s,n = 41)Tab. 4 Comparison of 5-HT and DA levels between two groups(nmol/L,±s,n = 41)
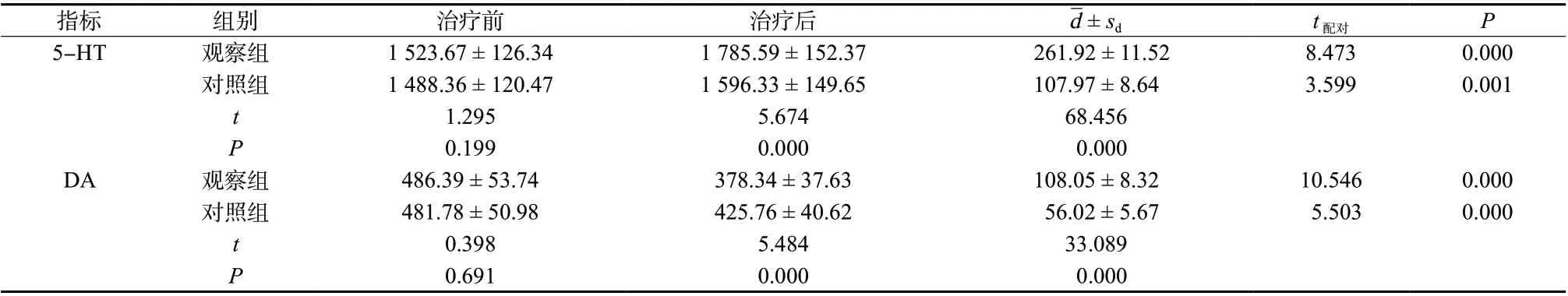
表4 两组5-HT、DA 水平比较(nmol/L,±s,n = 41)Tab. 4 Comparison of 5-HT and DA levels between two groups(nmol/L,±s,n = 41)
d ± sd t配对 P 5-HT 观察组 1 523.67 ± 126.34 1 785.59 ± 152.37 261.92 ± 11.52 8.473 0.000对照组 1 488.36 ± 120.47 1 596.33 ± 149.65 107.97 ± 8.64 3.599 0.001 t 1.295 5.674 68.456 P 0.199 0.000 0.000 DA 观察组 486.39 ± 53.74 378.34 ± 37.63 108.05 ± 8.32 10.546 0.000对照组 481.78 ± 50.98 425.76 ± 40.62 56.02 ± 5.67 5.503 0.000指标 组别 治疗前 治疗后t 0.398 5.484 33.089 P 0.691 0.000 0.000
2.5 两组不良反应发生率比较
观察组出现头昏1 例,乏力1 例;对照组出现嗜睡2 例,头昏2 例,口干1 例。观察组总不良反应发生率4.88%(2/41)与对照组12.20%(5/41)比较,差异无统计学意义(P>0.05)。
3 讨论
失眠归属于中医学中“不寐”范畴,首次见于《难经》:“老人卧而不寐”。《太平圣惠方》“胆虚不得睡者,是五脏虚邪之气,干淫于心,心有忧恚,伏气在胆,所以睡卧不安。”中医认为五脏藏五神,而胆为中正之官,主决断,若因七情影响,或脏腑本虚,影响至胆,谋虑不决,五神受扰不安而不寐。本研究采用自拟安神定志膏,选用传统膏剂,具有药力缓和、作用持久、药效稳定、方便携带等特点,更适用于慢性病调养,结果显示观察组总有效率高于对照组,且治疗4 周后中医证候积分、PSQI 评分明显降低,睡眠总时间延长,潜伏期缩短,觉醒次数减少,效率提高,表明自拟安神定志膏治疗心胆气虚型不寐患者,能改善症状,促进深度睡眠,调整睡眠结构,效果确切。自拟安神定志膏中党参安神补虚、健运中气,可使心胆双补;白术健脾益气;柏子仁养心安神,酸枣仁入心、肝二经,宁心神,补肝血,二仁合用增强养血安神之效;石菖蒲和胃化湿开窍、以补脾用,远志交通心肾、强志安神,二药加强定志宁神之功;龙齿、珍珠母镇惊安神;茯神益胆宁心健脾;川芎温通活血;白芍养血敛阴;生地凉血补肾、添精益髓;天麻熄风止痉、平抑肝阳;醋香附行气解郁;黄连、竹茹清心泻火、清胆和胃;炙甘草温补脾胃并调和诸药。诸药合用使心胆气足,镇惊除烦、宁神定志、不寐得愈。此外,现代药理学研究表明,党参中多糖成分可抑制中枢神经系统,延长睡眠时间[8];酸枣仁皂苷A 药理机制类似于褪黑素,能减少肠黏膜上某种免疫炎性因子生成,调节γ-氨基丁酸亚基mRNA表达,发挥镇静催眠作用[9]。自拟安神定志膏治疗失眠重视从根本上调理脏腑功能,用药兼顾脾胃,调节气机升降,动静结合,且多种有效成分从不同机制发挥作用,故治疗效果显著。
睡眠是中枢神经系统内发生的一个主动过程,与脑内神经递质动态变化密切相关,5-HT、DA 水平为中枢神经递质中重要组成部分,在机体睡眠—觉醒过程中起到重要作用[10]。研究发现,5-HT 能调节睡眠—觉醒周期,通过激动突触前5-HT 自身受体,使非快速眼动睡眠延长,发挥抑制觉醒作用[11]。DA 具有维持觉醒、行为兴奋作用,其含量降低能减少觉醒次数,利于睡眠[12]。本研究观察5-HT、DA 水平变化,以初步探讨自拟安神定志膏改善睡眠的作用机制,结果发现,治疗4 周后观察组5-HT 水平高于对照组,DA 水平低于对照组,推测自拟安神定志膏通过调节5-HT、DA 水平,以恢复患者正常睡眠觉醒规律,从而有效治疗失眠,但通过何种途径提升5-HT水平,降低DA 水平,有待后期深入研究。
4 结论
自拟安神定志膏治疗心胆气虚型不寐效果显著,可改善临床症状,提高睡眠质量,可能与调节5-HT、DA 水平有关。但本次研究时间较短,未能明确观察远期疗效,需进一步探讨。
