血清NT-proBNP在老年CKD合并CHF患者中的临床价值
2022-09-15张琳
张琳
大庆龙南医院(齐齐哈尔医学院第五附属医院)检验科,黑龙江大庆 163453
慢性肾脏病(chronic kidney disease,CKD)为多种肾脏病症的总称,多发生在老年人群体中[1]。而由于CKD可导致患者血流动力学及水盐代谢紊乱,故极易合并慢性心力衰竭(chronic heart failure,CHF)[2]。氨基末端B型钠尿肽原(NT-proBNP)则为一种临床广泛应用的CHF生物学指标[3-4]。对此,本次研究选取2020年1月—2021年6月大庆龙南医院收治的92例老年CKD患者及同时期体检的健康者50名作为研究对象。主要分析NT-proBNP在老年CKD合并CHF病情预测中的临床价值,现报道如下。
1 资料与方法
1.1 一般资料
选取本院收治的92例老年CKD患者及同时期体检的健康者50名为研究对象,其中老年CKD患者依据是否合并CHF分为CKD组(45例)和CKD+CHF组(47例),健康体检者纳入参照组。CKD组男女比为25:20;年 龄62~79岁,平 均(69.15±3.47)岁。CKD+CHF组男女比为26:21;年龄63~81岁,平均(69.52±3.79)岁;心功能分级为Ⅱ级、Ⅲ级、Ⅳ级分别20例、17例、10例;依据肾脏疾病膳食改良(Modification of Diet in Renal Disease,MDRD)方程对CKD进行肾小球滤过率(estimated glomerular filtration rate,eGFR)估算,CKD+CHF组患者CKD分期处于CKD2(肾功能轻度下降)17例,CKD3期(肾功能中度下降)13例,CKD4期(肾功能重度下降)11例,CKD5期(肾衰竭)6例。参照组男女比为27:23;年龄61~78岁,平均(69.02±3.49)岁。3组一般资料差异无统计学意义(P>0.05),具有可比性。本研究经医学伦理委员核准。
1.2 纳入与排除标准
纳入标准:①纳入患者与《慢性肾脏病筛查诊断及防治指南》[5]中CKD诊断描述相一致;②参与患者及家属对研究内容知情同意。
排除标准:①急性肾功能损伤者;②肾脏替代疗法干预者;③严重脏器功能不全者;④恶性肿瘤者。
1.3 方法
1.3.1 血清NT-proBNP检测 采集纳入研究者5 mL空腹外周静脉血,置于采血管中(未涂肝素钠),于室温下静置20 min,离心处理(转速3 500 r/min,离心10 min),分离上清液,放置在-80℃冰箱中保持。采用酶联免疫吸附对血清NT-proBNP水平进行测定,试剂盒产自上海钰博,依据试剂盒说明操作。
1.3.2 肾功能检测以全自动生化分析仪(OLYMPUS AU-2700)检测血肌酐(serum creatinine,Scr);免疫比浊法检测β2-微球蛋白(β2-microglobulin,β2-M),检测试剂盒产自上海信裕。采集受试者尿液,以散射比浊法对其尿微量白蛋白(mAlb)进行检测,计算尿白蛋白排泄率(urinary albumin excretion rate,UAER)=mAlb×24 h尿量/1 440。
1.3.3 心功能检测 以超声诊断仪(Philips iu Elite)进行心功能指标检测,包括指标:①左室射血分数(left ventricular ejection fraction,LVEF);②心 搏 出 量(stroke volume,SV);③左室舒张末期内径(left ventricular end-diastolic diameter,LVEDD);④左室收缩末内径(left ventricular end-systolic diameter,LVESD)。
1.4 观察指标
对比3组受检者血清N端pro-B型利钠肽(Nterminal pro-B-type natriuretic peptide,NT-proBNP)水平、肾功能指标及心功能指标,分析血清NTproBNP对CKD并CHF的诊断效能。
1.5 统计方法
采用SPSS 25.0统计学软件分析数据。符合正态分布的计量资料以(±s)表示,组间差异比较采用t检验;计数资料以[n(%)]表示,组间差异比较采用χ2检验。诊断效能以ROC曲线进行评估,以Cox回归分析患者预后风险,P<0.05为差异有统计学意义。
2 结果
2.1 3组血清NT-proBNP水平对比
3组血清NT-proBNP水平比较,参照组<CKD组<CKD+CHF组,差 异 有 统 计 学 意 义(P<0.05)。见表1。
表1 3组血清NT-proBNP水平比较[(±s),pg/mL]

表1 3组血清NT-proBNP水平比较[(±s),pg/mL]
组别参照组(n=50)CKD组(n=45)CKD+CHF组(n=47)t/P参照组-CKD组值t/P参照组-CKD+CHF组值t/PCKD组-CKD+CHF组值NT-proBNP 737.65±120.56 1 225.32±658.45 2 144.46±657.82 5.145/<0.001 14.864/<0.001 6.696/<0.001
2.2 3组肾功能指标对比
3组Scr、β2-M、UAER水平比较,参照组<CKD组<CKD+CHF组,差异有统计学意义(P<0.05)。见表2。
表2 3组肾功能指标比较(±s)

表2 3组肾功能指标比较(±s)
组别参照组(n=50)CKD组(n=45)CKD+CHF组(n=47)t/P参照组-CKD组值t/P参照组-CKD+CHF组值t/PCKD组-CKD+CHF组值Scr(µmol/L)115.26±13.36 126.45±15.16 135.02±16.37 3.824/<0.001 6.530/<0.001 2.602/0.011 β2-M(mg/L)1.95±0.56 3.02±1.20 3.89±1.15 5.660/<0.001 10.662/<0.001 3.551/0.001 UAER(µg/min)7.66±1.35 130.52±12.17 138.95±17.45 70.943/<0.001 53.050/<0.001 2.677/0.009
2.3 3组心功能指标对比
3组LVEF、SV比较,参照组>CKD组>CKD+CHF组,差异有 统 计学 意 义(P<0.05);3组LVEDD、LVESD比较,参照组<CKD组<CKD+CHF组,差异有统计学意义(P<0.05)。见表3。
表3 3组心功能指标比较(±s)

表3 3组心功能指标比较(±s)
组别参照组(n=50)CKD组(n=45)CKD+CHF组(n=47)t/P参照组-CKD组值t/P参照组-CKD+CHF组值t/PCKD组-CKD+CHF组值LVEF(%)68.40±4.33 55.23±5.10 43.77±5.12 13.608/<0.001 25.635/<0.001 10.752/<0.001 SV(mL)62.17±4.12 55.36±5.34 40.35±4.87 6.997/<0.001 23.873/<0.001 14.097/<0.001 LVEDD(mm)43.25±3.87 51.55±5.13 66.52±6.34 8.956/<0.001 21.966/<0.001 12.418/<0.001 LVESD(mm)30.25±3.45 35.16±2.66 40.35±4.12 7.705/<0.001 13.119/<0.001 7.143/<0.001
2.4 不同肾功能、心功能患者NT-proBNP水平对比
随着心功能、肾功能分级的增加,NT-proBNP水平逐渐升高,差异有统计学意义(P<0.05)。见表4。
表4 不同肾功能、心功能患者血清NT-proBNP水平对比[(±s),pg/mL]
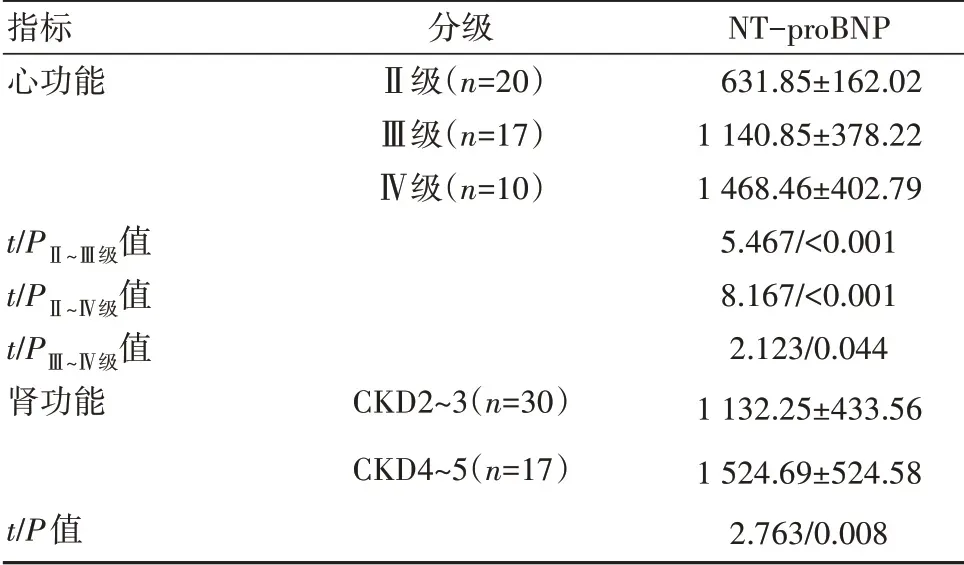
表4 不同肾功能、心功能患者血清NT-proBNP水平对比[(±s),pg/mL]
指标心功能t/PⅡ~Ⅲ级值t/PⅡ~Ⅳ级值t/PⅢ~Ⅳ级值肾功能t/P值分级Ⅱ级(n=20)Ⅲ级(n=17)Ⅳ级(n=10)CKD2~3(n=30)CKD4~5(n=17)NT-proBNP 631.85±162.02 1 140.85±378.22 1 468.46±402.79 5.467/<0.001 8.167/<0.001 2.123/0.044 1 132.25±433.56 1 524.69±524.58 2.763/0.008
2.5 NT-proBNP对CKD并CHF的诊断效能分析
经ROC曲线分析,NT-proBNP在CKD并CHF诊断中曲线下面积(AUC)为0.837(0.756~0.906),最佳临界值1 565.75 pg/mL,敏感性为77%,特异性为81%。
3 讨论
CKD主要包括高血压性肾小球动脉硬化、糖尿病肾病等,是现阶段对人类身心健康存在严重影响的全世界性公共卫生问题[6-7]。临床相关研究数据显示,65岁以上的老年人罹患CKD的概率可达到10%~16%,随着年龄的增长,其患病风险也会不断升高[8-9],且CKD患者合并CHF的风险极高,更进一步加重对患者生命健康的威胁。
NT-proBNP是近几年心力衰竭诊断中的常用指标之一[10];而相关研究显示,其在肾功能不全预测中也具有一定的潜在价值,可作为CKD预后预测的独立因子之一[11-12]。对其相关机制分析可见,CKD病发后可导致患者肾功能呈现进行性损伤,继而降低肾小球滤过率,导致机体出现水肿,水、钠排泄紊乱等表现,继而导致心室容积膨胀,压力升高,最终促使NT-proBNP在心室肌细胞过度合成下升高[13-14]。本次研究结果显示,参照组、CKD组及CKD+CHF组患者血清NT-proBNP水平[参照组(737.65±120.56)pg/mL、CKD组(1 225.32±658.45)pg/mL、CKD+CHF组(2 144.46±657.82)pg/mL]逐渐升高(P<0.05);而且3组受检者肾功能指标及心功能指标也相应存在明显波动。这提示可将NT-proBNP作为CKD并CHF的辅助诊断指标。此外,随着CKD并CHF患者心功能、肾功能分级增加,其血清NT-proBNP水平也呈现逐渐升高的趋势(P<0.05)。张淼[15]在相关研究中也发现,伴随CKD并CHF患者肾功能分级的增加,其CKD1患 者 血 清NT-proBNP水 平 为(675.61±381.73)pg/mL、CKD2-CKD3患者NT-proBNP水平为(1 133.17±433.56)pg/mL、CKD4-CKD5患 者NTproBNP水平为(1 525.68±512.44)pg/mL(P<0.05),与本次研究结果相一致。这提示血清NT-proBNP水平与CKD并CHF患者病情存在相关性,可用于反映患者病情严重程度。另外,经ROC曲线分析显示,NT-proBNP在CKD并CHF诊断中,AUC值为0.837(0.756~0.906),且诊断敏感性、特异性分别为77%、81%。这一结果证实,NT-proBNP在CKD并CHF诊断中具有较高的应用价值。
综上所述,NT-proBNP在老年CKD并CHF病情评估中具有较高的应用效能,具有推广价值。
