讨论腹膜透析和血液透析对终末期肾病患者血清钙磷、iPTH水平的影响
2022-09-13杨军华
杨军华
慢性肾脏病因其发病率高、并发症高、致死率高等因素已成为全球性的健康问题,成为社会医疗体系的沉重负担。慢性肾脏病矿物质与骨异常(CKD-MBD)是慢性肾脏病患者的常见并发症,钙磷及甲状旁腺激素代谢紊乱是主要表现。严重的钙磷代谢紊乱会导致肾性骨营养不良[1],心脏瓣膜、血管和软组织钙化[2],导致全因和心血管死亡率增高[3]。因此,控制透析患者钙磷代谢紊乱、继发性甲状旁腺功能紊乱,对于提高透析患者的生存质量、延长患者寿命显得尤为重要。现关于腹膜透析(PD)与血液透析(HD)对终末期肾脏病(ESRD)患者钙磷代谢、甲状旁腺功能紊乱影响的优劣性存在较大差异,且研究较少。本研究收集普洱市人民医院行PD和HD治疗的ESRD患者为研究对象,采用横断面研究,分析两种透析方式对ESRD患者钙磷代谢及甲状旁腺功能紊乱情况的影响。
1 资料与方法
1.1 一般资料
回顾性选取2021年1-12月本院肾内科收治的240例终末期肾脏病患者为研究对象,纳入标准:(1)符合慢性肾脏病5期的诊断标准;(2)年龄18~75岁;(3)神志清楚,生命体征平稳;(4)透析龄在6个月以上。排除标准:(1)腹膜透析联合血液透析;(2)严重感染,包括:肺部、消化道、腹膜感染等;(3)心肺功能衰竭;(4)入组前3个月内发心脑血管意外;(5)有精神障碍,不能配合治疗;(6)恶性肿瘤,结核或其他消耗性疾病。根据透析方式分为PD组(127例)和HD组(113例),两组性别、年龄、透析时间比较,差异无统计学意义(P>0.05),具有可比性,见表1。本研究通过医院伦理委员会批准。
表1 两组一般资料比较
1.2 方法
PD组腹膜透析液采用美国百特1.5%低钙透析液,Tenckhoff直管,双联透析系统;交换腹膜透析液 3~5次/d,1.5~2 L/次,夜间留腹,如患者出现明显浮肿腹膜透析液调整为2.5%低钙透析液。
HD组采用血液透析治疗,间断行血液透析滤过和血液灌流治疗,使用普通肝素或低分子量肝素,碳酸氢盐透析液,透析液流量为500 ml/min,血流量 180~250 ml/min,透析膜面积 1.6~2.0 m2,单次透析时间4 h/次,频率为2~3次/周。
两组透析治疗过程中均规律降压、降糖、纠正贫血、加强营养支持等治疗。
1.3 观察指标及评价标准
采集晨起08:00的空腹血标本,同时留取24 h尿量,测量尿量,测定血清标本生化全套。生化全套使用德国罗氏生化免疫流水线702及罗氏生化试剂进行测定,包括BUN、Scr、ALB、钙、磷、碱性磷酸酶(ALP);采用全自动化学发光免疫分析仪MAGLUMI X8及血清甲状旁腺测定试剂盒测定患者的iPTH。观察两组患者的钙磷代谢、iPTH的水平。
钙、磷、甲状旁激素水平达标诊断标准依据2019版《中国慢性肾脏病矿物质和骨异常诊治指南概要》:血清钙水平2.10~2.50 mmol/L,血清磷水平0.87~1.45 mmol/L。甲状旁腺激素目标值在正常上限的 2~9 倍[4],理想控制范围 150~300 pg/ml[5]。
1.4 统计学处理
使用SPSS 21.0统计学软件。计量资料中正态分布以(±s)表示,统计分析采用t检验;非正态分布以中位数与范围表示,统计分析采用非参数秩和检验。计数资料以率(%)表示,统计分析采用χ2检验。所有统计检验均为双侧,P<0.05为差异有统计学意义。
2 结果
2.1 PD组与HD组钙、磷、ALP、iPTH检测结果比较
两组钙、iPTH的比较,PD组iPTH显著高于HD组(P<0.05),而血钙显著低于HD组,差异有统计学意义(P<0.05);两组磷、ALP水平比较,HD组的血磷、ALP略高于PD组,但差异无统计学意义(P>0.05),见表 2。

表2 PD组与HD组骨代谢指标检测结果比较
2.2 PD组与HD组的钙、磷、iPTH达标率比较
HD组的钙、磷、iPTH达标率均高于PD组。进一步行统计学分析提示:PD与HD患者血钙达标情况比较,差异有统计学意义(χ2=73.206,P=0.001);PD与HD患者血磷达标情况比较,差异无统计学意义(χ2=0.013,P=0.908);PD与HD患者iPTH达标情况比较,差异无统计学意义(χ2=0.164,P=0.686),见表 3。
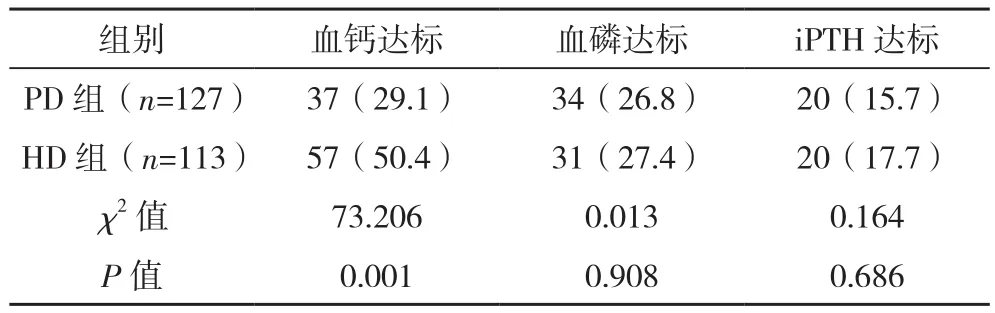
表3 PD组与HD组血钙、血磷、iPTH达标情况比较[例(%)]
3 讨论
目前,我国有超300万例终末期肾病患者,且以每年60万例的速度在增长[6],血液透析和腹膜透析作为终末期肾病患者的主要治疗方法,PD和HD可以清除机体代谢的毒素、纠正电解质紊乱和酸中毒,能有效延长终末期肾病患者的生存期限及生存质量。但是,随着透析时间的延长、残肾功能的下降,钙磷代谢紊乱的发生率会增加[7]。钙磷代谢紊乱会导致骨异常、软组织钙化等,并且是心血管并发症的独立危险因素。
本研究显示磷、ALP水平比较,HD组的血磷、ALP略高于PD组,但差异无统计学意义(P>0.05);但由波[8]的一项纳入80例尿毒症患者的研究显示,腹膜透析相较于血液透析,血磷清除效果更好,这与本次研究结果不相符。笔者还进一步分析了两种透析模式的血磷达标率的比较,显示HD达标率略高,但统计分析显示差异无统计学意义(P>0.05);之前黄作良等[9]的一项研究显示两种透析方法血磷达标率差异无统计学意义(P>0.05),这与本次研究结果一致。PD组与HD组的血磷水平与文献[8]的研究结果不一致,考虑可能为:(1)本次研究对象地处边疆山区,因经济因素和交通不便,导致PD患者复诊及随访不够规律,导致患者没有在医护的监测下调整透析剂量及模式;(2)医护配备严重不足,导致对于患者的随访相对没有做到很到位,从而导致患者的血磷达标情况不理想,这是下一步工作中急需解决的问题。
慢性肾脏病矿物质和骨异常的管理是一个综合性的管理,血钙紊乱和CKD患者死亡风险增加相关[10],血钙的管理和达标同样重要。笔者的研究显示PD组血钙低于HD组,且差异有统计学意义(P<0.05);孙宇等[11]研究显示PD组血钙高于HD组,且差异有统计学意义(P<0.05),与笔者本次研究结果不一致。PD与HD患者血钙达标情况进行比较,两组差异有统计学意义(P<0.05);而之前褚睿等[7]的一项研究显示两种透析方法血钙达标率差异无统计学意义(P>0.05),这与笔者的研究结果不一致。本次研究PD组血钙低于HD组考虑因素:(1)PD组患者没有规律随访,未规律调整钙磷代谢;(2)PD组患者长期使用低钙腹膜透析液,也可能导致血钙偏低。
既往针对CKD 3~5期患者的研究表明,iPTH轻度升高甚至正常偏高与全因死亡和/或心血管死亡的风险增加相关[12],且iPTH偏低依然与心血管风险相关[13],因此在慢性肾脏病骨矿物质代谢紊乱的治疗中,控制iPTH的治疗中同样重要。之前陈培浪等[14]的一项针对尿毒症患者的研究显示,PD组与HD组患者的甲状旁腺激素水平变化差异无统计学意义(P>0.05);本研究结果显示,PD组与HD组iPTH达标率进行比较,差异无统计学意义(P>0.05);这与褚睿等[7]的针对尿毒症患者两种透析方法iPTH达标率差异无统计学意义的研究结果一致。笔者的研究结果PD组iPTH高于HD组,与之前的研究结果不一致,考虑可能因素:(1)PD组患者随访不够规律,导致对于PD组患者继发性甲状旁腺功能亢进的治疗不够及时和规范;(2)PD组患者在确诊继发性甲状旁腺功能亢进后,虽然已予规范用药,但是在后期随访复诊调整治疗过程中仍然不够及时,这也是导致PD组患者iPTH较HD组高的因素。
对于慢性肾脏病矿物质和骨异常的治疗,力求的是血钙、血磷、iPTH三项的达标,在笔者的研究中,显示PD组血钙、血磷、iPTH的达标率分别为29.1%、26.8%、15.7%;HD组血钙、血磷、iPTH的达标率分别为50.4%、27.4%、17.7%;明显低于2012年北京大学第一医院的多中心研究,调查资料显示腹膜透析组的血钙、血磷、PTH达标率分别为44.0%、43.0%、22.73%,血液透析组的血钙、血磷、PTH达标率分别为39.6%、38.5%、26.6%[15]。两组患者的血磷、iPTH达标率低的主要原因可能是:(1)腹膜透析患者未规律随访,导致未规律使用调整钙磷代谢的药物;由于透析患者对钙磷紊乱导致的后果认识的不足,而透析患者在调节钙磷代谢过程中的依从性欠佳;这些都是目前工作中急需要解决的问题。(2)两组患者的血浆白蛋白均偏低,考虑这可能会导致血磷有一定程度的下降,可能也会影响到血磷达标率。
本研究的优点在于,笔者主要关注了边疆地区尿毒症透析患者两种透析方式对钙、磷、iPTH水平的影响及达标率的分析。研究的不足是:(1)由于绝大多数患者来就诊时已达尿毒症期,导致对于原发病的认知不足,所以没有纳入原发病的分析;(2)本次研究没有纳入血液透析及腹膜透析的透析充分性,目前已加强两类透析患者的宣教,并加强了透析充分性的分析;(3)在本研究中由于患者,特别是腹膜透析患者的复诊不规律,导致对于患者调节钙磷的用药情况没有全面了解。这些都是今后需要进一步完善的工作。
综上所述,血液透析组控制iPTH明显优于腹膜透析组,腹膜透析组血钙明显低于血液透析组;两组在控制血磷、ALP没有明显差异。而两组的血磷、iPTH达标率上无明显差异。PD相较于HD组在调整钙磷、iPTH的方面没有明显劣势,对于边疆地区交通不便、医疗资源不足的情况下,腹膜透析对于延长尿毒症患者的生存期限及控制慢性肾脏病矿物质和骨异常等方面显得尤为重要。
