小骨窗开颅不同手术入路对高血压性脑出血的影响及早发性癫痫发作的影响因素
2022-09-13韩近超
韩近超
高血压性脑出血是临床上较为多见的疾病,对患者造成的不可逆伤害十分严重,使患者的病情难以控制并且会带来严重的预后不良影响[1-2]。高血压性脑出血主要发生于男性,其病理特征表现为发生剧烈的恶心或者头疼,严重时患者会发生昏倒、预后效果差、致死致残率极高[3-4]。所以对高血压性脑出血的治疗至关重要,现高血压性脑出血的主要治疗方法还是以手术治疗为主。目前的手术治疗存在较多缺点,例如手术治疗过程中可能会对患者的脑部组织造成较为严重的二次伤害,且在手术愈合之后效果也可能并不理想[5]。但是手术治疗可以较好地改善患者的病情及降低高血压性脑出血的死亡率。手术治疗高血压性脑出血的方法不同,所带来的治疗效果也不尽相同[6-7]。在本研究中主要采用两种手术方法对患者进行治疗,分别是传统的脑部颞叶皮层入路进行手术和脑部的侧裂下Rolandic点-岛叶入路进行手术。在两种手术进行完毕后要检测患者的围手术期指标、并发症、预后等,现将研究过程报道如下。
1 资料与方法
1.1 一般资料
选取2017年2月-2020年2月北京王府中西医结合医院就诊的101例高血压性脑出血患者。纳入标准:具有高血压病史;既往病例资料完整;患者为高血压脑出血。排除标准:基本凝血功能存在明显异常;对本次研究所使用到的药物过敏或由于特殊情况不能正常手术;患有其他并发症,例如心、肝、肾等其他人体器官功能不全等。按照住院的序列号前后,采用随机数表法将其随机分为研究组(50例)和对照组(51例)。研究组男41例,女9例;平均格拉斯哥昏迷评分(GCS)(7.12±0.16)分;年龄45~62岁,平均(55.2±8.1)岁;按照多田公式进行计算,脑血肿量28~59 ml,平均(44.9±5.2)ml。对照组男41例,女10例;平均GCS(7.15±0.19)分;年龄43~63岁,平均(54.3±8.3)岁;按照多田公式进行计算,脑血肿量 30~60 ml,平均(45.1±5.3)ml。两组基本数据比较差异无统计学意义(P>0.05),有可比性。患者家属签署知情同意书,本文研究经医院伦理委员会批准。
1.2 方法
对照组给予脑部颞叶皮层入路手术,患者在脑部颞上开口2 cm左右的切口,在显微镜下清除血肿。清除患者的血肿后,在血肿腔口处使用止血纱布止血,防止硬脑膜被引流,缝合硬脑膜。患者中出现脑肿胀明显的,需要使切口向上向前延展,同时去额颞顶大骨瓣,避免脑内压过高。
研究组给予脑部侧裂下Rolandic点-岛叶入路手术,在Rolandic点直切开口5 cm左右,然后剪开硬脑膜使患者岛叶正后方暴露,电凝此区域,然后开口约1 cm,显微镜下清除血肿,之后常规处理方法与对照组一致。
1.3 观察指标及评价标准
(1)围手术期指标:安排专门的医护人员记录两组手术时间、术中失血量、患者术后再次发生出血的概率。(2)并发症:手术后,两组患者的手术并发症主要包括手术后失语、视野模糊、癫痫、肺部感染。医护人员需要对患者是否在手术后发生并发症进行详细记录。(3)预后:比较两组术后的格拉斯哥结局量表(GOS)评分,GOS主要分为5个等级,Ⅰ级为死亡;Ⅱ级为持续性植物状态偶有睁眼,偶无意识、无言语、无反应,有心跳呼吸,在睡眠觉醒阶段有呵欠、吸吮等无意识动作,从行为判断大脑皮质无功,但仍存活;Ⅲ级为重度残疾,有意识,但由于精神、躯体残疾或由于精神残疾而躯体尚可生活,记忆、注意、思维、言语均有严重残疾,24 h有意识但不能独立;Ⅳ级为中度残疾勉强利用交通工具,有记忆、思维、言语障碍、极轻偏瘫、共济失调等,在日常生活、家庭中尚能独立,可在庇护性工厂中参加一些工作;Ⅴ级为恢复良好,能重新进入正常社交生活,并能恢复工作,但可遗留有各种轻的神经学和病理学的缺陷。(4)早发性癫痫影响因素:所有患者术前均采用放射免疫法检测血清肿瘤坏死因子-α(TNF-α)、白细胞介素-6(IL-6),免疫浊度法检测血清C反应蛋白(CRP),ELISA法检测血清神经元特异性烯醇化酶(NSE)。分析所有患者年龄、性别、血肿体积、出血部位、术后再出血情况、手术方式、血清TNF-α、IL-6、CRP、NSE检测结果对术后早发性癫痫的影响,采用多因素Logistic回归分析高血压性脑出血患者术后早期癫痫发作的影响因素。
1.4 统计学处理
本研究数据采用SPSS 19.0统计学软件进行分析和处理,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,有序计数资料采用秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组围手术期指标比较
研究组手术时间长于对照组,术中失血量少于对照组,再出血发生率低于对照组(P<0.05),见表1。
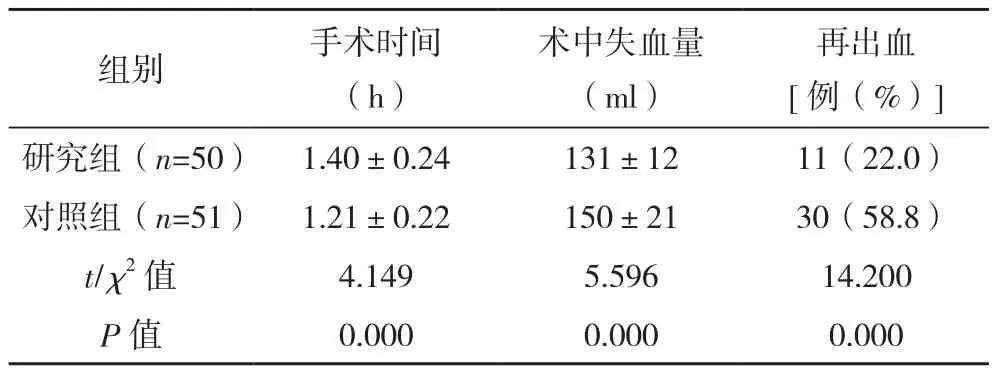
表1 两组围手术期指标比较
2.2 两组并发症比较
两组术后失语、视野模糊、癫痫、肺部感染发生率比较差异均无统计学意义(P>0.05),见表2。
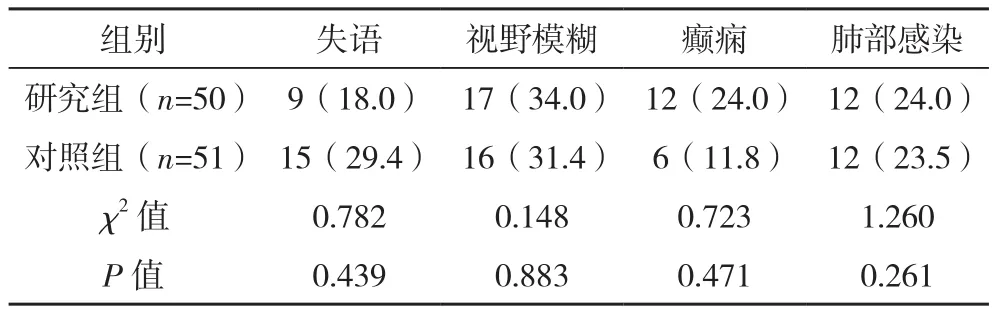
表2 两组并发症比较[例(%)]
2.3 两组预后比较
研究组预后优于对照组(P<0.05),见表3。
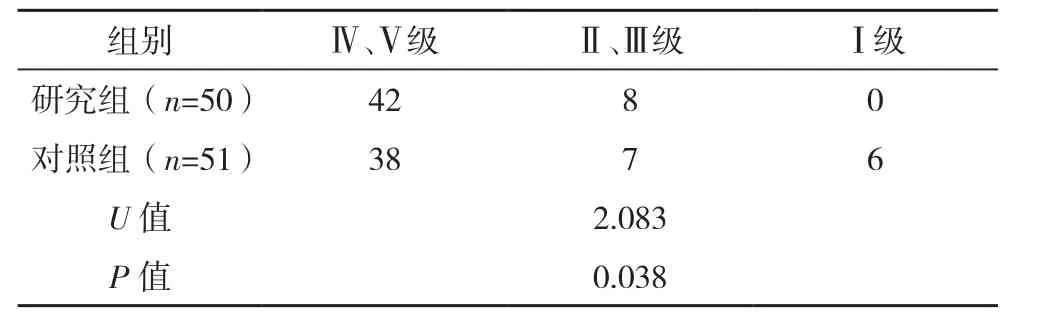
表3 两组预后比较(例)
2.4 早发性癫痫发作单因素分析
单因素分析显示,早发性癫痫发作患者年龄≥60岁、女性、脑部颞叶皮层入路手术、累及皮质髓质层出血、术后再出血占比,TNF-α、IL-6、CRP、NSE水平均高于早发性癫痫未发作患者(P<0.05),见表 4。
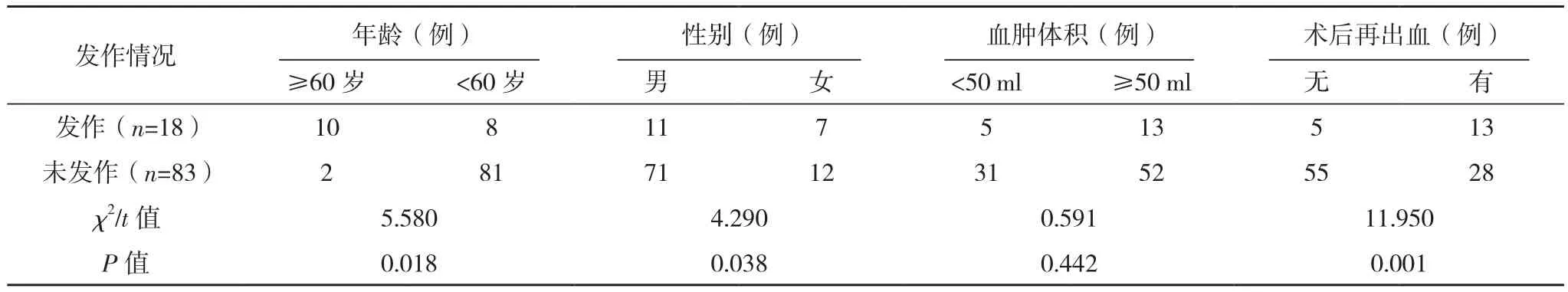
表4 早发性癫痫发作单因素分析

表4(续)
2.5 早发性癫痫发作多因素Logistic回归分析
以早发性癫痫(定义“未发作”=0,“发作”=1)作为因变量,将单因素筛选出的因素作为自变量(定义变量为:“<60岁”=1,“≥60岁”=2;性别“男”=1;“女”=2;术后再出血“无”=1,“有”=2;出血部位“皮层出血”=1,“累及皮质髓质层出血”=2;手术方式“脑部侧裂下Rolandic点-岛叶入路手术”=1,“脑部颞叶皮层入路手术”=2;TNF-α、IL-6、CRP、NSE取所有患者的平均值,“平均值”=1,“≥平均值”=2),Logistic回归分析显示,出血部位、术后再出血、手术方式均是高血压性脑出血术后早期癫痫发作的独立危险因素(P<0.05),见表 5。
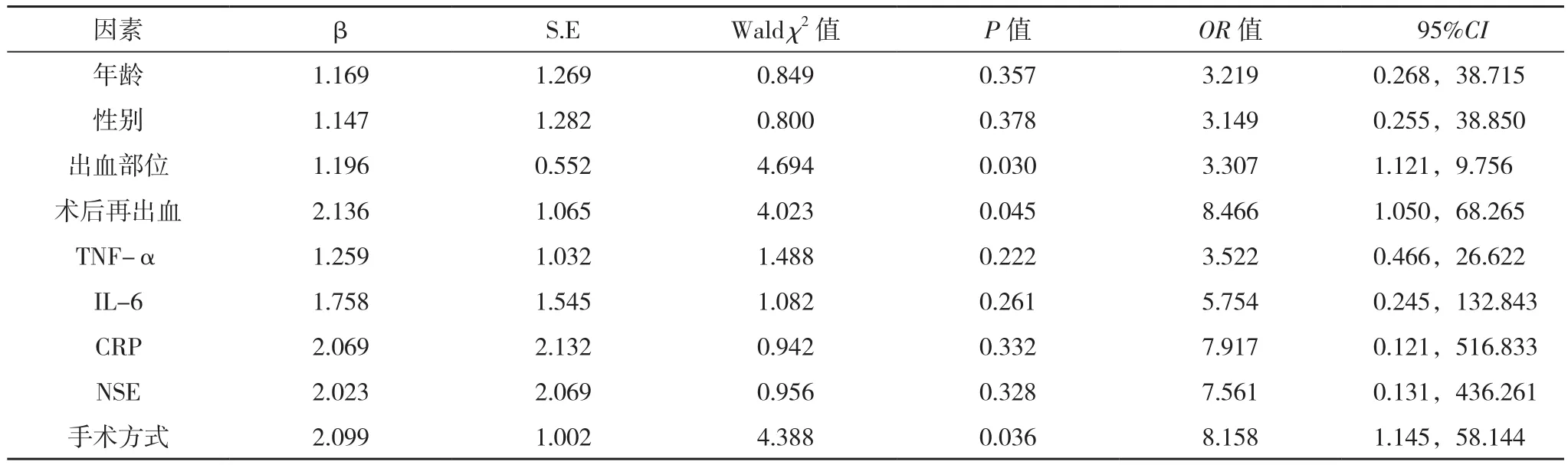
表5 早发性癫痫发作多因素Logistic回归分析
3 讨论
高血压性脑出血有较多的不良临床病症,例如常见的早发性癫痫[8-9]。由高血压性脑出血引起的早发性癫痫是一种较为复杂的神经性疾病,在临床上的主要特征是可以反复的发作,所以对患者的日常生活带来较多不便,同时在患者发作的时候会对患者的身体造成严重伤害,例如造成骨折、身体机能下降等[10]。患者发生早发性癫痫,发作时间难以确定,例如短时间的癫痫发作在几分钟,但是长时间癫痫发作可能在十几分钟,对患者的身体及心理会造成较大的伤害[11]。对于高血压性脑出血引发的早发性癫痫反复发作的原因暂不清楚。
由上述结果可以看出,研究组手术时间长于对照组,术中失血量少于对照组,再出血发生率低于对照组(P<0.05)。两组术后失语、视野模糊、癫痫、肺部感染发生率比较差异均无统计学意义(P>0.05)。主要原因是对照组采取的手术通路会损伤到患者的颞上回和颞中回表层部位同时极有可能会损伤脑部深层部位的功能结构区,从而导致并发症发生。研究组也发生并发症是由于手术中脑出血导致脑功能区蛋白纤维损伤。GOS分析中可以看出,研究组预后优于对照组(P<0.05)。国内魏志玄[12]观察了不同入路下小骨窗经侧裂开颅术治疗高血压基底节区出血的效果,对照组采用经颞叶皮层入路术治疗,而观察组采用Rolandic点-岛叶入路,得到了与本研究相似的结果,结果中显示,观察组客观的临床总有效率高于对照组,且观察组手术后GCS评分更高,同时,该研究人员认为,Rolandic点-岛叶入路可能由于缩短了手术时间、减少了术中出血,减轻了术后水肿反应,总体并发症发生率也更低。
在显微技术的不断进步之下,对高血压性脑出血的治疗方法不断增多,其中本文中所介绍的两种治疗方法各有特点[13-15]。但相比之下使用脑部侧裂下Rolandic点-岛叶入路手术进行手术的优点相对较多,虽然研究组在进行手术时,对患者进行切口时切口比对照组更大,对患者造成伤口感染的可能性比较大,但对切口进行适当的处理后就可以避免伤口感染,同时研究组操作过程比对照组要简单[16]。
本文结果显示,单因素分析显示,早发性癫痫发作患者年龄≥60岁、女性、脑部颞叶皮层入路手术、累及皮质髓质层出血,术后再出血占比,TNF-α、IL-6、CRP、NSE水平均高于早发性癫痫未发作患者(P<0.05)。多因素分析显示,出血部位、术后再出血、手术方式均是高血压性脑出血术后早期癫痫发作的独立危险因素(P<0.05)。目前认为脑出血后癫痫和出血部位存在紧密的联系,为脑出血后癫痫发生的独立危险因素[17]。脑组织血供丰富,高血压性脑出血术后颅内易形成血腔,引起慢性渗血,从而引发神经元缺血缺氧,致能量代谢异常[18]。此外,氧自由基与血铁离子形成过氧化脂,可致神经元不可逆性坏死,诱发癫痫;而癫痫发作也会进一步加重脑水肿,诱发再出血[19]。侧裂下Rolandic点-岛叶入路所出现的残留血肿较少,一定程度降低再出血的发生率;颞叶皮层、深部功能区易产生医源性损伤,一定程度增加癫痫的发生风险,而经侧裂下Rolandic点-岛叶入路可最大程度避免癫痫的发生[20]。
综上所述,研究组所采取的脑部侧裂下Rolandic点-岛叶入路进行手术对患者的效果较好,值得在临床上进一步推广。
