肺静态顺应性导向最适呼气末正压对单肺通气氧合及肺内分流的影响
2022-09-10吴益杭陈文华林芩王翔锋
吴益杭,陈文华,林芩,王翔锋
低氧血症和急性肺损伤是单肺通气(one-lung ventilation,OLV)期间常见的问题,严重的肺内分流以及通气侧肺不张导致的通气血流比例失调是低氧血症的主要原因[1-2]。研究[2-5]表明,OLV期间采用保护性通气策略可以减少肺损伤,改善患者预后。目前常用的保护性通气策略包括小潮气量(6~8 mL/kg)、肺复张及保持5~10 cmH2O(1 cmH2O=98 Pa)的呼气末正压(positive end-expiratory pressure,PEEP)。适当的PEEP可以增加肺的功能残气量、促进肺泡复张、减少通气侧肺不张,从而改善氧合。不恰当的PEEP会使肺泡过度膨胀造成肺损伤,PEEP也会增加通气侧的气道压进而增加肺循环阻力,导致非通气侧血流增加,从而加重肺内分流、降低氧合。不同个体之间肺的病理生理情况存在差别,对PEEP的反应也不尽相同。因此,对所有患者采用固定均一的PEEP显然不够合理。最适PEEP指的是达到最大肺静态顺应性(static lung compliance,Clst)、最佳氧合状态、最小死腔分数(dead space fraction,VD/VT)时的最小PEEP[6]。笔者拟根据Clst设置的最适PEEP对OLV期间氧合指数及肺内分流的影响,探索如何个体化选择PEEP,以最大程度发挥其改善氧合的作用。
1 对象与方法
1.1 对象 收集2017年9月—2018年1月于福建医科大学附属协和医院行胸腔镜下肺叶切除术的60例患者的临床资料。纳入标准:年龄18~65岁、美国麻醉医师协会(American society of anesthesiologists,ASA)分级 Ⅰ~Ⅱ 级、体质量指数(body mass index,BMI)18~28 kg/m2。排除标准:1秒率<70%、哮喘及慢性阻塞性肺病、既往肺部手术及放化疗史、明显的心脏或肝肾疾病。剔除标准:术中持续低氧血症(脉搏血氧饱和度<90%超过10 min)、OLV时间不足 1 h、术中转开胸手术、大出血、休克、输血。本研究经福建医科大学附属协和医院伦理委员会批准(2018KY029),受试者及家属均签署知情同意书。
1.1.1 分组 采用随机、对照、单盲(受试者)的方式,通过随机数字表将所有病例1∶1随机分为研究组(P组)和对照组(C组),分组方式存储在带有编号、密封和不透明的信封中,麻醉开始前打开信封进行分组,随机数字的生成、隐藏、分配分别由3位不同的研究者实施。研究对受试者及家属设盲,麻醉管理者知晓分组并调整通气参数,其他人员(包括外科医生、护士、随访人员、数据统计分析人员)均不知晓患者分组情况。最终56例符合要求并纳入统计,其中 P组28例,男性8例,女性20例,左侧9例,右侧 19例,年龄(51±10)岁(25~64岁),BMI(21.5±2.3)kg/m2;C组28例,男性10例,女性18例,左侧11例,右侧17例,年龄(52±9)岁(33~64岁),BMI(22.9±2.9)kg/m2。两组患者的年龄、性别、术侧、BMI比较,差别无统计学意义(P>0.05)。研究流程见图1。

图1 患者入组流程图Fig.1 Flow chart of screening enrollment
1.1.2 样本量计算 根据预实验结果,P组和C组OLV 30 min的氧合指数分别为(251.4±90.3)和(172.6±70.4)mmHg(1 mmHg=133.3 Pa),设置检验水准α=0.05,β=0.1,采用PASS 15.0软件计算得出两组的最小样本量各为24例,预计样本量脱落率20%,本研究每组将纳入患者30例。
1.2 方法 所有患者入手术室后监测心电图、血压、脉搏血氧饱和度、脑电双频指数(bispectral index,BIS)。局部麻醉下行桡动脉穿刺置管和右锁骨下中心静脉穿刺并置入7 Fr导管,监测有创动脉血压和中心静脉压(central venous pressure,CVP)。
1.2.1 麻醉方法 麻醉诱导以静脉注射舒芬太尼0.4 μg/kg(规格1 mL:50 μg,EuroCept BV Trapgans 51244 RL Ankeveen.The Netherlands,进口注册证号:H20150126),丙泊酚2 mg/kg(规格20 mL:0.2 g,Fresenius Kabi Deutschland GmbH D-61346 Bad Homburg v.d.H.German,进口注册证号:H20110276),顺式阿曲库铵0.3 mg/kg(规格:5 mg,浙江仙琚制药有限公司,国药准字:H20090202),麻醉深度合适后经口插入双腔支气管导管(double-lumen tubes,DLT,125-37型,Covidien llc.The United States),DLT型号选择:男性为37 Fr,女性为35 Fr。DLT顺利插入气管后使用纤维支气管镜调整导管位置,改变体位后再次确认DLT位置。麻醉维持以七氟醚1%~1.5%(体积分数)(规格:每瓶120 mL,上海恒瑞医药有限公司,国药准字H20070172),丙泊酚2~4 mg/(kg·h),瑞芬太尼0.1~0.2 μg/(kg·min) (规格:1 mg,国药集团工业有限公司廊坊分公司,国药准字:H20123422),根据BIS调整麻醉药用量使BIS维持在40~60,按需间断推注顺式阿曲库铵0.06~0.1 mg/kg。
1.2.2 通气参数 连接Datex-ohmeda Aespire麻醉机,采用容量控制模式通气,双肺通气(two-lung ventilation,TLV)参数设置:潮气量为8 mL/kg,呼吸频率为12~14 min-1,吸入氧浓度为60%,吸呼比为1∶2,不使用PEEP。手术切皮时转为OLV,OLV参数设置:潮气量为6 mL/kg,吸呼比为1∶2,吸入氧浓度60%,术中根据呼气末二氧化碳分压(pressure of end-tidal carbon dioxide,PETCO2)调整呼吸频率,使其维持35~45 mmHg。
1.2.3 PEEP设置 OLV 10 min后进行3次肺复张(手控通气下保持30 cmH2O气道压10 s)后,C组设置PEEP为5 cmH2O通气至手术结束,P组从PEEP 2 cmH2O开始每次递增2 cmH2O,通气1 min 后记录每个PEEP对应的Clst,Clst计算方法:
Clst=潮气量/(平台压-PEEP)
当Clst达到峰值后(不再增加或开始降低)结束滴定,以最大Clst时的最小PEEP设定为最适PEEP并通气至手术结束。
1.2.4 监测指标 本研究设定6个记录时间点:诱导插管后10 min TLV期间(T0);手术开始OLV后10 min,肺复张前(T1);PEEP设定后30 min(T2);PEEP设定后60 min(T3);OLV结束,恢复TLV后10 min(T4);气管拔管后20 min(T5)。主要观察指标:采集各个时间点桡动脉血和中心静脉血各1 mL行血气分析(GEM Premier3500)记录结果,计算氧合指数(oxygenation index,OI)及肺内分流率(intrapulmonary shunt,QS/QT)。次要观察指标:各个时间点的血流动力学(心率、平均动脉压、CVP)、呼吸力学(Clst、平台压)、VD/VT、术后5 d肺部并发症。术后肺部并发症的诊断标准参照文献[7]。
VD/VT计算公式:
VD/VT=(PaCO2-PETCO2)/PaCO2
QS/QT计算公式[8]:
QS/QT=(CcO2-CaO2)/(CcO2-CvO2)×100%
CcO2:肺毛细血管血氧含量;CaO2:动脉血氧含量;CvO2:混合静脉血氧含量。
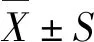
2 结 果
本研究筛选出60例患者,4例被剔除:手术中转开胸(C组1例);术中持续低氧血症(P组1例,C组 1例);手术时间不足1 h(P组1例)。最终有56例符合要求并纳入统计(P组28例,C组 28例)。
2.1 一般资料及血流动力学比较 两组患者的年龄、性别、术侧、BMI、1秒率、麻醉时间、OLV时间、血流动力学比较,差别无统计学意义(P>0.05,表1~2)。

表1 两组患者一般资料比较Tab.1 Comparisons of general data between the two groups

表2 两组患者血流动力学比较Tab.2 Comparisons of hemodynamic between the two groups of patients
2.2 呼吸力学比较 P组根据Clst滴定出的最适PEEP为(7.8±1.2) cmH2O,高于C组的5 cmH2O[差值的95% CI为(2.4~3.3) cmH2O,P<0.05]。尽管P组设置的PEEP水平较高,但OLV期间的平台压与C组比较,差别无统计学意义(P>0.05)。两组患者从TLV转为OLV后,Clst均下降(P<0.05);经肺复张联合PEEP后均有升高,但 P组高于C组[T2:(29.0±5.5)vs(24.8±7.9) mL/cmH2O;T3:(29.0±5.6)vs(23.9±6.9) mL/cmH2O,P<0.05]。OLV期间C组的Clst逐渐下降,而P组则保持稳定(表3)。
2.3 VD/VT比较 两组间VD/VT比较,差别无统计学意义(P>0.05);同组内T2、T3的VD/VT与T1比较,差别无统计学意义(P>0.05,表3)。

表3 两组患者的呼吸力学比较Tab.3 Comparisons of respiratory mechanics between the two groups of patients
2.4 QS/QT与OI比较 两组患者从TLV转为OLV后,QS/QT增加,OI下降,经肺复张联合PEEP后,P组的QS/QT降低[T2:(19.1±4.8)vsT1:(23.5±4.6);T3:(18.2±5.6)vsT1:(23.5±4.6),P<0.05],OI升高[T2:(239.2±93.2)vsT1:(182.8±69.1) mmHg;T3:(276.1±98.9)vsT1:(182.8±69.1) mmHg,P<0.05],而C组的OI降低[T2:(178.0±71.9)vsT1:(201.6±74.2),P<0.05],QS/QT差别无统计学意义(P>0.05)。在OLV期间,P组的QS/QT较C组少[T2:(19.1±4.8)vs(24.9±6.6);T3:(18.2±5.6)vs(22.2±6.6),P<0.05],OI更高[T2:(239.2±93.2)vs(178.0±71.9) mmHg;T3:(276.1±98.9)vs(215.8±79.4) mmHg,P<0.05,表4、图2~3]。

表4 两组患者QS/QT和OI比较Tab.4 Comparisons of QS/QT and OI between the two groups of patients

T0:TLV后10 min;T1:OLV后10 min;T2:PEEP设定后30 min;T3:PEEP设定后60 min;T4:恢复TLV后10 min;T5:拔管后20 min;QS/QT:肺内分流率;TLV:双肺通气;OLV:单肺通气;PEEP:呼气末正压。同组的T2、T3与T1比较,#:P<0.05;与C组比较,☆:P<0.05。图2 两组患者QS/QT比较Fig.2 Comparisons of QS/QT between the two groups of patients

T0:TLV后10 min;T1:OLV后10 min;T2:PEEP设定后30 min;T3:PEEP设定后60 min;T4:恢复TLV后10 min;T5:拔管后20 min;OI:氧合指数;TLV:双肺通气;OLV:单肺通气;PEEP:呼气末正压。同组的T2、T3与T1比较,#:P<0.05;与C组比较,☆:P<0.05。图3 两组患者OI比较Fig.3 Comparisons of OI between the two groups of patients
2.5 并发症比较 两组患者术后5 d肺部并发症的发生率比较,差别无统计学意义[2(7.1%)vs7(25.0%),P>0.05]。
3 讨 论
本研究结果显示,相较于5 cmH2O的PEEP,OLV期间应用最大Clst滴定最适PEEP(7.8±1.2) cmH2O的OI更高,QS/QT更低,但在减少VD/VT、降低术后肺部并发症及血流动力学方面未见明显优势。而5 cmH2O的PEEP在降低QS/QT和改善氧合方面也并无益处,这与以往的研究[9-11]结果一致。
低氧血症是OLV期间需要解决的主要问题之一。本研究结果显示,当TLV改为OLV后,QS/QT 明显上升,动脉血氧分压及OI下降了约60%。氧合情况与QS/QT变化呈明显负相关,笔者认为,QS/QT急剧上升是造成OLV低氧血症的主要原因之一,而减少QS/QT可以明显改善患者的氧合情况。OLV期间采用保护性通气策略能够减少急性肺损伤、炎症反应和肺部并发症[12-15]。然而,小潮气量通气可能会促进肺泡塌陷形成肺不张,联合应用PEEP或许能够加以预防。SENTURK等[16]的研究认为,OLV期间加用4~5 cmH2O的PEEP可以提高动脉血氧分压,而将PEEP提高至10 cmH2O 时对改善氧合并无增益。部分研究[6,10]建议,OLV期间应该采用小潮气量联合5 cmH2O的PEEP;然而也有研究[17-18]认为,5 cmH2O的PEEP并不能阻止肺不张、肺水肿、低氧血症等不良后果的发生。
目前关于最适PEEP的滴定方法主要有电阻抗断层扫描法(electrical impedance tomography,EIT)、压力-容量(P-V)曲线法、最大肺顺应性法。EIT滴定最适PEEP较为客观、准确,但其价格昂贵且操作复杂,使该法在临床应用中受到限制。WANG等[19]通过随机对照试验发现,在改善肥胖患者腹腔镜手术中氧合及术后肺不张方面,最大Clst法并不逊色于EIT。P-V曲线法的PEEP通常设置为P-V曲线下拐点(lower inflection point,LIP)上2 cmH2O。然而,在P-V曲线上难以准确测定LIP的压力,P-V曲线分析的方法可能会受到观察者主观因素的影响。徐磊等[20]的研究认为,最大顺应性方法测定最佳PEEP较P-V曲线法操作更简单、更安全,便于临床开展。XU等[21]发现,OLV期间根据动态顺应性滴定PEEP可以改善呼吸力学,而对氧合、VD/VT和QS/QT没有明显影响。
FERRANDO等[6]的研究表明,通过PEEP递减法从20 cmH2O开始递减滴定出最适PEEP[(10±2) cmH2O]可以改善OLV的氧合情况,但在滴定过程中将显著增加气道压,过高的气道压增加心脏的前后负荷,严重影响患者的心排血量,同时过度扩张肺泡增加了肺损伤的风险。本研究部分患者在肺复张期间由于气道压高,出现血压及心率急剧下降的情况。
本研究发现,经过肺复张后血氧饱和度升高,Clst增加,考虑OLV期间的低氧血症与通气侧的肺不张有关。肺复张手法通过增加气道压使闭合的肺泡重新开放,可以减少肺不张、增加肺顺应性,增加功能残气量从而改善氧合[22-23]。本研究结果显示,C组OLV期间(T2、T3)的OI、QS/QT与肺复张前(T1)无明显改善,而采用最适PEEP的P组获得了更小的QS/QT、更好的顺应性、更佳的氧合,并且稳定地保持到手术结束,说明5 cmH2O的PEEP不能很好地阻止肺泡再次塌陷,而个体化设置的最适PEEP可以更好地使肺泡保持稳定,防止肺不张的发生。笔者认为,肺复张策略在逆转肺不张中起主要作用,而合理的PEEP旨在保持肺泡开放以维持肺复张后对肺功能的改善效果。值得注意的是,在结束OLV恢复TLV及拔管后,P组的OI明显高于C组,这可能与最佳PEEP减少肺不张有关。PEREIRA等[24]发现,个体化PEEP的患者术后较少出现肺不张。
肺复张及PEEP可以通过减少肺不张和 QS/QT,从而降低VD/VT,提高肺泡通气效率,改善氧合[18,25]。本研究发现,两组病例在应用PEEP前后的VD/VT 差别无统计学意义,这与既往的研究[22]结果一致,可能是因为CO2弥散效率较高,即使部分肺泡通气不良,只要足够多的肺泡保持开放也不影响其排出。
术后肺部并发症是胸外科手术后住院时间和死亡率增加的主要原因[2]。术后肺部并发症的发生与高吸入氧浓度、高潮气量、不合理的PEEP有关,OLV容易发生肺单位反复塌陷—重新打开(肺外伤)、肺单位过度膨胀(容积伤)、气道压力增加(气压伤)和氧中毒,这些都是呼吸机引起的肺损伤的重要原因[25-27]。本研究结果显示,两组患者术后肺部并发症的发生率差别无统计学意义,但C组术后肺部并发症发生率是P组的3.5倍,可能是因为样本量较小不足以显示其优势,最适PEEP对术后肺部并发症及远期预后的影响有待进一步研究。
本研究的不足之处在于未对最适PEEP与内源性PEEP的相关性进行研究,未对病理改变及炎症反应进行肺损伤相关研究。
综上所述,笔者认为相较于5 cmH2O 的PEEP,OLV期间采用Clst设定的最适PEEP能够有效提高动脉血氧分压、降低肺内分流,但是在减少死腔量、降低术后肺部并发症及血流动力学方面未见明显优势。
