基于问题解决疗法的护理策略在糖尿病视网膜病变患者中的应用
2022-09-06王艳丽陈玮董扬
王艳丽 陈玮 董扬
(江苏省苏北人民医院,江苏 扬州 225000)
我国糖尿病患者中30%以上患者会出现不同程度的糖尿病视网膜病变(DR),视力受影响者占比高达10.2%[1]。临床研究发现,一半以上的糖尿病患者存在心理健康问题,尤其是存在糖尿病并发症者,其抑郁、心理痛苦等心理健康问题更为突出,严重影响患者的经济情况、糖尿病结局及生活质量[2]。因此,给予DR患者科学的心理干预对其疾病的康复具有重要意义。问题解决疗法属于一种新型心理治疗手段,美国糖尿病教育协会(AADE)将其定义为:遇见问题时可以形成解决策略、选取最优策略、应用并评估策略有效性的一系列学习行为。世界卫生组织推荐采用问题解决疗法对抑郁等不良精神症状进行控制,通过问题解决疗法,患者可以明确心理状态与身体间的关系,自主地去改善心理状态以减轻身体症状[3]。鉴于此,本研究将基于问题解决疗法的护理策略应用于糖尿病视网膜病变患者,观察其对糖尿病视网膜病变患者心理健康状态、自我管理行为的影响。
1 对象与方法
1.1 研究对象 选择我院2019年1月至2020年6月间收治的120例DR患者为研究对象。纳入标准:①经临床诊断确诊为DR[4],择期进行手术治疗;②对研究知情,且签署知情同意书;③糖尿病痛苦评分总分≥2分。排除标准:①合并认知、交流、精神障碍无法配合研究者;②合并其他视神经疾病或视网膜脱落者。按照双色球法将120例患者随机分为对照组和研究组各60例。
1.2 方法 对照组患者接受常规围术期护理干预,主要包括疾病相关知识讲解、饮食指导、运动指导、用药指导、健康指导、情绪疏导、心理护理等内容。研究组患者接受基于问题解决疗法的护理策略。
1.2.1 成立问题解决疗法护理小组 小组成员由2名心理治疗师、2名营养科医生、2名内分泌科医生、1名护士长、5名护士组成。心理治疗师负责评估患者的心理状态、参与问题解决方案的制定等;营养科医生、内分泌科医生参与制定问题解决方案与行动发展计划;护士长负责整个护理策略的制定,监督护理策略的执行情况;护士负责执行护理策略。
1.2.2 制定基于问题解决疗法的护理策略 小组成员共同查阅文献、咨询专家并结合DR健康手册及干预要点编制基于问题解决疗法的DR护理策略,包括问题解决疗法概要、实施方法与步骤、饮食干预、心理干预、术后眼部护理、放松训练、食物交换原则、抗阻训练等内容。
1.2.3 实施基于问题解决疗法的护理策略 ①问题描述。护理人员在患者入院后第2天与其进行首次面谈,采用问卷形式对患者疾病相关知识掌握程度进行初步了解,委婉指出其存在的误解及问题,并适时给予健康指导,获取患者的理解与信任。通过提问的方式引导患者表达内心深处的感受与想法,如:疾病带来的视力相关不适会给您带来焦虑与痛苦这很正常,您尝试过哪些方法来缓解这些焦虑与痛苦?效果怎么样?②目标设定。在问题描述的次日进行第2次面谈,采用假设讨论的方式增强患者信心,并根据其自身情况与患者共同设定可行性目标。如:术后出现轻度疼痛及眼部不适属于正常现象,您是否做好心理准备?控制血糖指标水平对您术后视力的恢复及疾病的再发具有十分重要的意义,您是否有信心遵循医生建议控制好血糖呢?如果没有,其中存在什么阻碍或者困难吗?假如您最为担心的问题得到改善或解决,您的生活会发生什么变化?问题得到解决能够带来如此多的好处,您是否能做出一些改变,设定一个短期或长期目标并完成它吗?您思考一下,如何完成短期目标?③制定问题解决方案与行动发展计划。于目标设定次日进行第3次面谈。护理人员与患者及其家属共同对患者存在的问题提出多个解决方案,记录并对解决方案的每个细节进行讨论,确定其难点、优点及可行性,最终由患者根据自身情况选取最佳方案,由护理人员整理记录排版打印,并交于患者悬挂于居住地最明显的位置,以提高问题解决方案的实施依从性。如明确DR的发生与血脂、血糖、血压具有密切关系,DR患者需遵循高纤维素、高蛋白、低脂、低糖饮食原则,严禁高糖、油腻、辛辣的饮食。根据患者年龄、活动量、血糖水平、体质量等制定针对性饮食计划,合理分配每日摄取热量,并将饮食计划表悬挂于病房内。如术后并发症观察处理,对于术后视网膜出血患者,叮嘱其减少头部、眼部活动,卧床休息,术后避免用力,以免眼压升高。④进程评估。护理人员在患者出院后2周及3周对其电话随访,了解患者问题解决方案实施情况,若患者已达成既定目标,需对患者做出的努力进行肯定,帮助患者总结经验,同时提出一个,并根据问题设定新的目标,帮助患者制定解决方案,评估解决方案实施的可行性,并在实施后的2~3周再次进行进程评估。如此反复,共干预6个月。如果患者的短期目标完成效果不明显,需询问患者是否存在难以解决的问题,并对解决方案进行及时调整,与其分享其他患者成功经验,向其传授更多的应对策略,增强其解决问题的信心与决心,直至患者顺利达成既定目标,进入下一个新的问题解决流程。持续干预6个月。
1.3 观察指标 分别于两组患者入院时、干预6个月时进行评定。
1.3.1 心理健康状态 采用健康问卷抑郁症候群量表(PHQ-9)[5]及POLONSKY等编制的糖尿病痛苦量表(DDS)[6]联合评价。PHQ-9量表用于评估患者抑郁状态,该量表有9个条目,其中躯体症状维度3个条目,认知-情感维度6条目。每个条目分值0~3分,总分0~27分,得分≥5分即表示存在抑郁症状,得分越高表示患者抑郁症状越严重,心理健康状态越差。PHQ-9量表在住院糖尿病患者中的Cronbach’sα系数为0.88,重测信度>0.8,内部稳定性与一致性良好[7]。DDS量表用于评价糖尿病患者心理痛苦,该量表包含医生相关、人际关系相关、生活规律相关及情感负担相关4个维度17个条目。每个条目分值1~6分,各维度及总分计分采用条目平均分,总分>3分即表示存在痛苦,得分越高表示痛苦程度越高,心理健康状态越差。DDS量表各维度及总量表在糖尿病患者中的Cronbach’sα系数为0.842~0.951,信度较高,重测信度系数0.849,内部稳定性与一致性良好[8]。
1.3.2 自我管理行为 采用TOOBERT等编制的糖尿病自我管理行为问卷(SDSCA)[9]进行评价。中文版SDSCA量表包含吸烟(1个条目)、遵医用药、足部护理(2个条目)、血糖监测(2个条目)、运动锻炼(2个条目)及饮食控制(4个条目)5个维度11个条目。每个条目分值0~7分,总分为各条目平均分,得分越高表示自我管理行为越高。中文版SDSCA量表在糖尿病患者中Cronbach’sα系数为0.918,内部一致性信度良好。
1.3.3 血糖控制情况 采用空腹血糖、餐后2 h血糖及糖化血红蛋白水平(HbA1c)进行评价,其中空腹血糖、餐后2 h血糖均采用西门子公司全自动生化仪对静脉血进行测定,HbA1c采用血红蛋白测定仪(美国BIO-RAD公司)进行测定。
1.4 统计学方法 采用SPSS 23.0分析数据。计量资料用±s表示,组间比较采用t检验;计数资料用n(%)表示,组间比较采用χ2检验,等级资料比较采用秩和检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者基本资料比较 两组患者性别、年龄、糖尿病病史、文化程度、视网膜病变分期等基本资料比较差异无统计学意义(P>0.05)。见表1。
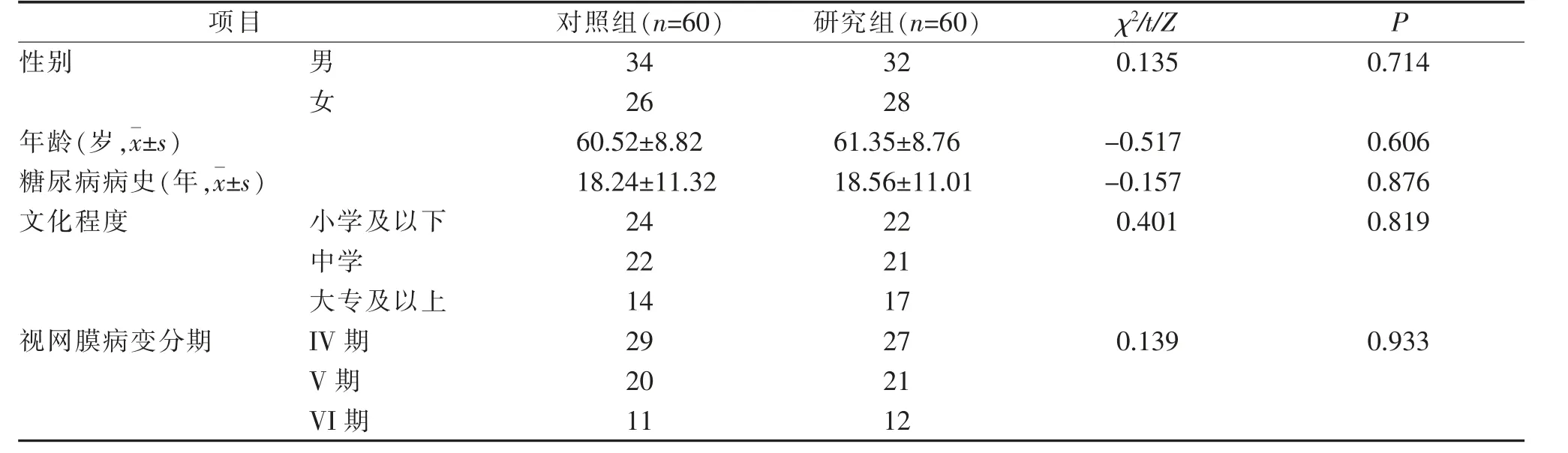
表1 两组患者基本资料比较
2.2 两组患者心理健康状态评分比较 干预前,两组患者DDS痛苦得分及PHQ-9抑郁得分比较差异无统计学意义(P>0.05)。干预后,研究组患者DDS痛苦得分及PHQ-9抑郁得分均低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者干预前后心理健康状态评分比较(±s)
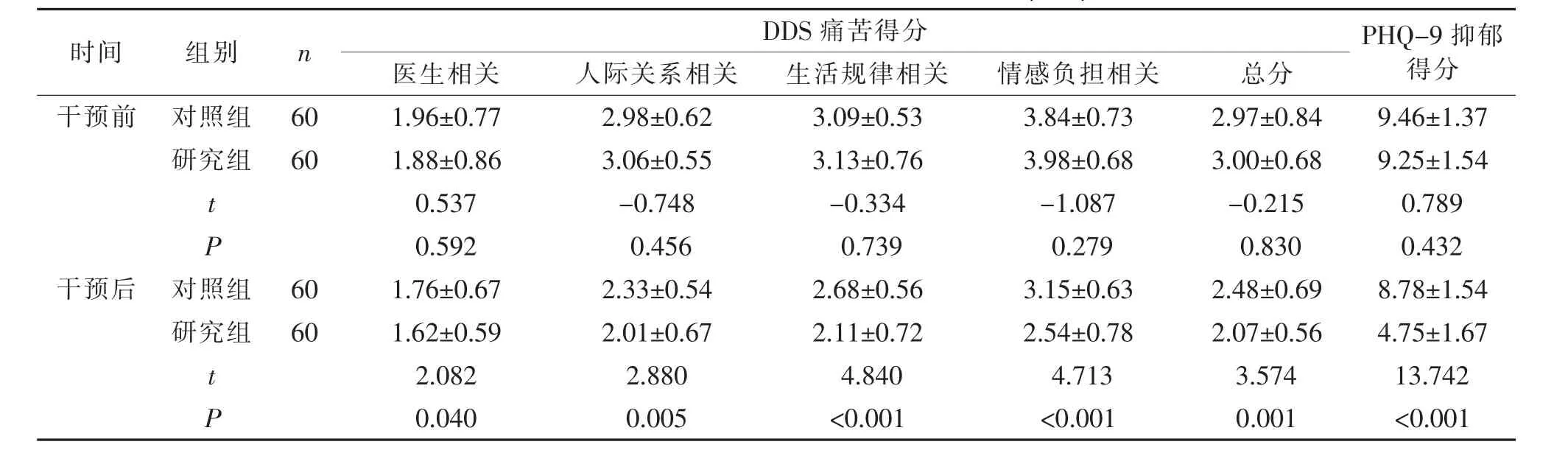
表2 两组患者干预前后心理健康状态评分比较(±s)
DDS痛苦得分 PHQ-9抑郁得分时间 组别 n 医生相关 人际关系相关 生活规律相关 情感负担相关 总分干预前 对照组 60 1.96±0.77 2.98±0.62 3.09±0.53 3.84±0.73 2.97±0.84 9.46±1.37研究组 60 1.88±0.86 3.06±0.55 3.13±0.76 3.98±0.68 3.00±0.68 9.25±1.54 t 0.537 -0.748 -0.334 -1.087 -0.215 0.789 P 0.592 0.456 0.739 0.279 0.830 0.432干预后 对照组 60 1.76±0.67 2.33±0.54 2.68±0.56 3.15±0.63 2.48±0.69 8.78±1.54研究组 60 1.62±0.59 2.01±0.67 2.11±0.72 2.54±0.78 2.07±0.56 4.75±1.67 t 2.082 2.880 4.840 4.713 3.574 13.742 P 0.040 0.005 <0.001 <0.001 0.001 <0.001
2.3 两组患者自我管理行为比较 干预前,两组患者SDSCA评分比较差异无统计学意义(P>0.05)。干预后,对照组得分较干预前无明显变化,研究组得分高于干预前,且高于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者干预前后SDSCA评分比较(±s)

表3 两组患者干预前后SDSCA评分比较(±s)
组别 n 干预前 干预后 t P对照组 60 3.25±0.88 3.36±0.67 -0.770 0.443研究组 60 3.19±0.95 4.17±0.71 -6.401 <0.001 t 0.359 -6.427 P 0.720 <0.001
2.4 两组患者血糖控制情况比较 干预前,两组患者空腹血糖、餐后2 h血糖及HbA1c比较差异无统计学意义(P>0.05)。干预后,研究组空腹血糖、餐后2 h血糖及HbA1c均低于对照组,差异有统计学意义(P<0.05)。见表4。
表4 两组患者干预前后血糖指标水平比较(±s)
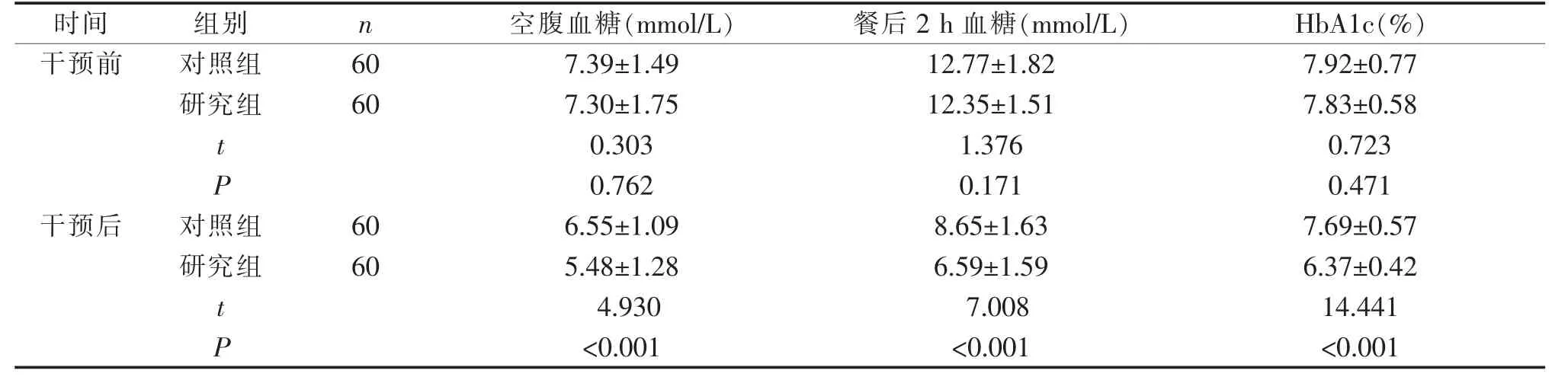
表4 两组患者干预前后血糖指标水平比较(±s)
时间 组别 n 空腹血糖(mmol/L) 餐后2 h血糖(mmol/L) HbA1c(%)干预前 对照组 60 7.39±1.49 12.77±1.82 7.92±0.77研究组 60 7.30±1.75 12.35±1.51 7.83±0.58 t 0.303 1.376 0.723 P 0.762 0.171 0.471干预后 对照组 60 6.55±1.09 8.65±1.63 7.69±0.57研究组 60 5.48±1.28 6.59±1.59 6.37±0.42 t 4.930 7.008 14.441 P<0.001 <0.001 <0.001
3 讨论
3.1 基于问题解决疗法的护理策略可有效改善DR患者心理健康状态 焦虑、抑郁、痛苦是糖尿病患者最易出现的心理状态,其中尤以DR患者不良心理状态发生风险最高[10]。不健康的心理状态会导致患者血糖控制不佳,出现酮症酸中毒、低血糖等症状,降低康复锻炼依从性,进而影响其生活质量[11]。因此,需给予DR患者有效的心理干预措施以缓解其不良心理。本研究将问题解决疗法应用于DR患者焦虑、抑郁等不良心理状态的改善中,结果显示,干预后研究组患者DDS痛苦得分及PHQ-9抑郁得分均低于对照组(P<0.05),证实了问题解决疗法改善DR患者心理健康状态的有效性。这与朱淑青等[12]研究结论基本一致。这是因为通过基于问题解决疗法的护理策略与患者多次面谈,使患者明确了自身存在的问题,并对问题进行专业分析,制定解决方案并实施,使患者获得解决问题的能力,树立自信心,在后续遇到相关其他问题时亦能够较好的面对,进而改善心理健康状态。
3.2 基于问题解决疗法的护理策略可有效提高DR患者自我管理行为 糖尿病属于终身性疾病,居家自我护理与医院治疗相辅相成,提高患者的自我管理行为对疾病及相关并发症的治疗具有极大的促进作用。AADE将问题解决疗法纳入糖尿病患者必须学习与掌握的自我管理行为中。问题解决疗法有助于患者主观能动的关注、管理疾病,相关研究指出,通过基于问题解决疗法的行为干预,可有效增加I型糖尿病患者全谷类食物摄入量,改善患者饮食行为[13]。本研究结果显示,经问题解决疗法干预后,研究组SDSCA评分提高,且高于对照组(P<0.05)。说明基于问题解决疗法的护理策略有助于DR患者自我管理行为的提升。与刘宇飞等[14]论述结果一致。这是因为,DR患者在接受基于问题解决疗法的护理策略过程中获取并提高了解决问题的能力,通过解决生活中的问题,积累了成功经验,提高自我效能,进而提高自我管理水平。
3.3 基于问题解决疗法的护理策略有助于DR患者血糖控制 DR发病的最直接原因即为血糖控制不佳,而血糖控制不佳普遍存在于糖尿病患者中。问题解决疗法可在一定程度上使糖尿病患者血糖得到控制。国外有研究显示,DR患者接受问题解决疗法6个月治疗后HbAlc水平明显下降[15]。本研究结果显示,经6个月基于问题解决疗法的护理策略干预后,研究组空腹血糖、餐后2 h血糖及HbA1c低于对照组(P<0.05),与上述研究结果基本一致。这也说明了在循序渐进的问题解决疗法干预下,DR患者血糖可得到有效控制。分析原因为护理人员通过与患者的多次面谈,使其加深了对疾病相关知识的了解,通过引导使其明确自身存在的问题,并与其共同制定、实施问题解决方案,使患者明确DR的危害,再通过血糖控制成功案例的分享使患者重拾信心,有效调动积极性,进而提升自我管理能力,有效控制血糖。
综上所述,基于问题解决疗法的护理策略可有效改善糖尿病视网膜病变患者心理健康状态,提高自我管理能力,改善血糖状况。
