散发性十二指肠肿瘤与结直肠肿瘤相关性Meta分析
2022-09-01王程瑶
王程瑶, 张 政, 吴 静
(首都医科大学附属北京友谊医院 消化内科, 北京 100050)
小肠肿瘤是一种罕见的消化道疾病, 在所有胃肠肿瘤中的占比不足5%。其中十二指肠是小肠肿瘤最常见的好发部位, 55%~82%的小肠肿瘤发生在此区域。十二指肠肿瘤根据组织学类型主要分为腺瘤和腺癌。在临床实践中十二指肠腺瘤性病变并不常见, 主要有两种类型, 其中大约60%存在于家族性腺瘤性息肉病(familial adenomatous polyposis, FAP)患者中[1-2], FAP是一种由APC肿瘤抑制基因突变引起的常染色体显性疾病。几乎所有的FAP患者(>90%)在其一生中都会经历十二指肠腺瘤, 约15%的患者可能患十二指肠癌和(或)壶腹癌[3-4]。其余40%的十二指肠腺瘤是散发的, 与任何遗传疾病无关。根据发生部位的不同, 十二指肠肿瘤又进一步分为壶腹型和非壶腹型[5]。值得一提的是, 腺瘤在十二指肠内的位置与其发生潜在恶性肿瘤的风险高度相关, 壶腹型腺瘤在诊断性食管胃十二指肠镜检查(Esophagogastroduodenoscopy, EGD)中容易被漏诊, 而且相比于起源于十二指肠其他部位的腺瘤更有可能发生恶性转化。目前对十二指肠腺瘤和腺癌的发病机制知之甚少, 但大部分学者认为十二指肠腺瘤与结直肠腺瘤类似, 通过涉及β-catenin通路经历腺瘤-癌途径逐步向十二指肠腺癌发展, 过程中伴随着包括APC、KRAS和p53等基因突变的积累。此外, 十二指肠腺瘤与结直肠腺瘤具有相同的形态学和分子特征, 也提示了它们的发生机制可能相似[6-8]。
相比于具有高度遗传易感性的FAP患者, 不受任何遗传背景影响的散发性十二指肠肿瘤(sporadic duodenal neoplasm, SDN)在以往的流行病学调查中很少见。据报道, 在接受EGD检查的患者中, 散发性十二指肠腺瘤的检出率不到0.4%。但是近年来, 由于内镜检查的进步, SDN的检出率也在不断提高[9]。在过去的20年里, 多项回顾性研究表明SDN与结直肠肿瘤(colorectal neoplasm, CRN)风险增加有关。欧洲胃肠内镜协会(ESGE)建议对尚未进行结肠镜检查的十二指肠腺瘤患者进行结肠镜检查。同样根据美国胃肠内窥镜协会(ASGE)的观点, 对于没有已知息肉病综合征但发现十二指肠腺瘤的患者推荐进行结肠镜检查, 然而这一建议仅得到了较低水平证据(2C)的支持[10-11]。究其原因可能是该系列研究的规模较小, 方法学、研究患者和对照组的来源不同且仍存在少量研究结果不支持二者之间的相关性等, 这些都妨碍了对SDN和CRN之间的关联强度达成明确共识。此外关于SDN与不同类型的结直肠肿瘤之间的关系尚未得出统一结论。既往有一篇关于上消化道息肉与CRN的Meta分析报道, 但纳入原始研究数量少, 且未进行亚组分析[12]。本研究增加了8项新的原始研究, 并进行了亚组分析, 以求得到更可靠的循证医学证据。
1 资料与方法
1.1文献检索 计算机检索PubMed、EMBASE、Web of Science、Cochrabe Library数据库中的相关文献, 检索时间为建库到2021年6月, 检索内容为所有关于十二指肠肿瘤(包括十二指肠腺瘤和十二指肠癌)与CRN关系的病例对照研究或横断面研究。检索由2名受过培训的人员, 按照自由词与主题词相结合的检索方法独立完成。检索策略为(Colorectal Neoplasms[MeSH Terms]) OR (Colonic Neoplasms[MeSH Terms]) OR (Rectal Neoplasms[MeSH Terms]) OR (Colorectal Neoplasm) OR (Neoplasm, Colorectal) OR (Neoplasms, Colorectal) OR (Colorectal Tumors) OR (Colorectal Tumor) OR (Tumor, Colorectal) OR (Tumors, Colorectal) OR (Colorectal Cancer) OR (Cancer, Colorectal) OR (Cancers, Colorectal) OR (Colorectal Cancers) OR (Colorectal Carcinoma) OR (Carcinoma, Colorectal) OR (Carcinomas, Colorectal) OR (Colorectal Carcinomas) OR (Colonic Neoplasm) OR (Neoplasm, Colonic) OR (Neoplasms, Colonic) OR (Colon Neoplasms) OR (Colon Neoplasm) OR (Neoplasm, Colon) OR (Neoplasms, Colon) OR (Cancer of Colon) OR (Colon Cancers) OR (Cancer of the Colon) OR (Colonic Cancer) OR (Cancer Colonic) OR (Cancers, Colonic) OR (Colonic Cancers) OR (Colon Cancer) OR (Cancer, Colon) OR (Cancers, Colon) OR (Neoplasm, Rectal) OR (Rectal Neoplasm) OR (Rectum Neoplasms) OR (Neoplasm, Rectum) OR (Rectum Neoplasm) OR (Rectal Tumors) OR (Rectal Tumor) OR (Tumor, Rectal) OR (Neoplasms, Rectal) OR (Cancer of Rectum) OR (Rectum Cancers) OR (Rectal Cancer) OR (Cancer, Rectal) OR (Rectal Cancers) OR (Rectum Cancer) OR (Cancer, Rectum) OR (Cancer of the Rectum)) AND ((Duodenal Neoplasms[MeSH Terms]) OR (Duodenal Neoplasm) OR (Neoplasm, Duodenal) OR (Neoplasms, Duodenal) OR (Duodenal Cancer)OR (Cancer, Duodenal) OR (Cancer of the Duodenum) OR (Cancer of Duodenum)OR (Duodenum Cancer))) AND (control[Title/Abstract] OR cohort[Title/Abstract] OR retrospective[Title/Abstract] OR prospective[Title/Abstract] OR prevalence[Title/Abstract])。同时, 对最新的综述、临床试验论文、查到的文献和书目通过手工交互检索进行补充。
1.2纳入与排除标准 (1)纳入标准:①病例组研究对象均为经内镜和组织学证实十二指肠肿瘤(腺瘤或腺癌)诊断, 并接受结肠镜检查的患者;②研究类型为病例对照研究、队列研究或横断面研究;③研究内容明确涉及明确的十二指肠肿瘤与CRN的关系;④各文献均明确报告十二指肠肿瘤与CRN关系研究的样本量, 或可以通过原文数据推算得到。(2)排除标准:①FAP、遗传性非息肉病性结直肠癌(HNPCC)或家族性结直肠癌患者;②数据不完整或无法从文献中得出各研究结果样本量的文献;③重复报告、质量差、报道信息太少的文献。
1.3文献筛选和资料提取 文献的筛选和资料提取, 由2名研究员独立完成。筛选时, 首先应用 NoteExpress文件管理软件剔除重复文献, 再通过阅读标题及摘要排除明显不相关的研究, 最后阅读全文, 按照既定的纳入排除标准进行纳入与排除。对最终纳入的文献进行资料提取, 内容包括作者、发表年份、国家、样本量、对照来源、匹配因素、结局、肿瘤类型以及研究类型。文献筛选或资料提取过程中如有分歧, 2人通过协商解决, 仍不能达成相同意见时, 由第3名研究者协助解决。
1.4纳入文献的质量评价 对纳入的病例对照研究采用纽卡斯尔-渥太华量表(NOS)进行质量评价[13-14]。评价内容包括研究人群选择、组间可比性、结果/暴露因素测量3个方面, 共8个条目, 总分9分, 7~9分为高质量, 4~6分为中等质量, <3分为低质量;对纳入的横断面研究采用美国卫生保健质量和研究结构(AHRQ)进行质量评价。该量表共11各条目, 总分为11分, 8~11分为高质量, 4~7分为中等质量, <4分为低质量。
1.5统计学方法 本研究采用Review Manager 5.3软件对相关文献数据进行Meta分析。首先进行异质性测试, 当满足P<0.1或I2>50%时考虑各研究之间的异质性。如果各研究之间没有异质性, 则使用固定效应模型分析研究指标;如果各研究之间存在异质性, 则使用随机效应模型来综合分析指标。使用优势比(odds radio,OR)衡量观察指标, 各效应值均采用95%置信区间(comfidence interval,CI)表示。采用倒漏斗图检验发表偏倚, 并进行敏感性分析。P<0.05为差异有统计学意义。
2 结 果
2.1文献检索及筛选结果 计算机检索文献1 524篇, 手工检索文献5篇, 剔除重复文献后为238篇, 通过阅读标题和摘要排除明显不相关研究后得25篇, 阅读全文, 按照严格的纳入排除标准最终纳入文献15篇, 其中14篇为病例对照研究, 1篇为横断面研究,见图1。
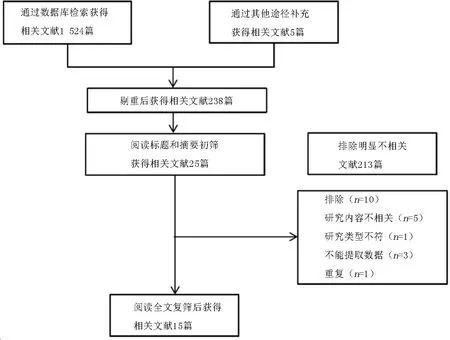
图1 文献筛选流程图
2.2纳入研究基本资料 纳入15项研究中, 其中14项为病例对照研究, 共计病例组1 269例, 对照组204 658例。1项为横断面研究, 病例组17例, 对照组15例。纳入研究相关信息见表1。
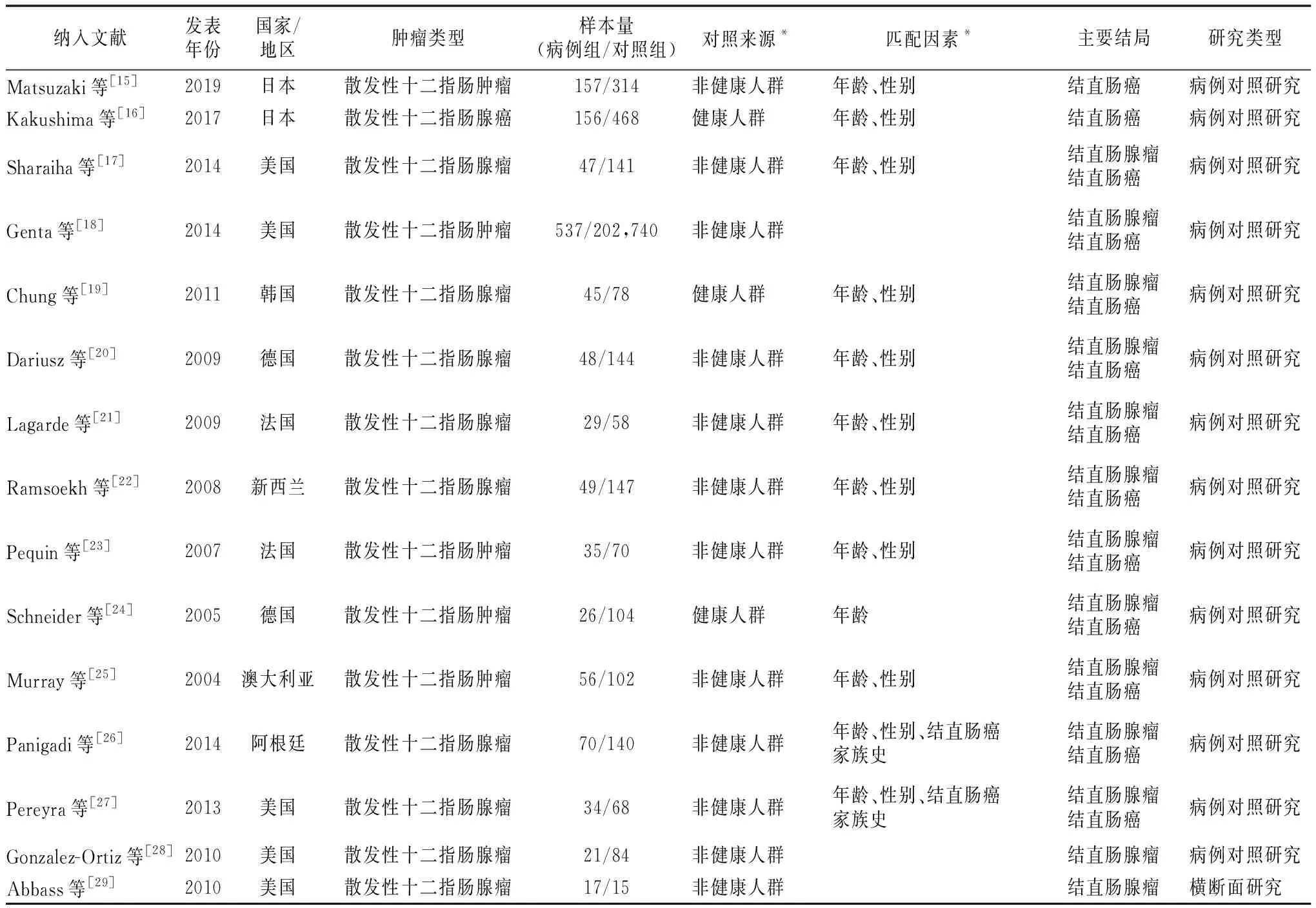
表1 Meta分析纳入文献基本信息
2.3质量评价结果 按NOS评分标准对纳入的14项病例对照研究进行评分, 评分8颗星的研究5个, 7颗星的研究5个, 6颗星的研究1个, 5颗星的研究3个。按AHRQ评分标准对纳入的1项横断面研究进行评分, 评分为7分,见表2~3。

表2 病例对照研究质量评价

表3 横断面研究质量评价
2.4Meta分析结果
2.4.1总体结果分析 14项病例对照研究和1项横断面研究探讨了SDN患者发生CRN的风险,揭示了两者之间存在相关性。其中一共包括1 286例病例组和204 673例对照组,在SDN患者中,CRN的检出率为45.6%(578/1 286),在对照组中,检出率为42.6%(87 087/204 673)。由于所纳入研究存在中度异质性(I2=44%,P=0.03), 故采用随机效应模型, 合并OR值为2.61, 95%可信区间为2.03-3.34。见图2。

图2 散发性十二指肠肿瘤与CRN的关系
2.4.2亚组结果分析 针对研究间存在的异质性进行亚组分析。根据研究类型(病例对照研究vs横断面研究)、研究区域(亚洲 vs 欧洲 vs 美洲 vs 大洋洲)、对照选择(健康人群 vs 非健康人群)、样本量(<100 vs ≥100);结直肠癌家族史(有 vs 无)、SDN组织学类型(腺瘤 vs 腺癌 vs 腺瘤/腺癌)和SDN部位(非壶腹部 vs 壶腹部/非壶腹部)对合并数据进行分层,根据统计学异质性的大小选择分析模型,我们的结果显示SDN发生部位可能是其与CRN相关性的病例对照研究中异质性的潜在来源, 在所有SDN患者中, 发生在非壶腹部位的十二指肠肿瘤发生CRN的风险可能更高(OR=3.56, 95%CI=2.65-4.78)。见表4。
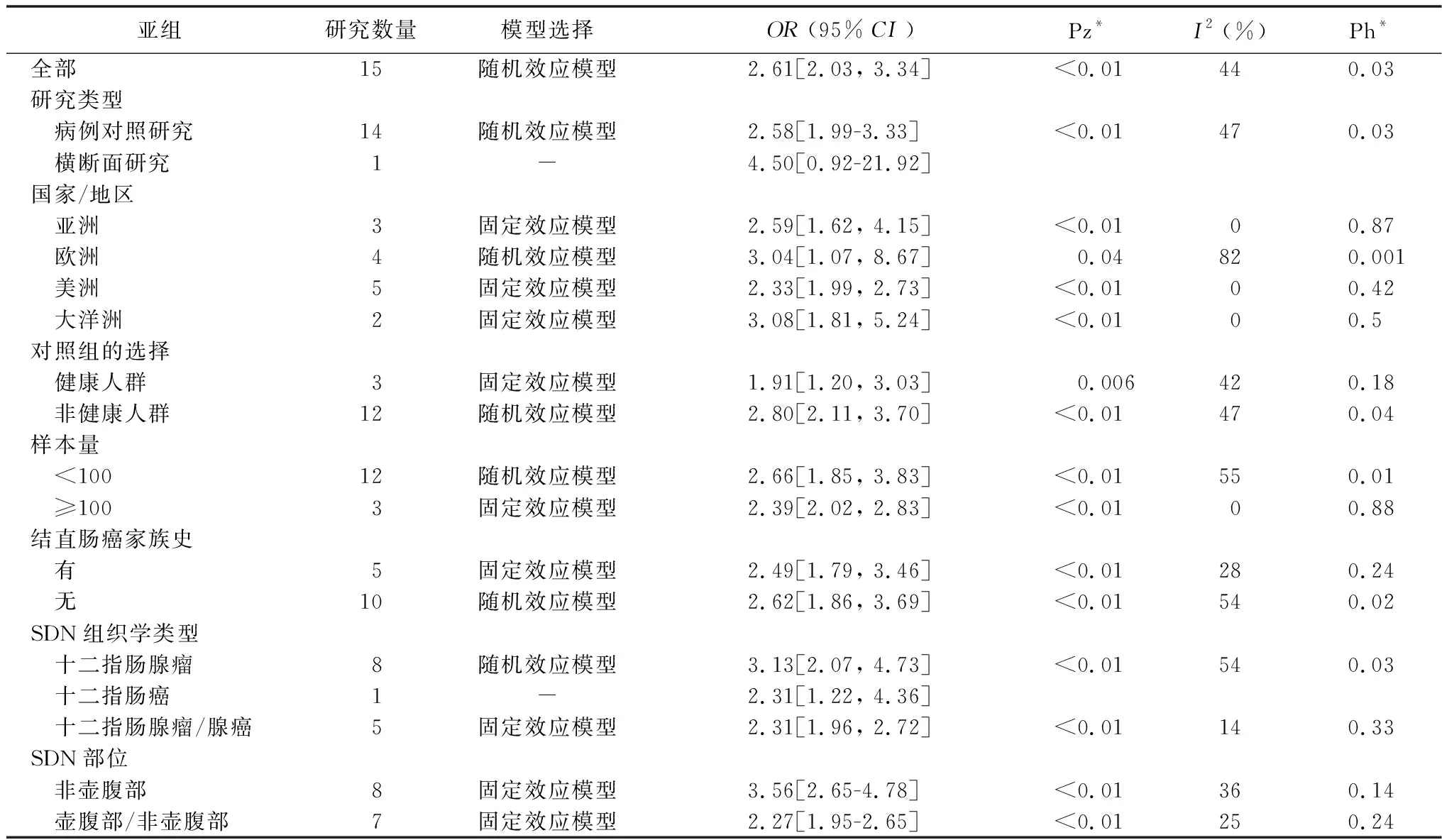
表4 散发性十二指肠肿瘤与CRN相关性的亚组分析
2.4.3不同结局指标结果分析 对全部15项研究中涉及的对象依据发生的不同结局进行分组。(1)SDN与结直肠增生性息肉:共纳入3项研究, 各研究间异质性显著(I2=72%,P=0.03), 采用随机效应模型, 合并OR=1.75, 95%CI=0.49-6.30,提示SDN并不增加结直肠增生性息肉的发生风险。(2)SDN与结直肠腺瘤:共纳入13项研究, 各研究间具有中度异质性(I2=46,P=0.03), 同样采用随机效应模型, 合并OR=2.29 95%CI=1.74-3.02,提示SDN增加了结直肠腺瘤的发生风险。(3)SDN与进展期结直肠腺瘤:共纳入7项研究, 各研究间异质性无统计学意义(I2=34,P=0.17), 采用固定效应模型, 合并OR=2.83, 95%CI=2.27-3.53,提示SDN与进展期结直肠腺瘤风险增加相关。(4)SDN与结直肠癌:共纳入13项研究, 各研究间同质性良好(I2=0,P=0.89), 采用固定效应模型, 合并OR=2.87, 95%CI=1.96-4.02,提示SDN增加了结直肠癌发生的风险。(5)SDN与进展期CRN:共纳入7项研究, 各研究间具有中度异质性(I2=51,P=0.06), 采用随机效应模型, 合并OR=3.60, 95%CI=2.14-6.07,提示SDN显著增加了进展期CRN的发生风险。此外有5篇文章提供了调整后的OR(a OR)来评估SDN十二指肠肿瘤和结直肠腺瘤、结直肠癌之间的相关性。各项研究间同质性良好(结直肠腺瘤:I2=22,P=0.28;结直肠癌:I2=0,P=0.80), 故采用固定效应模型进行统计学分析, 结果仍提示SDN患者发生结直肠腺瘤/癌的风险增加(结直肠腺瘤:aOR=2.00, 95%CI=1.70-2.35;结直肠癌:aOR=3.33, 95%CI=1.69-6.56)。见图3~4。

图3 散发性十二指肠肿瘤与不同类型CRN之间的关系

图4 散发性十二指肠肿瘤与结直肠腺瘤/癌之间的关系(a OR)
2.4.4不同部位、数目肿瘤结果分析 2篇文献针对CRN所处的不同部位进行了探讨。对于肿瘤位于左半结肠者, 异质性无统计学意义(I2=17%,P=0.27), 采用固定效应模型, 合并OR=1.37, 95%CI=1.16-1.62。对于肿瘤位于右半结肠者, 异质性较大(I2=86%,P=0.06), 采用随机效应模型, 合并OR=2.01, 95%CI=0.67-5.98。3篇文献针对CRN的数目进行了探讨, 其中对于单发CRN者,组内异质性不明显(I2=0,P=0.66), 采用固定效应模型, 合并OR=1.66, 95%CI=0.97-2.82。对多发CRN的结果进行异质性检验,异质性较大(I2=73,P=0.03), 采用随机效应模型, 合并OR=9.30, 95%CI=1.41-61.44。以上结果提示位于左半结肠、多发的CRN和SDN之间具有一定的相关性。见图5~8。
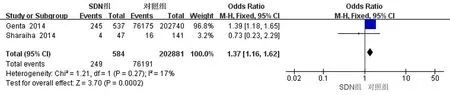
图5 散发性十二指肠肿瘤与不同部位CRN的关系(左半结肠)

图6 散发性十二指肠肿瘤与不同部位CRN的关系(右半结肠)

图7 散发性十二指肠肿瘤与不同数目CRN的关系(单发)
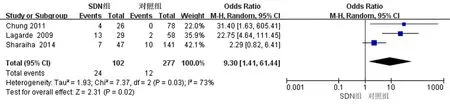
图8 散发性十二指肠肿瘤与不同数目CRN的关系(多发)
2.5发表偏倚结果 倒漏斗图显示效应值相对集中在图形的中部, 呈现基本对称的倒漏斗状, 提示发表偏倚尚可,见图9。

图9 散发性十二指肠肿瘤与CRN关系的漏斗图
2.6敏感性分析结果 一次性剔除一项研究的敏感性分析表明, Dariusz等[20]的研究对整体结果有明显影响。退出本研究后OR为2.38(95%CI=2.07-2.74), 异质性降低(I2=18%,P=0.26)。
3 讨 论
虽然发生在十二指肠和结直肠的腺瘤在组织学上同属腺瘤范畴, 但相比于结直肠腺瘤, 散发性十二指肠腺瘤是很罕见的, 既往的研究发现它们的生物学行为似乎相似, 但散发性十二指肠腺瘤局部切除后复发率高, 且很容易发生恶性转化而引起医学界的特别关注。目前中文文献中尚未见到有关应用Meta分析方法综合评价SDN与CRN相关性的报道, 外文文献中仅见我国学者Wu等[12]研究了上消化道(胃和十二指肠)息肉、腺瘤和癌症的存在与结直肠息肉和肿瘤风险之间的关系, 该研究一共纳入了7项探讨SDN与CRN关系的病例对照研究, 发现CRN的合并检出率为27.7%(196 / 708), 对照组的合并检出率为13.0%(227/1 749), 提示十二指肠肿瘤患者发生CRN的风险显著增加(合并OR=2.59, 95%CI:1.64-4.11)。本研究在其基础上更新了8篇相关文献(7篇病例对照研究, 1篇横断面研究), 其中包含一篇大样本量的研究[18]。我们的荟萃分析提供了更可靠的、高精度的合并估计, 还通过亚组分析评估了组织学类型、肿瘤发生部位以及数目等对SDN与CRN之间相关性的影响。
在本研究中, SDN增加了各阶段CRN的发病风险(结直肠腺瘤OR=2.29, 95%CI=1.74-3.02;结直肠癌OR=2.87, 95%CI=1.96-4.02;进展期腺瘤OR=2.83, 95%CI=2.27-3.53;进展期肿瘤OR=3.60, 95%CI=2.14-6.07)。虽然既往的一些研究认为十二指肠肿瘤与结直肠癌及进展期肿瘤之间的相关性较低甚至无统计学意义, 但本研究根据结果将CRN进一步细分为结直肠腺瘤、结直肠癌、进展期腺瘤和进展期肿瘤后, 发现它们均与SDN发生密切相关, 调整混杂因素后的OR合并结果进一步证实SDN增加了CRN的患病风险(结直肠腺瘤:aOR=2.00, 95%CI=1.70-2.35;结直肠癌:aOR=3.33, 95%CI=1.69-6.56), 相比之下目前尚无证据表明SDN会增加结直肠增生性息肉的发病风险(OR=1.75, 95%CI=0.49-6.30)。总之, 我们的研究结果表明SDN与进展期结直肠病变(如进展期腺瘤或结直肠癌)相关性更强, 这一发现提示SDN可能与CRN的进展有关。当然, 我们尚无法得出SDN促进CRN发生的结论, 因为不能通过观察性研究的结果来确定因果关系。
在CRN部位及数目亚组中发现, 位于左半结肠、多发的肿瘤和SDN之间具有一定的相关性(OR=1.37, 95%CI=1.16-1.62;OR=9.30, 95%CI=1.41-61.44);而位于右半结肠、单发的肿瘤与SDN之间的关系无统计学意义(OR=2.01, 95%CI=0.67-5.98;OR=1.66, 95%CI=0.97-2.82), 这种差异可能与研究个数少、样本量小等有关, 结论仍有待商榷。SDN和CRN之间联系的其中一种解释可能是它们有共同的致病途径, 包括遗传和(或)环境因素。全基因组测序揭示了原发性散发性非壶腹部十二指肠腺癌的基因组特征, 表明其与胃癌和结直肠癌相似。Kinugasa等[30]的一项研究提出KRAS突变是原发性散发性非壶腹部十二指肠腺癌的一个重要的预后因素。然而Dta等[31]报道,与结直肠癌的发生不同,散发性非壶腹部十二指肠腺瘤中APC突变的频率(55%)显著高于十二指肠(8%)或其他小肠腺癌(13%~27%),提示涉及APC突变的典型腺瘤-癌序列可能在十二指肠腺癌的发展中发挥的作用有限。此外,在对十二指肠和结直肠癌变过程中基因突变步骤的分析显示, APC基因突变的频率和位点存在差异, 而与晚期事件(如p53突变)存在一定的正相关。最近的研究表明, 左右两侧CRN的发生有不同的分子机制。左侧病变遵循传统的腺瘤-癌途径, 常见的突变包括KRAS和p53, 而右侧病变更可能与微卫星不稳定、BRAF和SMAD突变有关[17]。然而, 目前的大多回顾性研究缺乏对肿瘤部位、病理等特征的了解, 仍需要大量基础及临床前瞻性研究来进一步探讨关于相关发病机制的问题。
我们的亚组分析结果除了表明SDN发生部位是纳入研究中异质性的潜在来源外, 还提示在欧洲国家进行、对照组选择非健康人群、样本量小的研究间异质性较大。而结直肠癌家族史并非异质性来源,且组间差异无统计学意义(亚组间差异性检验:df=1;P=0.92;I2=0%), 再次证明SDN和CRN之间的相关性和个体遗传易感性无关,然而多数研究中并未提及具有结直肠癌家族史的对照人群是否进行遗传性结直肠癌筛查,可能对结果的解读造成了一定影响。Schneider等[24]的研究对散发性十二指肠腺瘤和腺癌患者分别进行统计, 结果显示相比于其腺瘤患者, 腺癌人群发生CRN的风险更高(腺癌OR:2.31,95%CI=1.22-4.36;腺瘤OR:1.32,95%CI=0.46-3.81), 然而本研究亚组分析的结果显示不同组织学类型SDN发生结直肠癌的风险无明显差异(腺瘤OR:3.13,95%CI=2.07-4.73;腺癌OR:2.31,95%CI=1.22-4.36;亚组间差异性检验:df=1;P=0.47;I2=0%)。
一项近期发表的研究证实, 50岁以上平均无症状风险人群患结直肠息肉的风险为48%(41%~54%), 患结直肠腺瘤的风险为31%(2 4%~37%), 以及进展期腺瘤风险为10%(7%~13%), 而十二指肠腺瘤(包括FAP患者)同时发现患有进展期腺瘤的风险是普通人群的2~4倍[32]。值得注意的是, 在大部分研究中, 无论是对于病例组还是对照组而言, 纳入有症状的患者可能会使其结直肠病变的先验机会增加, 导致对发病率的过高估计。此外, 不同于我们普遍认为的男性群体中CRN的发病率更高, 有研究发现SDN和CRN之间的这种共病关系在女性中更为常见[33]。然而由于大多数研究在设计阶段对性别因素进行了匹配, 故排除了对这一结果的进一步统计证实。
综上所述, 我们的Meta分析综合评估了SDN患者发生CRN的风险, 得出结论:SDN与各种类型的CRN之间均存在一定的相关性, 特别是与进展期CRN病变有更显著的相关性。因此, 我们认为确诊SDN可以作为内镜筛查是否存在CRN的良好临床指标, 早期选择性筛查可发现和治愈CRN, 避免其进一步的进展。此外需要强调的是, 十二指肠肿瘤的发生是罕见的, 理论上认为其发生风险归因于CRN的可能性非常小。也就是说建议所有CRN患者进行EGD检查是不合理的。研究二者之间关系的主要价值在于其对探索十二指肠肿瘤的发病机制具有潜在意义, 同时我们也期待未来有更多的前瞻性及分子水平的研究对该领域课题作出进一步的探讨。
