针刺联合呼吸训练对卒中后呼吸功能和胸廓扩张的影响
2022-08-27杜俊涛李琳卢燕刘扬叶培结徐磊
杜俊涛,李琳,卢燕,刘扬,叶培结,徐磊
(1.蚌埠医学院第一附属医院,蚌埠 233004;2.蚌埠医学院,蚌埠 233030)
卒中已成为中国成年人死亡和残疾的首要慢性非传染性疾病,具有高发生率、高复发率、高经济负担等特点,因此卒中严重危害中国公民的健康[1-2]。有研究表明,卒中后呼吸功能障碍增加了肺部感染风险[3-4]。呼吸肌肌力下降可导致呼吸费力甚至呛咳,使死亡率增加数倍[5-6]。卒中患者通常表现为胸廓运动减少,呼吸肌活动减少,肺功能下降,特别是吸气肌无力的发生率明显高于呼气肌[7]。现阶段卒中呼吸功能障碍成为临床研究的重点,呼吸康复越来越受到重视[8],吸气肌训练(inspiratory muscle training, IMT)和胸廓松动术这两种呼吸训练能够协同改善呼吸功能[9-11]。针刺是治疗卒中呼吸功能障碍的有效手段,在临床上普遍使用[12-13]。本研究旨在观察针刺联合呼吸训练对卒中后呼吸功能障碍患者呼吸功能和胸廓扩张的影响。
1 临床资料
1.1 一般资料
选取105例2019年10月至2021年2月蚌埠医学院第一附属医院康复医学科住院或门诊以及神经内科的卒中后呼吸功能障碍的患者,按照年龄(40~50岁、51~60岁、61~75岁)进行分层随机分组,分为针刺组、呼吸组和联合组,每组35例。针刺组脱落2例(因个人家庭原因退出2例),呼吸组脱落3例(因个人家庭原因退出 3例),联合组脱落 2例(因个人家庭原因退出1例、因不耐受治疗退出1例),最后纳入分析的共98例。3组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性,详见表1。本研究获得蚌埠医学院第一附属医院伦理委员会批准(批件号2019KY002)。

表1 3组一般资料比较
1.2 诊断标准
1.2.1 西医诊断标准
参照《中国脑血管疾病分类2015》[14]中脑梗死或脑出血的相关诊断标准。
1.2.2 中医诊断标准
参照《中医病证诊断疗效标准》[15]中中风的相关诊断标准。
1.3 纳入标准
①符合上述诊断标准;②年龄 40~75岁,男女不限;③病程 14~90 d;④最大吸气压(maximum inspiratory pressure, MIP)低于预测值80%;⑤生命体征平稳并排除呼吸系统感染;⑥神志清醒能配合相关检查及呼吸训练;⑦家属及患者自愿且同意使用该方法进行治疗,并签知情同意书。
1.4 排除标准
①肋骨骨折及气胸等有呼吸训练禁忌者;②生命体征不稳定,或合并严重心、肝、肾等脏器功能障碍者;③理解能力障碍不能配合呼吸训练治疗者;④近期参与过其他类似研究者。
2 治疗方法
3组患者均予常规药物的基础治疗及进行常规肢体康复训练。对患侧肢体进行物理治疗和综合运动疗法(主要包括Brunstrom技术、平衡训练和步行训练)。
2.1 针刺组
予针刺治疗。选双侧肺俞、脾俞、肾俞、列缺、尺泽、太溪、丰隆、三阴交和足三里穴以及膻中和天突穴。参照《经络腧穴学》[16]《刺法灸法学》[17]和“石学敏院士针刺手法量学的概念及核心”[18]标准取穴和手法量化。患者取端坐位,选用0.30 mm×40 mm毫针针刺。肺俞斜刺进针,倾斜捻转刺入,进针 0.5~0.8寸,得气后行泻法;脾俞直刺0.5~0.8寸,肾俞直刺 0.5~1寸,得气后行补法;列缺和膻中平刺 0.3~0.5寸;尺泽直刺0.3~0.5寸;太溪直刺0.5~1寸;丰隆和三阴交直刺l~1.5寸;足三里直刺1~2寸;天突先直刺 0.2~0.3寸,然后将针尖向下,紧靠胸骨柄后方刺入1~1.5寸。三阴交、足三里采用提插补法,其余穴位采用平补平泻手法,以捻转法为主,捻转幅度、频率适中,频率大约 200次/min,持续 1 min。每间隔10 min行针1次,每次治疗30 min。
2.2 呼吸组
予呼吸训练,主要包括IMT和胸廓松动术[19-20]。IMT具体流程如下。患者在站立或坐立位下,采用POWERbreatheK5压力阈值吸气肌训练器(英国 POWER breathe公司生产)测试患者的MIP值,将训练的阻力强度设定为30%的MIP值,患者握持呼吸训练器,缩唇缓慢呼气,自觉呼尽后将咬嘴放入口中,口角包紧咬嘴并快速用力吸气,自觉吸至最大程度后拿开训练器,缩唇缓慢呼气,如此反复训练。每次治疗 5组,每组10次,组间休息1 min。胸廓关节松动术具体流程如下。①患者取侧卧位,横向松动肋间肌;②针对特定的上肋骨活动,固定T5椎体横突,并在T5椎体的肋骨区使用持续牵伸技术(前-后-下方向);③对于特定的下肋骨活动,固定 T10椎体横突,在 T10椎体的肋骨区使用持续拉伸技术(前-后-上方向)。每个节段进行胸廓松动 3次,每次 1 min(活动 30 s,休息 30 s),每次训练10 min。
2.3 联合组
予针刺联合呼吸训练进行治疗。联合组首先进行针刺治疗,具体方案与针刺组相同;30 min后进行呼吸训练,具体方案与呼吸组相同。
3组均每日治疗1次,每周5次,共治疗4周。康复治疗师均接受统一的方法培训,治疗师和评定师分别由专人负责,且不知道分组情况。
3 治疗效果
3.1 观察指标
3.1.1 肺功能指标测试[21-22]
采用Microlab肺功能仪(CareFusionU.K.232Ltd生产)检测患者用力肺活量(forced vital capacity,FVC)、一秒用力呼气容积(forced expiratory volume in one second, FEVl)、每分钟最大通气量(per minute ventilation volume, MVV)和峰值呼气流速(peak expiratory flow, PEF)值。应用 POWERbreathK5PC呼吸训练仪(英国POWER breathe公司生产)测量患者MIP值。
3.1.2 Fugl-Meyer运动功能量表(Fugl-Meyer assessment scale, FMA)评分
上肢部分总分66分,共有33个项目。评分越高,运动功能恢复越好。
3.1.3 Brunnstrom运动功能分期[23]
共Ⅰ~Ⅵ分为6期,分期越高,运动功能越好。
3.1.4 Barthel指数(Barthel index, BI)[24]
以满分100分评价患者的日常生活活动能力。评分越高,患者日常生活活动能力越好。
分别于治疗前和治疗后进行评估。
3.2 统计学方法
使用 SPSS23.0统计软件对所得数据进行统计学分析处理。符合正态分布的计量资料以均数±标准差表示,组内比较采用配对t检验,组间比较采用单因素方差分析,组间两两比较采用LSD-t检验。非正态分布计量资料以中位数(上四分位数,下四分位数)表示,比较采用秩和检验。计数资料比较采用卡方检验,等级资料比较采用Kruskal-Wallis U秩和检验,组内比较采用Wilcoxon秩和检验。以P<0.05表示差异具有统计学意义。
3.3 治疗结果
3.3.1 3组治疗前后肺通气功能比较
3组治疗前FVC、FEVl、MVV和PEF比较,差异均无统计学意义(P>0.05)。3组治疗后 FVC、FEVl、MVV和PEF均较同组治疗前明显提高(P<0.05)。联合组治疗后 FVC、FEVl、MVV和 PEF均高于针刺组和呼吸组(P<0.05),但针刺组和呼吸组治疗后比较差异无统计学意义(P>0.05)。详见表2。
表2 3 组治疗前后肺通气功能比较 (±s)

表2 3 组治疗前后肺通气功能比较 (±s)
注:与同组治疗前比较1)P<0.05;与联合组比较2)P<0.05
项目 组别 例数 治疗前 治疗后针刺组 33 2.09±0.64 2.57±0.471)2)呼吸组 32 2.10±0.71 2.65±0.541)2)联合组 33 2.11±0.62 2.95±0.581)F值 - - 0.011 4.607 FVC(L)P值 - - 0.989 <0.05针刺组 33 1.59±0.62 2.01±0.601)2)呼吸组 32 1.61±0.64 2.05±0.681)2)联合组 33 1.79±0.65 2.66±0.651)F值 - - 2.432 10.700 FEV1(L/s)P值 - - 0.093 <0.05针刺组 33 76.81±9.20 83.68±10.081)2)呼吸组 32 78.31±9.56 85.97±11.281)2)联合组 33 79.87±9.91 94.13±13.271)F值 - - 0.844 7.088 MVV(L/min)P值 - - 0.433 <0.05针刺组 33 3.46±0.59 4.01±0.381)2)呼吸组 32 3.53±0.51 3.99±0.491)2)联合组 33 3.76±0.59 5.26±0.421)F值 - - 2.569 94.681 PEF(L/s)P值 - - 0.082 <0.05
3.3.2 3组治疗前后MIP比较
3组治疗前 MIP比较,差异无统计学意义(P>0.05)。3组治疗后MIP均较同组治疗前提高(P<0.05),且联合组治疗后MIP高于针刺组和呼吸组(P<0.05),但针刺组和呼吸组治疗后比较差异无统计学意义(P>0.05)。详见表3。
表3 3组治疗前后MIP比较 (±s, cmH2O)
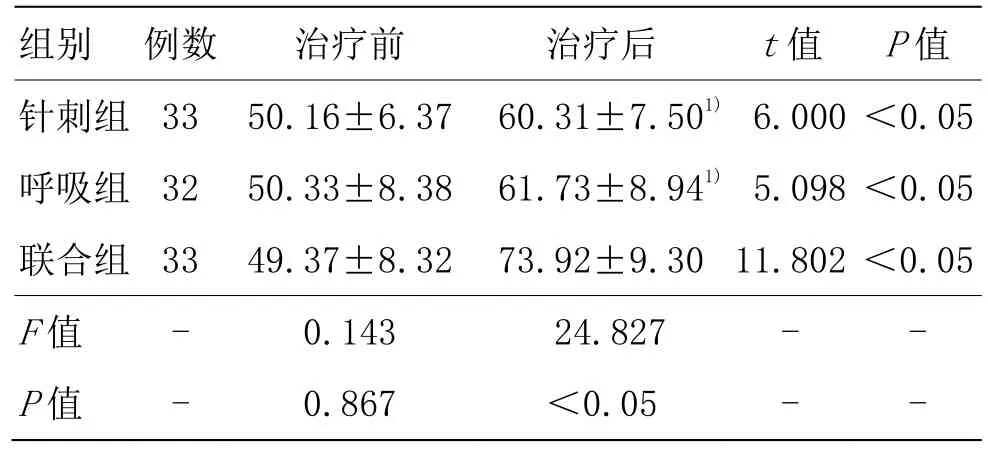
表3 3组治疗前后MIP比较 (±s, cmH2O)
注:与联合组比较1)P<0.05
组别 例数 治疗前 治疗后 t值 P值针刺组 33 50.16±6.37 60.31±7.501) 6.000 <0.05呼吸组 32 50.33±8.38 61.73±8.941) 5.098 <0.05联合组 33 49.37±8.32 73.92±9.30 11.802 <0.05 F值 - 0.143 24.827 - -P值 - 0.867 <0.05 - -
3.3.3 3组治疗前后上下胸廓扩张围度比较
3组治疗前上下胸廓扩张围度比较,差异无统计学意义(P>0.05)。3组治疗后上下胸廓扩张围度均较同组治疗前提高(P<0.05),且联合组治疗后上下胸廓扩张围度高于针刺组和呼吸组(P<0.05),但针刺组和呼吸组治疗后比较差异无统计学意义(P>0.05)。详见表4。
表4 3组治疗前后上下胸廓扩张围度比较 (±s, cm)

表4 3组治疗前后上下胸廓扩张围度比较 (±s, cm)
注:与联合组比较1)P<0.05
组别 例数 上胸廓扩张围度 t值 P值 下胸廓扩张围度 t值 P值治疗前 治疗后 治疗前 治疗后针刺组 33 1.37±0.51 1.75±0.631) 2.816 <0.05 1.89±0.62 2.39±0.541) 3.388 <0.05呼吸组 32 1.39±0.51 1.88±0.811) 2.935 <0.05 1.93±0.70 2.43±0.581) 3.067 <0.05联合组 33 1.14±0.51 2.85±0.80 10.283 <0.05 1.63±0.65 3.28±0.40 11.558 <0.05 F值 - 2.509 21.443 - - 1.984 31.967 - -P值 - 0.087 <0.05 - - 0.143 <0.05 - -
3.3.4 3组治疗前后上肢FMA评分比较
3组治疗前上肢FMA评分比较,差异无统计学意义(P>0.05)。3组治疗后上肢FMA评分均较同组治疗前提高(P<0.05),且联合组治疗后上肢FMA评分高于针刺组和呼吸组(P<0.05),但针刺组和呼吸组治疗后比较差异无统计学意义(P>0.05)。详见表5。
表5 3组治疗前后上肢FMA评分比较 (±s,分)

表5 3组治疗前后上肢FMA评分比较 (±s,分)
注:与联合组比较1)P<0.05
组别 例数 治疗前 治疗后 t值 P值针刺组 33 18.33±8.65 27.73±9.031) 4.906 <0.05呼吸组 32 18.74±8.14 27.38±7.211) 4.713 <0.05联合组 33 18.92±6.38 34.23±6.32 ﹣4.084 <0.05 F值 - 0.044 8.404 - -P值 - 0.957 <0.05 - -
3.3.5 3组治疗前后上肢Brunnstrom分期比较
3组治疗前上肢Brunnstrom分期比较,差异无统计学意义(P>0.05)。3组治疗后上肢Brunnstrom分期均较同组治疗前改善(P<0.05),且联合组治疗后上肢 Brunnstrom分期优于针刺组和呼吸组(P<0.05),但针刺组和呼吸组治疗后比较差异无统计学意义(P>0.05)。详见表6。

表6 3组治疗前后上肢Brunnstrom分期比较 (例)
3.3.6 3组治疗前后BI评分比较
3组治疗前BI评分比较,差异无统计学意义(P>0.05)。3组治疗后BI评分均较同组治疗前提高(P<0.05),且联合组治疗后 BI评分高于针刺组和呼吸组(P<0.05),但针刺组和呼吸组治疗后比较差异无统计学意义(P>0.05)。详见表7。
表7 3组治疗前后BI评分比较 (±s,分)

表7 3组治疗前后BI评分比较 (±s,分)
注:与联合组比较1)P<0.05
组别 例数 治疗前 治疗后 t值 P值针刺组 33 39.55±9.55 48.33±12.291) 3.275 <0.05呼吸组 32 38.91±10.68 48.28±12.481) 3.221 <0.05联合组 33 38.33±10.13 56.52±11.69 10.878 <0.05 F值 - 0.055 4.989 - -P值 - 0.947 <0.05 - -
4 讨论
卒中后呼吸肌肌力和耐力都有不同程度下降,其中许多卒中患者吸气肌肌力甚至达不到健康成人标准的一半[25-26]。其机制可能是患者脑神经元的代谢功能障碍削弱了呼吸中枢神经元与效应器之间的关系,呼吸无力导致呼吸并发症,最终导致死亡率增加[27-28]。卒中后胸廓运动明显减少,有研究表明可能与偏瘫引起的躯干姿势功能障碍有关[29],在卒中后常有头前倾和胸部后凸的表现,从而导致胸廓移位减少[30]。正常肺通气的原动力是呼吸肌引起的胸廓节律性呼吸运动,因此呼吸肌的力量和胸廓的弹性是呼吸运动的重要影响因素。以往的研究发现慢性阻塞性肺疾病患者长期进行 IMT可以改善运动耐量及生活质量,减少住院次数[31]。杨初燕等[32]研究表明IMT可改善脊髓损伤患者膈肌及肋间肌功能。本试验中呼吸训练中的IMT和胸廓松动术两种方法相辅相成,能更好解决卒中后患者呼吸功能障碍。
腧穴配伍能够提高针刺治疗的效果,各穴位联合使用产生协同作用[33]。《灵枢·背腧》指出“五藏之腧出于背者”,与脏腑关系密切,因此针刺背俞穴能够治疗脏腑病变。肺俞可解表宣肺,清热理气,能够增强呼吸功能,提高肺通气功能[34]。脾俞能够益气和血,治疗肺脾气虚型的肺系疾病。王婷婷等[35]以电针治疗慢性阻塞性肺疾病稳定期患者,选肺俞、脾俞等穴,结果表明可提高FEV1、FVC、FEV1/FVC水平。肾俞固先天之气,滋肾养肺,《针灸甲乙经》记载有“久喘咳、少气……肾俞主之”。研究发现肾俞单穴主治病症中肺系病症占 11.25%,表明肾俞对肺系疾病有较好的治疗效果[36]。肺、脾、肾俞阴阳相交,三者皆与呼吸系统疾患密切相关。现代研究表明,神经节段性支配及体表、内脏信息传递的会聚现象构成了背俞穴治疗脏腑疾病的解剖学基础,这使背俞穴的作用机理得到了进一步论证[37]。选取列缺、尺泽、太溪、丰隆、三阴交、足三里等穴位治疗肺脾肾虚证,可以调节肺、脾、肾三脏的气血,健脾益肺肾,促进全身气机的化生,推动精微物质滋养全身,促进四肢肌肉得养,提高肢体功能,从而达到标本兼顾的目的。研究发现西医常规治疗联合针刺列缺、尺泽、膻中、太渊、足三里、丰隆等穴位可逆转慢性阻塞性肺疾病急性加重期(acute exacerbation of chronic obstructive pulmonary disease,AECOPD)呼吸衰竭,促进膈肌等呼吸肌功能恢复,可提高肺通气功能、生活质量,并改善急性期临床症状[38-39]。
本研究结果显示,治疗后,联合组FVC、FEVl、MVV、PEF、MIP、上肢 FMA评分、上肢 Brunnstrom分期和BI评分明显高于组内治疗前、呼吸组和针刺组,说明针刺联合呼吸训练能有效提高吸气肌的活力,提高上肢功能和日常生活活动能力。分析原因在于,一方面,呼吸肌力量与躯干控制能力密切相关,IMT能够提高姿势控制能力和腹腔压力[40-41];IMT能够纠正窃血现象,促进血流重新分配增加肢体血供[42]。胸廓松动术通过牵伸肌肉和关节反射性效应改善胸腔关节活动,增加胸腔柔韧性和呼吸肌长度[43-46]。另一面,针刺背俞穴提高了与呼吸相关的神经肌肉兴奋性,兴奋脊髓前角细胞,能够增加膈肌和腹部肌群的力量,促进卒中呼吸功能障碍者呼吸肌和核心肌群的康复,从而扩大胸廓、膈肌及肋椎关节活动度,充分促进其呼吸功能的康复[47]。尺泽、太溪、丰隆、三阴交、足三里和膻中等穴位疗效广泛,全身效果明显,能够发挥调节全身功能的作用,故能产生整体康复效果。
综上所述,针刺联合呼吸训练可提高卒中患者的吸气肌肌力和胸廓扩张能力,改善肺通气功能,提高上肢运动功能和日常生活活动能力,疗效优于单纯针刺治疗或单纯呼吸训练。
