健脾利湿解毒方治疗大肠息肉内镜下治疗术后脾虚湿毒证31 例临床研究
2022-08-11单永改刘万里
单永改 刘万里 吴 昊
(1.淮安市中医院,江苏淮安 223001;2.南京中医药大学附属南京市中西医结合医院,江苏南京 210014)
大肠息肉是指起源于大肠黏膜或黏膜下层,向腔内突出并局限性生长的良性上皮隆起性病变[1],以结直肠多见,是消化系统的常见病、多发病。临床上多按病理类型将大肠息肉分为腺瘤性息肉和非腺瘤性息肉,其中大肠腺瘤性息肉又称为大肠腺瘤,属于大肠癌的癌前病变,有进展为恶性肿瘤的风险。近年来,我国大肠息肉和大肠癌的发病率及复发率呈逐年升高趋势,国内一项多中心临床研究发现大肠腺瘤术后1 年内复发率为59.46%,5 年内复发率高达87.12%[2]。目前西医治疗大肠息肉以内镜下切除为主,但在改善症状及预防复发方面缺乏有效手段。中医药在大肠息肉的防治中发挥了重要作用,中药口服、灌肠、针灸等多种治法开拓了大肠息肉的治疗思路,在改善临床症状及预防息肉复发方面疗效可观。健脾利湿解毒方为刘万里教授临床验方,主要功效为健脾助运、分消水湿、清热泻火、解毒散结,在改善患者临床症状、降低大肠息肉的复发率等方面效果显著。本研究在常规术后宣教、饮食指导基础上加用健脾利湿解毒方治疗大肠息肉内镜下治疗术后脾虚湿毒证患者,观察中药对患者临床症状及息肉复发率、血清胃肠激素水平的影响,并与不使用中药的对照组进行疗效对比,现报道如下。
1 临床资料
1.1 一般资料 选取2019年4月至2020年2月于南京市中西医结合医院脾胃病科收治的大肠息肉内镜下治疗术后脾虚湿毒证患者76例,采用随机数字表法随机分为治疗组与对照组,每组38例。治疗组7例、对照组9例患者因未按时随访、拒绝复查肠镜等原因自然脱落,最终完成本项试验者共60例,其中治疗组31例,对照组29例。2组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性,见表1。本研究经南京市中西医结合医院伦理委员会审核批准(202008015)。

表1 治疗组与对照组患者一般资料比较
1.2 诊断标准
1.2.1 西医诊断标准 参照《临床诊疗指南:消化系统疾病分册》[3]、《中国结直肠癌预防共识意见(2016年,上海)》[4]及《胃肠道腺瘤和良性上皮性息肉的病理诊断共识》[1]中相关诊断标准制定:(1)有腹痛、腹胀、大便不成形、便秘等相应的症状或无症状;(2)肠镜检查出结直肠息肉;(3)病理学分型显示:腺瘤性息肉、增生性息肉、炎症性息肉等。
1.2.2 中医辨证标准 参照《24 个专业105 个病种中医诊疗方案(合订本 试行版)》[5]及《中药新药临床研究指导原则(试行)》[6]139中脾虚湿毒证辨证标准。主症:大便不成形或黏液便,便秘,腹胀腹痛,食欲不振,口干口黏;次症:神疲懒言,身重困倦,恶心欲吐,肠鸣,皮肤痤疮、湿疹;舌脉:舌质淡白或淡红,舌体胖大或有齿痕,苔白腻或黄腻,脉象细弱或细滑。具备主症2 项,次症3 项,结合舌脉即可辨证。
1.3 纳入标准 经肠镜及病理组织学检查符合大肠息肉诊断;入组前2周内已于南京市中西医结合医院行活检夹除或内镜下息肉切除治疗,术后病理证实为良性病变;符合脾虚湿毒证中医辨证标准;年龄18~65周岁,男女不限;自愿参加本研究,并签署知情同意书。
1.4 排除标准 妊娠或哺乳期妇女或准备生育者;过敏体质或对多种药物过敏者;合并有严重的心、肺、肝、肾、血液系统疾病者;活组织病理检查发现可疑癌变或已经发生癌变者;近1个月内服用过药物或正在进行其他临床试验者。
1.5 脱落标准 试验过程中失访或自行要求退出者;依从性差,试验期间不按规定用药,或更改试验药物,或使用禁用药品者。
2 治疗方法
2.1 对照组 予常规术后宣教、饮食指导等,不予其他干预,定期随访观察。
2.2 治疗组 在对照组干预的基础上加用中药浓煎剂健脾利湿解毒方。药物组成:党参、炒白术、土茯苓、连翘、忍冬藤、白薇(用量比为1.5∶1∶3∶1.5∶3∶1)。由南京市中西医结合医院中药制剂室统一制备成浓煎剂,规格为100 mL/瓶,每毫升药液相当于生药量1.1 g。口服,每次25 mL,早晚饭后1 h服用,疗程为3个月。
3 疗效观察
3.1 观察指标
3.1.1 中医证候积分 于入组前及观察/治疗3个月后分别对2组患者进行中医证候评分。主症(大便不成形或黏液便、便秘、腹胀腹痛、食欲不振、口干口黏)及次症(神疲懒言、身重困倦、恶心欲吐、肠鸣、皮肤痤疮/湿疹)按无、轻、中、重分别计0、1、2、3分。总积分为各主症积分与次症积分之和。
3.1.2 血清学指标 于入组前及观察/治疗3个月后分别抽取2组患者晨起空腹静脉血5 mL作为检测标本,采用酶联免疫吸附测定法(ELISA)检测患者血清表皮生长因子(EGF)、血管活性肠肽(VIP)、P物质(SP)水平。ELISA试剂盒购自上海江莱生物科技有限公司,其中EGF试剂盒批号:JL10101,VIP试剂盒批号:JL12727,SP试剂盒批号:JL11060。
3.1.3 息肉复发率 所有患者入组时已确定完全切除息肉,分别于观察/治疗3个月后及术后半年、术后1年复查肠镜,肠镜下若观察到息肉统称为复发,不论其位置及病理类型与原息肉是否相同[7]。息肉复发率=复发例数/该组别总例数×100%。
3.1.4 腺瘤复发率 记录2 组患者入组前与术后1年腺瘤个数,比较2 组患者腺瘤复发率。术后1年腺瘤复发率=术后1年腺瘤个数/入组前该组腺瘤个数×100%。
3.2 中医证候疗效判定标准 参考《中药新药临床研究指导原则(试行)》[6]143制定中医证候疗效判定标准。疗效指数=(入组前总积分-观察或治疗3 个月后总积分)/入组前总积分×100%。临床痊愈:中医症状、体征消失或基本消失,疗效指数≥95%;显效:中医症状、体征明显改善,疗效指数≥70%、<95%;有效:中医症状、体征明显好转,疗效指数≥30%、<70%;无效:中医症状、体征无明显改善,甚或加重,疗效指数<30%。总有效率(%)=(临床痊愈例数+显效例数+有效例数)/总例数×100%。
3.3 统计学方法 采用SPSS 26.0统计软件进行数据分析。符合正态分布及方差齐性的计量资料以(xˉ±s)表示,采用 t 检验;不符合正态分布或方差齐性的计量资料以[M(P25,P75)]表示,采用非参数检验;等级资料采用非参数检验;计数资料采用卡方检验。以P<0.05 为差异有统计学意义。
3.4 治疗结果
3.4.1 2组患者中医证候疗效比较 观察/治疗3 个月后治疗组总有效率明显高于对照组(P<0.05),见表2。

表2 治疗组与对照组患者观察/治疗3个月后中医证候疗效比较
3.4.2 2 组患者入组前与观察/治疗3个月后中医证候总积分比较 入组前2 组患者中医证候总积分比较差异无统计学意义(P>0.05);观察/治疗3 个月后2 组患者中医证候总积分均明显低于入组前(P<0.05),治疗组明显低于对照组(P<0.05)。见表3。

表3 治疗组与对照组患者入组前和观察/治疗3个月后中医证候总积分比较(xˉ±s) 单位:分
3.4.3 2组患者入组前与观察/治疗3个月后血清胃肠激素水平比较 入组前2 组患者血清EGF、VIP、SP水平比较,差异均无统计学意义(P>0.05);治疗3 个月后治疗组血清EGF、VIP、SP水平均较入组前明显降低(P<0.05),且明显低于同期对照组(P<0.05)。见表4。
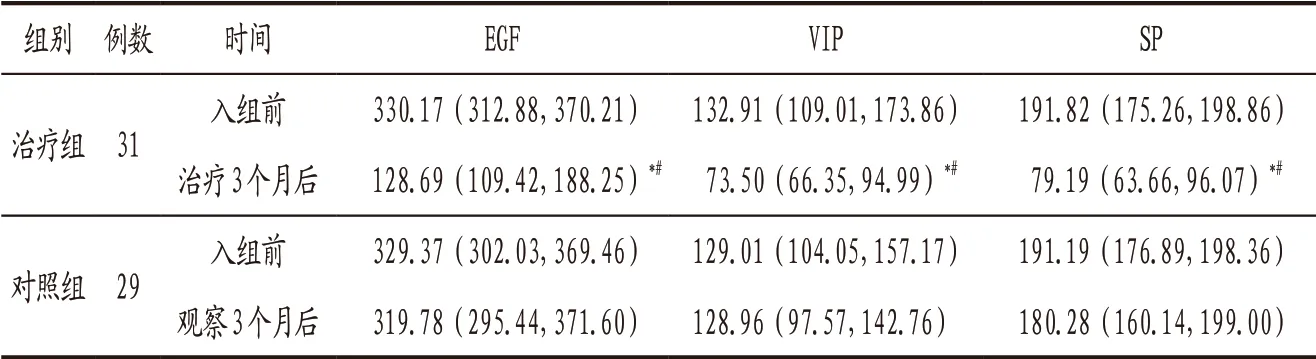
表4 治疗组与对照组患者入组前和观察/治疗3个月后血清EGF、VIP、SP水平比较[M(P25,P75)]单位:pg/mL
3.4.4 2组患者息肉复发率比较 2组患者分别于观察/治疗3个月后、术后半年、术后1年复查肠镜。观察/治疗3个月后2组患者的息肉复发率比较差异无统计学意义(P>0.05);术后半年及术后1年,治疗组患者息肉复发率均明显低于对照组(P<0.05)。见表5。

表5 治疗组与对照组患者观察/治疗3个月后、术后半年、术后1年息肉复发率比较 单位:例(%)
3.4.5 2组患者腺瘤复发率比较 入组前治疗组患者腺瘤个数为15 枚,对照组患者腺瘤个数为13枚,组间比较差异无统计学意义(P>0.05);术后1 年,治疗组患者腺瘤个数为2 枚,对照组患者腺瘤个数为10 枚,经卡方检验,治疗组患者腺瘤复发率显著低于对照组(P<0.05)。见表6。

表6 治疗组与对照组患者术后1年腺瘤复发率比较
4 讨论
大肠息肉缺乏特异性临床症状,腹痛、腹泻、便秘、食欲不振等均为常见临床表现。约75%大肠癌患者有大肠腺瘤及其相关的异型增生病史[8]。据估计,大肠息肉发展至大肠癌至少需要10年[9],因此可采取干预性措施如治疗大肠息肉来预防大肠癌的发生。内镜下切除息肉通常并不能有效改善患者的临床症状,同时大肠息肉还表现出较高的复发率。因此,近年来研究重点在于改善大肠息肉术后患者的临床症状和预防息肉复发。
根据大肠息肉的临床表现,可将其归于中医学“泄泻”“便秘”“肠澼”“便血”“肠蕈”等范畴。大肠息肉病位在肠腑,与肺、脾、肾密切相关,病因多与正虚感邪、饮食不节、劳倦内伤、情志失调等有关[10],病机多系本虚标实,以脾虚失运为本,湿毒内结为标[11]。外感寒湿,困遏脾阳,或素体脾虚、饮食不节、劳倦过度,脾胃功能受损,无力运化水谷,则水反为湿,下注大肠,日久或从寒化,或从热化,寒热之邪与水湿相搏,凝滞气血,瘀结成毒,经络阻塞,结聚成块,蓄于肠道则化生大肠息肉。本病治疗原则以健脾助运、活血化瘀、利湿解毒、散结通络为主。大肠息肉虽病位在肠腑,但治疗时不可单纯在肠治肠,应调理脏腑,祛除湿毒,改善脾虚、湿毒的病理状态,恢复脏腑间的阴阳气血平衡,从而达到改善症状、预防复发的治疗效果。
健脾利湿解毒方方中党参味甘性平,长于健脾益气养血,效力和缓;土茯苓功在利湿解毒,仝小林院士认为“土茯苓为解毒、利湿之要药,可使湿毒渗利下导,是治疗湿、浊、毒下注类疾病的靶向药物”[12]。二药相合,既可健脾助运,又能解毒除湿,共为君药。炒白术可配伍党参增强益气健脾之功,兼有燥湿利水之效,可治疗脾虚有湿;忍冬藤味甘性寒,清热解毒,搜剔湿热之蕴毒而无寒凉伤脾之弊。二药相伍,同为臣药。息肉乃湿毒蕴结的病理产物,非散结药无以开结,若只投祛湿利水之品恐病重药轻,故以连翘清热解毒散结,可散气血结聚、疏利气分,白薇味苦咸寒,凉血解毒,功在血分。二药共为佐药,以解毒散结,气血并调。全方共奏健脾益气助运、利湿解毒散结之效,而又不伤及人体正气。本研究结果表明,治疗3个月后,治疗组中医证候总积分明显低于同时期对照组(P<0.05);术后半年及术后1年,治疗组息肉复发率明显低于对照组(P<0.05);术后1年,治疗组腺瘤复发率明显低于对照组(P<0.05)。说明健脾利湿解毒方可有效改善大肠息肉术后患者临床症状,降低息肉的复发率,尤其对预防腺瘤性息肉的复发有一定效果。
大肠息肉及大肠癌的发生发展受多种因素调节,近年来随着肿瘤细胞学研究的兴起,胃肠激素在其中所起的作用逐渐受到重视。胃肠激素又称胃肠肽,包括胃泌素、促胰液素、EGF、VIP及SP等。这些胃肠激素广泛存在于人体的胃肠道组织及血液中,与神经系统共同调节消化道的功能。目前大肠息肉发病机制的相关研究主要着眼于EGF、VIP、SP三种激素[13-15]。EGF对多种组织细胞有强烈的促分裂作用,少量的EGF即可刺激细胞增殖发育[16]。VIP通过调控肿瘤干细胞的增殖和分化发挥促肿瘤生长作用,还可以增加血管内皮生长因子(VEGF)的表达,而VEGF能够促进肿瘤内新生血管生成。VIP、SP的共同效应是使局部血管扩张,组织血供增加。CHAMARY V L等[17]通过比较早期和进展期直肠息肉血管内膜上血管舒张和收缩因子的变化,得出结论:早期和进展期大肠息肉黏膜下小动脉周围的血管收缩神经递质减少,而早期大肠息肉的血管扩张神经递质增加,尤其是VIP与SP。SP通过内分泌及旁分泌的作用方式,起着神经递质及激素样作用,刺激血管扩张及炎症介质的释放,间接参与了大肠息肉的发生。赵岭岭[18]研究发现SP通过活化其特异性受体神经激肽1(NK-1)促进结肠癌细胞增殖,并且在结肠腺瘤组织及增生性息肉组织中也存在SP高表达。本研究结果显示,治疗3个月后治疗组患者血清EGF、VIP、SP水平均较入组前明显降低(P<0.05),且明显低于同期对照组(P<0.05),提示本方可有效降低大肠息肉术后患者血清EGF、VIP、SP三种胃肠激素水平,减轻黏膜炎症反应,从而降低息肉复发率。
综上,健脾利湿解毒方治疗大肠息肉内镜下治疗术后脾虚湿毒证有良好的临床疗效,在改善临床症状、降低息肉尤其是腺瘤性息肉的复发率方面疗效显著,而调节胃肠激素紊乱、阻断新生血管生成、减轻局部炎症反应是其可能的作用机制。然而,本研究也存在不足之处,如纳入样本量较少、病例来源单一等。另外,大肠息肉的发病机制较为复杂,多种基因及信号转导通路参与大肠息肉的发生、发展及癌变,而本研究仅选取了EGF、VIP、SP三项血清学指标进行机制初探。课题组已着手进行更大规模的多中心大样本临床随机双盲对照试验,并拟深入探讨健脾利湿解毒方治疗大肠息肉术后脾虚湿毒证的作用机制,期待在分子生物学水平有更进一步的发现。
