急性胆源性胰腺炎伴胆囊结石患者治疗中胆道镜联合腹腔镜手术与常规开腹手术的疗效差异*
2022-08-10王洽印
王洽印
鹿邑县人民医院,河南 周口 477200
急性胆源性胰腺炎属于常见急腹症,胆结石为本病发生的主要原因,近年来发病率呈上升趋势[1]。急性胆源性胰腺炎未得及时干预,病情进展后局部炎症反应可累及周边脏器,引发多脏器功能衰竭,严重威胁患者的生命安全[2]。目前针对急性胆源性胰腺炎的主要治疗方案为手术治疗,包括腹腔镜手术、开腹手术等,开腹手术应用时间早,临床普及度高,但术式创伤大,术后并发症较多。有学者认为腹腔镜联合胆道镜用于此类患者的治疗中可减轻手术创伤,减少术后并发症,弥补开腹手术的不足[3]。本研究为验证腹腔镜联合胆道镜的临床应用效果,收集60例患者进行分组研究,现将结果报告如下。
1 资料与方法
1.1 一般资料
选取2017 年8 月—2020 年1 月鹿邑县人民医院收治的60例急性胆源性胰腺炎伴胆囊结石患者作为研究对象,所有病例符合《急性胆囊炎诊治指南》[4]内相关诊断标准,纳入标准:(1)无相关手术禁忌;(2)未伴肝硬化、肝癌等肝脏疾病;(3)知情研究自愿签订协议加入。排除标准:(1)合并其他恶性肿瘤;(2)合并心力衰竭、肾功功能损伤/衰竭;(3)基础资料不全。60 例患者经随机数表法分组,双镜组、开腹组各30 例,两组患者年龄、性别、户籍等基础资料具有可比性(P>0.05),见表1。本研究已获得医院医学伦理委员会支持。
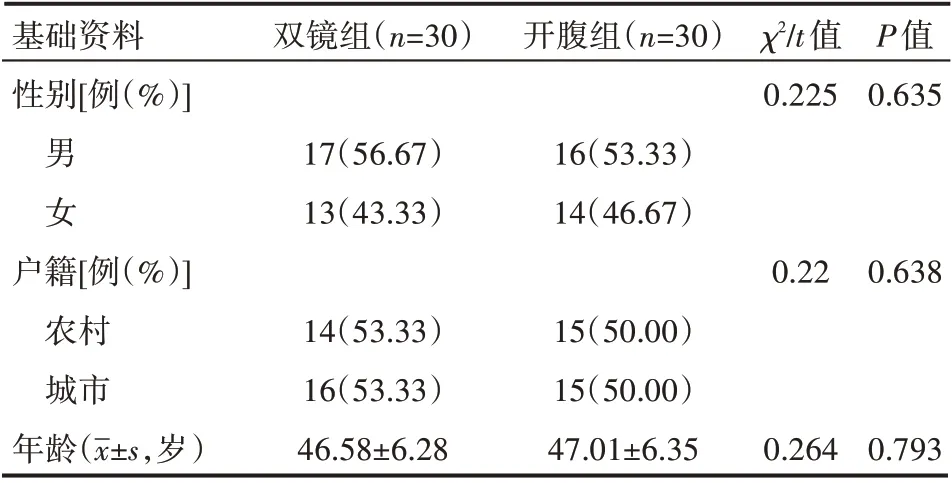
表1 两组患者一般资料情况
1.2 方法
1.2.1 开腹组 于右侧腹直肌作手术切口,长约13~18 cm,充分暴露手术视野后进行胆囊切除,若伴有胆总管结石再进行胆总管切开,借助取石钳取石,后续留置T形管,缝合手术切口,进行术后抗感染治疗。
1.2.2 双镜组 患者全麻后取平卧位,建立气腹并进行探查,检查腹腔内黏连、渗液等情况,针对胆总管结石者进行胆总管探查,确定胆总管情况后置入生物夹完成胆囊管夹闭,使用电钩将胆囊管前臂切开,充分洗净胆汁,观察结石大小、分布情况后予以取石,部分结石较大者利用胆道镜取石网完成取石操作,后续置入T 形管引流。于腹腔镜下进行胆囊切除,夹闭、切断胆囊管后对胆囊床进行分离,充分剥离后常规止血,探查患者胰腺病变情况进行处理,仅见轻度水肿者不进行手术干预,大量渗液并有组织出血坏死者进行坏死组织清除操作,术后给予抗感染治疗。
1.3 观察指标
记录两组患者手术时间、术中失血量、住院总时长。取患者外周静脉血4 mL,利用全自动生化分析仪(美国贝克曼,AU5800)测定患者术前及术后3 d 患者谷草转氨酶(ALT)、胆红素(TBIL)水平并组间比较;分离血清(转速3 000 r/min,时间8 min),采用酶联免疫吸附法(ELISA)测量术前及术后3 d 患者丙二醛(MDA)、皮质醇(Cor)、去甲肾上腺素(NE)水平,并采用放射免疫法测量患者胃泌素、胃动素水平。统计术后感染、胆漏等并发症发生情况。
1.4 统计学方法
采用SPSS 23.0 软件进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t 检验。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者围术期指标情况
双镜组患者的术中失血量少于开腹组,手术时间及住院总时长短于开腹组,差异有统计学意义(P<0.05),见表2。
表2 两组患者围术期指标情况(±s)
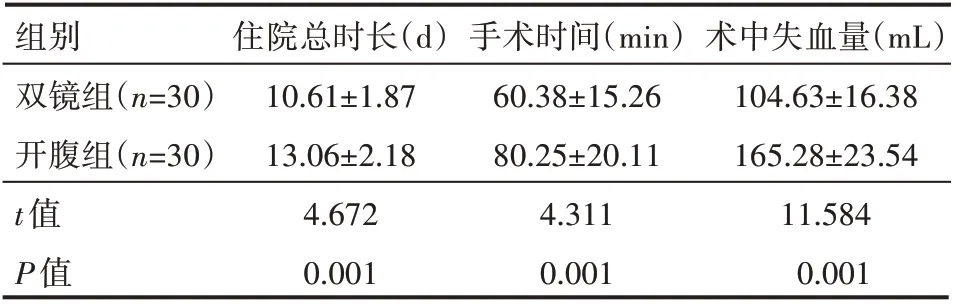
表2 两组患者围术期指标情况(±s)
组别双镜组(n=30)开腹组(n=30)t值P值住院总时长(d)10.61±1.87 13.06±2.18 4.672 0.001手术时间(min)60.38±15.26 80.25±20.11 4.311 0.001术中失血量(mL)104.63±16.38 165.28±23.54 11.584 0.001
2.2 两组患者手术前后ALT、TBIL情况
两组患者术前ALT、TBIL水平基本一致,差异无统计学意义(P>0.05);术后两组患者ALT、TBIL 水平均明显下降,双镜组ALT、TBIL水平显著低于开腹组,差异有统计学意义(P<0.05),见表3。
表3 两组患者手术前后ALT、TBIL情况(±s)
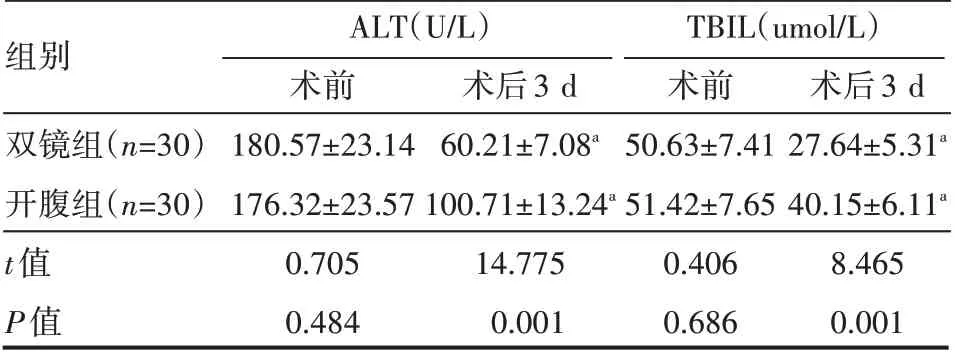
表3 两组患者手术前后ALT、TBIL情况(±s)
a表示组内术后3 d与术前比较,P<0.05。
组别双镜组(n=30)开腹组(n=30)t值P值ALT(U/L)术前180.57±23.14 176.32±23.57 0.705 0.484术后3 d 60.21±7.08a 100.71±13.24a 14.775 0.001 TBIL(umol/L)术前50.63±7.41 51.42±7.65 0.406 0.686术后3 d 27.64±5.31a 40.15±6.11a 8.465 0.001
2.3 两组患者手术前后血清MDA、Cor、NE水平情况
术前双镜组与开腹组血清MDA、Cor、NE 水平基本一致,差异无统计学意义(P>0.05);术后3 d 两组患者血清MDA、Cor、NE 水平均有上升,但双镜组显著低于开腹组,差异有统计学意义(P<0.05),见表4。
表4 两组患者手术前后血清MDA、Cor、NE水平情况(±s)
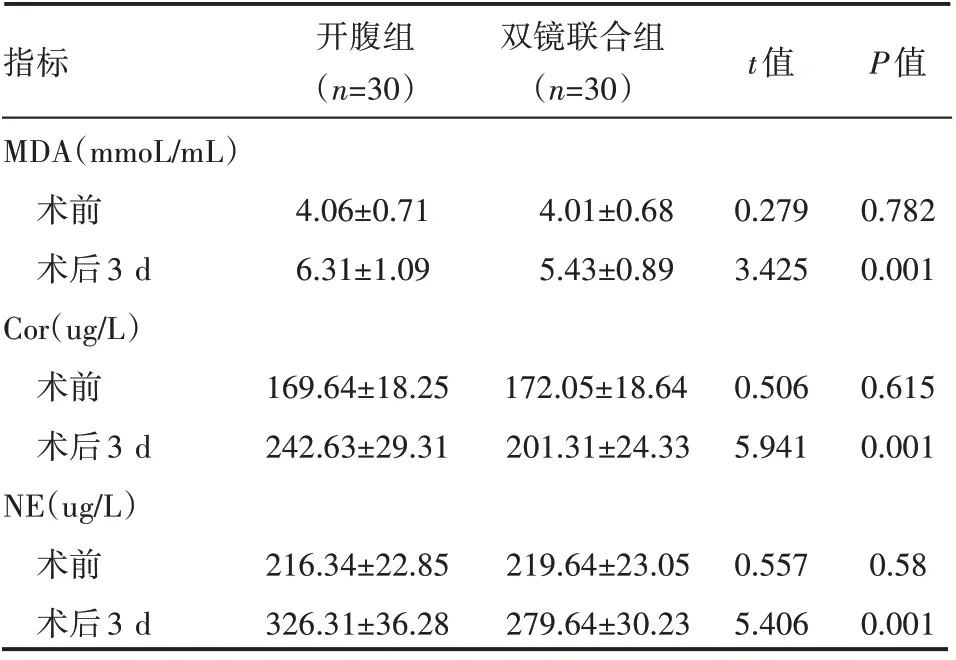
表4 两组患者手术前后血清MDA、Cor、NE水平情况(±s)
指标MDA(mmoL/mL)术前术后3 d Cor(ug/L)术前术后3 d NE(ug/L)术前术后3 d开腹组(n=30)双镜联合组(n=30)t值P值4.06±0.71 6.31±1.09 4.01±0.68 5.43±0.89 0.279 3.425 0.782 0.001 169.64±18.25 242.63±29.31 172.05±18.64 201.31±24.33 0.506 5.941 0.615 0.001 216.34±22.85 326.31±36.28 219.64±23.05 279.64±30.23 0.557 5.406 0.58 0.001
2.4 两组患者手术前后血清胃泌素、胃动素水平情况
术前组间血清胃泌素、胃动素水平基本一致,差异无统计学意义(P>0.05);术后均见下降,但双镜组显著高于开腹组,差异有统计学意义(P<0.05),见表5。
表5 两组患者手术前后血清胃泌素、胃动素水平情况(±s) ng/L
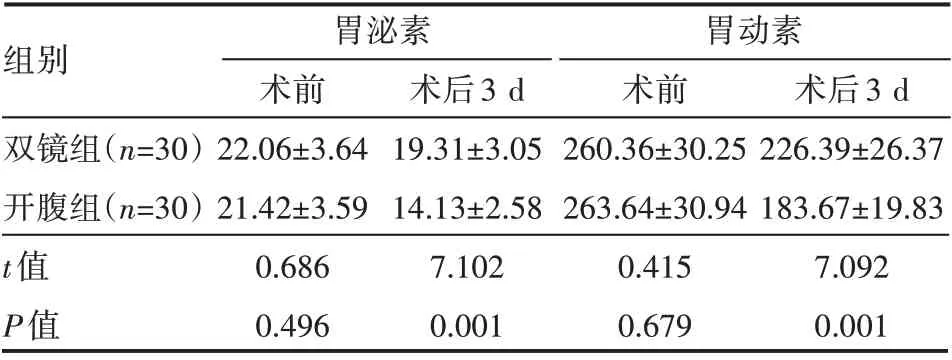
表5 两组患者手术前后血清胃泌素、胃动素水平情况(±s) ng/L
组别双镜组(n=30)开腹组(n=30)t值P值胃泌素术前22.06±3.64 21.42±3.59 0.686 0.496术后3 d 19.31±3.05 14.13±2.58 7.102 0.001胃动素术前260.36±30.25 263.64±30.94 0.415 0.679术后3 d 226.39±26.37 183.67±19.83 7.092 0.001
2.5 两组患者手术前后并发症情况
双镜组并发症发生率较开腹组更低,差异有统计学意义(P<0.05),见表6。
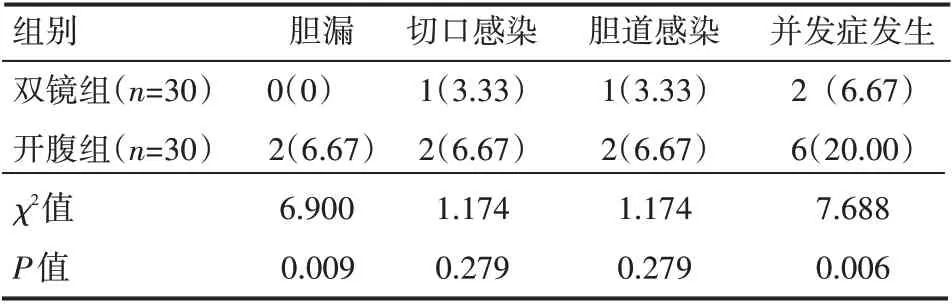
表6 两组患者手术前后并发症情况 例(%)
3 讨论
急性胆源性胰腺致胰腺出现炎症反应。一般认为急性胆源性胰腺炎患者的胆道梗阻时间同胰腺局部炎性改变呈正相关,梗阻时间越长,胰腺坏死风险越大,因而临床治疗中及早解除结石嵌顿梗阻至关重要[5]。除及时解除梗阻外,对已有部分胰腺坏死的患者及早进行组织清除也是控制病情进展的关键。
目前,急性胆源性胰腺炎伴胆囊结石患者的主要治疗方法为手术治疗。开腹手术临床应用时间长,普及度高,术式相对成熟,但需大手术切口获取手术视野,创伤性较大,不符合现代微创手术的手术理念,且术后并发症较多,切口感染防控难度较大,不利于患者术后康复。腹腔镜、胆道镜均为现代显影技术与医学结合的产物,通过腹腔镜、胆道镜置入可避免大切口开放患者病位区域的正常皮肤、肌肉组织获取手术视野,大大降低了手术创伤性[6]。本次观察中双镜组围术期指标、术后并发症发生率均显著优于开腹组,证实腹腔镜与胆道镜联合使用有利于减轻手术创伤,缩短患者康复时间,减少术后并发症。
TBIL、ATL 均为反映肝功能的常用指标,TBIL、ATL上升表明患者存在肝功能损伤,临床研究认为急性胆源性胰腺炎发生后,患者胆红素大量在肝细胞内沉积,导致干细胞代谢失常,未及时干预可进一步引起干细胞死亡,具体表现为患者病情越严重其TBIL、ATL水平越高[7]。本研究结果表明腹腔镜联合胆道镜手术可更快降低患者TBIL水平,减轻其对肝脏的影响。除上述指标外,本文还考察了不同术式对患者血清MDA、Cor、NE、胃泌素、胃动素水平的影响,其中MDA、Cor、NE 是反映机体应激反应的常用指标,表达水平越高,说明患者应激反应越严重,而应激反应可引起氧化应激损伤加重组织缺血、感染等,不利于预后[8]。胃泌素、胃动素是反映胃肠功能的常用指标,其表达水平与胃肠功能呈正相关,此类患者手术治疗由于肠道牵引、拿捏等可能引起胃肠功能紊乱,导致术后食欲及体能下降,影响术后恢复[9]。本次研究结果显示,双镜组血清MDA、Cor、NE、胃泌素、胃动素水平均优于开腹组,说明腹腔镜联合胆道镜手术还可减轻手术应激及对患者胃肠功能的影响。么甲超等[10]研究发现,腹腔镜联合胆道镜用于急性胆源性胰腺炎伴胆囊结石患者的治疗中具有微创,并发症少,患者肝功能恢复更快的优点,且可更快解除患者的炎性状态,与本研究有一定相似之处。
综上所述,急性胆源性胆囊炎伴胆囊结石患者给予腹腔镜联合胆道镜手术较开腹手术创伤性更小,可减轻手术应激反应及对胃肠功能的影响,且术后并发症更少,患者肝功能恢复更快,康复时间更短。
