重症肺炎患者预后与中性粒细胞/淋巴细胞比值、降钙素原水平的相关性分析
2022-08-10程涛
程 涛
南阳市第一人民医院呼吸与危重症医学科,河南 南阳 473000
重症肺炎是临床常见急重症,病情进展迅速,且致死率高,预后较差。评估重症肺炎预后情况并针对性给予干预对预后改善有积极作用[1]。降钙素原(PCT)是评估感染性疾病严重程度的重要标志物[2]。近年来临床对中性粒细胞/淋巴细胞(NLR)比值的研究逐渐增多,NLR可反应机体炎症及免疫功能平衡情况,其水平升高一般表示炎症反应加重[3],目前已广泛应用于急性胰腺炎[4]、脓毒症[5]等相关疾病研究。本研究选取样本医院重症肺炎患者,旨在分析NLR 比值、PCT 水平与重症肺炎患者疾病转归的关联性,现报告如下。
1 资料与方法
1.1 一般资料
选取南阳市第一人民医院2018 年6 月—2020 年2 月将收治的152 例重症肺炎患者作为研究对象,根据1 个月生存情况分为生存组87 例,死亡组65 例。生存组男48 例,女39 例,年龄51~67 岁,平均年龄(59.02±3.57)岁。死亡组男38 例,女27 例,年龄50~68 岁,平均年龄(58.86±3.63)岁。两组患者一般资料具有可比性(P>0.05)。
1.2 选取标准
(1)诊断标准:符合主要标准1项或次要标准≥3项[6],主要标准:需气管插管机械通气治疗,脓毒症休克经积极液体复苏需给予血管活性药物。次要标准:氧合指数(PaO2/FiO2)≤250 mmHg(1mmHg=0.133kPa),意识障碍或定向障碍,收缩压<90 mmHg且需积极液体复苏,呼吸频率≥30/ min,多肺叶浸润,血尿素氮≥7.14 mmoL。(2)纳入标准:符合上述诊断标准,年龄>18岁,患者家属知情本研究并签署同意书。(3)排除标准:入院前合并血液系统、肝肾功能疾病,入院前服用免疫抑制相关药物,入院前1 个月有急性心脑血管疾病史,合并恶性肿瘤或其他终末期疾病,入院前在他处接受治疗。
1.3 方法
通过查询病历、问卷调查、临床检测收集患者相关信息,包括性别、年龄、合并症、病情及血清PCT、血乳酸(Lac)、肝肾功能[天冬氨酸转氨酶(AST)、丙氨酸转氨酶(ALT)、血肌酐(Scr)]、血常规[白细胞计数(WBC)、血小板计数(PLT)]水平,于入组当天采集患者外周静脉血5 mL,取其中2 mL 采用BC-3300CT 型全自动血液细胞分析仪与配套试剂(深圳迈瑞生物医疗电子股份有限公司)检测中性粒细胞值、淋巴细胞值,计算NLR。取3 mL 血液标本,以3 500 r/min 转速(8 cm 离心半径)离心处理5 min,取血清,采用双抗夹心免疫荧光发光法测定血清PCT 水平,试剂盒均购自北京方程生物科技有限公司,采用美国沃芬GEM Premier5 000 全自动血气分析仪测定Lac 及肝肾功能指标水平。并于入院当天采用MXMO-2012C型多参数监护仪(广州曼翔医疗器械有限公司)测定PaO2/FiO2。通过急性生理学与慢性健康评分Ⅱ(APACHEⅡ)[7]评估患者入院时病情,APACHEⅡ由年龄评分(0~6 分)、急性生理学评分(0~60 分)、慢性健康状况评分(2~5分)3部分组成,总分71分,17分以上为重症,评分越高说明病情越严重。
1.4 观察指标
(1)重症肺炎患者疾病转归单因素分析。(2)入院3 d内血清PCT、Lac、NLR、APACHEⅡ评分变化情况。(3)重症肺炎患者疾病转归多因素分析。
1.5 统计学方法
数据采用SPSS 22.0 软件进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t 检验。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 重症肺炎患者疾病转归单因素分析
生存组性别、年龄、心力衰竭、糖尿病、高血压、PLT、AST、ALT、Scr、PaO2/FiO2水平与死亡组比较,差异无统计学意义(P>0.05)。生存组WBC、NLR、血清PCT、Lac、APACHEⅡ评分均低于死亡组,差异有统计学意义(P<0.05),见表1。
表1 重症肺炎患者疾病转归单因素分析(±s)
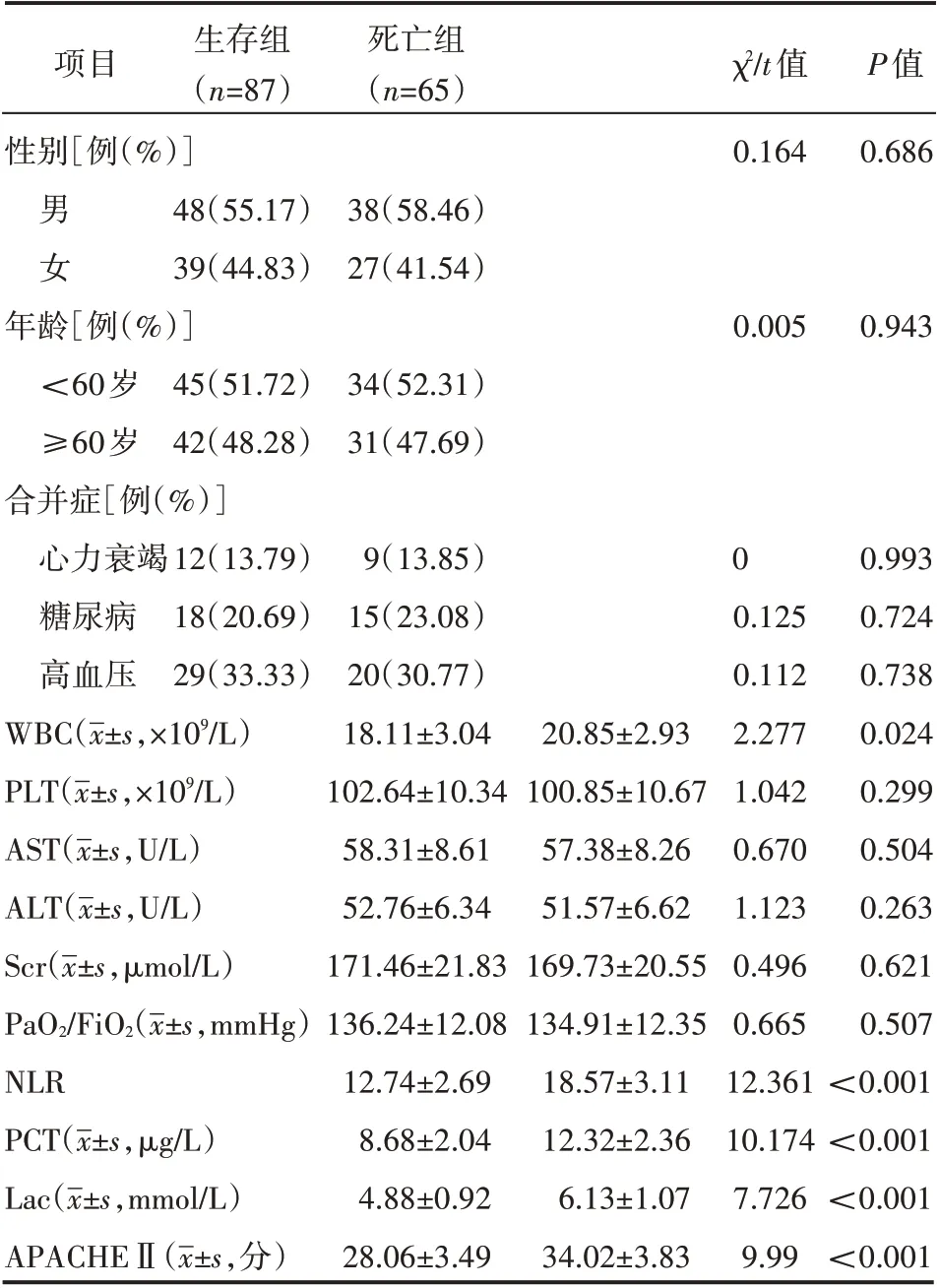
表1 重症肺炎患者疾病转归单因素分析(±s)
生存组(n=87)项目性别[例(%)]死亡组(n=65)χ2/t值0.164 P值0.686男 女48(55.17)39(44.83)38(58.46)27(41.54)年龄[例(%)]<60岁≥60岁合并症[例(%)]心力衰竭糖尿病高血压WBC(images/BZ_21_1442_991_1458_1028.png±s,×109/L)0.005 0.943 45(51.72)42(48.28)34(52.31)31(47.69)12(13.79)18(20.69)29(33.33)0 PLT(images/BZ_21_1442_991_1458_1028.png±s,×109/L)AST(images/BZ_21_1442_991_1458_1028.png±s,U/L)ALT(images/BZ_21_1442_991_1458_1028.png±s,U/L)Scr(images/BZ_21_1442_991_1458_1028.png±s,μmol/L)PaO2/FiO2(images/BZ_21_1442_991_1458_1028.png±s,mmHg)NLR PCT(images/BZ_21_1442_991_1458_1028.png±s,μg/L)Lac(images/BZ_21_1442_991_1458_1028.png±s,mmol/L)APACHEⅡ(images/BZ_21_1442_991_1458_1028.png±s,分)9(13.85)15(23.08)20(30.77)18.11±3.04 102.64±10.34 58.31±8.61 52.76±6.34 171.46±21.83 136.24±12.08 12.74±2.69 8.68±2.04 4.88±0.92 28.06±3.49 20.85±2.93 100.85±10.67 57.38±8.26 51.57±6.62 169.73±20.55 134.91±12.35 18.57±3.11 12.32±2.36 6.13±1.07 34.02±3.83 0.125 0.112 2.277 1.042 0.670 1.123 0.496 0.665 12.361 10.174 7.726 9.99 0.993 0.724 0.738 0.024 0.299 0.504 0.263 0.621 0.507<0.001<0.001<0.001<0.001
2.2 入院3 d 血清PCT、Lac、NLR、APACHEⅡ评分变化情况
入 院1 d、2 d、3 d 生存组 血清PCT、Lac、NLR、APACHEⅡ评分均低于死亡组,差异有统计学意义(P<0.05)。生存组血清PCT、Lac、APACHEⅡ评分呈下降趋势,死亡组呈上升趋势,见表2。
表2 入院3 d血清PCT、Lac、NLR、APACHEⅡ评分变化情况(±s)

表2 入院3 d血清PCT、Lac、NLR、APACHEⅡ评分变化情况(±s)
时间入院1 d入院2 d入院3 d组别生存组(n=87)死亡组(n=65)t值P值生存组(n=87)死亡组(n=65)t值P值生存组(n=87)死亡组(n=65)t值P值PCT(μg/L)8.68±2.04 12.32±2.36 10.174<0.001 6.79±1.65 12.59±2.42 17.558<0.001 6.02±1.41 13.51±2.56 23.028<0.001 Lac(mmol/L)4.88±0.92 6.13±1.07 7.726<0.001 3.49±0.88 6.52±1.13 18.586<0.001 2.67±0.81 6.84±1.35 23.680<0.001 NLR 12.74±2.69 18.57±3.11 12.361<0.001 13.95±2.81 24.23±3.31 20.671<0.001 14.58±2.93 27.46±3.48 24.733<0.001 APACHEⅡ(分)28.06±3.49 34.02±3.83 9.990<0.001 24.38±3.22 36.47±3.96 20.746<0.001 21.94±3.03 38.51±4.05 28.863<0.001
2.3 重症肺炎转归多因素分析
以重症肺炎患者预后转归情况为因变量(生存=1,死亡=2),将单因素分析中差异有统计学意义的指标(WBC、NLR、血清PCT、Lac、APACHEⅡ评分)作为自变量,纳入logistic 多元回归方程行多因素分析,结果显示,血清PCT、Lac、NLR、APACHEⅡ评分较高是重症肺炎患者死亡的独立危险因素,差异有统计学意义(P<0.05),见表3。
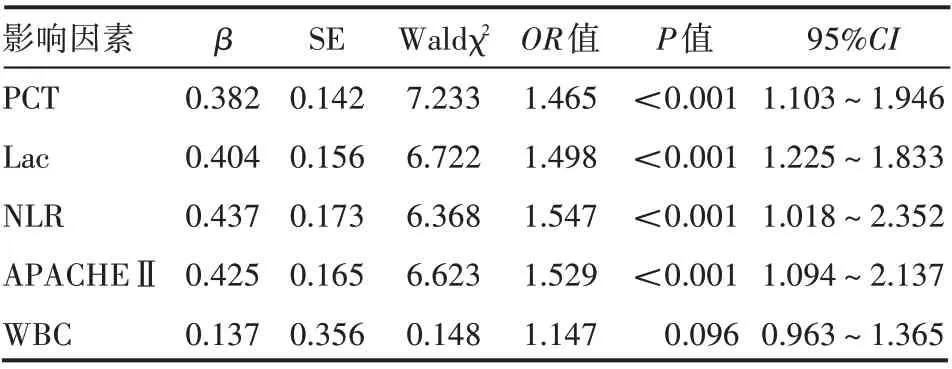
表3 重症肺炎转归多因素分析
3 讨论
中性粒细胞在机体受到感染或炎性反应后过度激活,破坏器官实质细胞,造成器官功能失调,增加淋巴细胞凋亡[8]。淋巴细胞是参与适应性免疫的主要因子,可调控特异性免疫反应,抵抗病原体感染,其水平下降后免疫功能受到抑制,机体抗感染能力下降,促使感染性疾病进展,不利于预后改善[9]。因此,通过检测中性粒细胞与淋巴细胞计算NLR 可反映机体炎性反应与免疫反应之间的平衡。中性粒细胞增多是由于其粘附性下降、干细胞增殖、凋亡延迟有关,而淋巴细胞减少则是免疫功能下降的表现,其原因与细胞凋亡加速、附壁增加关系密切[10]。中性粒细胞增多、淋巴细胞减少后则NLR比值上升明显,表示机体炎性症状加重、免疫功能下降[11]。有学者通过NLR 水平评估喉癌患者预后,发现NLR水平是影响喉癌患者术后复发及淋巴结转移的影响因素,NLR 水平增高会提高淋巴结转移率。另有学者证实,心力衰竭伴房颤患者NLR 水平与N端脑钠肽前体、心功能分级呈正相关,NLR 水平越高则心功能越差、炎性反应越重。本研究中生存组患者NLR比值明显较死亡组低,提示通过计算NLR比值与患者预后存在密切联系。本研究中重症肺炎患者生存组与死亡组合并心力衰竭例数无明显差异,提示重症肺炎患者疾病转归与是否合并心力衰竭无明显相关性,其原因可能与本研究所选病例较少有关。
本研究中生存组WBC、血清PCT、Lac、APACHEⅡ评分均低于死亡组,且术后3 d 生存组血清PCT、Lac、APACHEⅡ评分呈下降趋势,死亡组呈上升趋势。PCT 作为感染性疾病评估标准具有较高特异性、灵敏度。重症肺炎由于大量病原菌繁殖裂解而释放细菌内毒素,提高血清PCT 水平。通过血清PCT 检测可进一步提高重症肺炎准确率。上述结果表明重症肺炎患者预后与血清PCT、Lac、APACHEⅡ评分存在密切关系。进一步行多因素分析发现,血清PCT、Lac、NLR、APACHEⅡ评分较高是重症肺炎患者死亡的独立危险因素,临床可通过及早检测评估患者预后。
综上所述,血清PCT、Lac、NLR、APACHEⅡ评分较高是重症肺炎患者死亡的独立危险因素,临床可通过及早检测评估患者预后,对预后较差患者进行重点关注。
