硬膜外麻醉和全身麻醉在经皮椎间孔镜腰椎间盘切除术中安全性和有效性的比较
2022-08-10黄道礼朱冠楠古粤峰肖庆华邱卫东
黄道礼,朱冠楠,方 晔,古粤峰,肖庆华,邱卫东
1.韶关市第一人民医院麻醉科,广东 韶关 512000;2.韶关市第一人民医院脊柱外科,广东 韶关 512000
腰椎间盘突出症(LDH)是导致下腰痛及下肢放射性疼痛的主要原因[1-2]。保守治疗无效的腰椎间盘突出症患者往往需要手术治疗。随着微创脊柱外科的发展,侧后路经皮椎间孔镜腰椎间盘切除术(PELD)已成为传统开放手术的替代术式被广泛接受,具有肌肉损伤小、出血少、恢复时间短等优点[3-4]。PELD 的麻醉方式常用局麻(LA),但是局麻的镇痛效果及范围有限,很多患者因术中器械操作导致的疼痛而不得不中止手术。硬膜外麻醉(EA)和全身麻醉(GA)是镇痛效果确切的可替代麻醉方式。查阅相关文献,尚无关于EA 和GA 用于PELD 中安全性和有效性的评价。本文旨在评价EA 和GA 在PELD 的安全性和有效性。
1 资料与方法
1.1 一般资料
选择2019年1—12月韶关市第一人民医院收治的86例行PELD 的腰椎间盘突出症患者作为研究对象。根据其麻醉方式的不同,分为GA 组41例和EA 组45例,GA 组采用全麻下PELD,EA 组采用硬膜外麻醉下PELD。以上研究符合《赫尔辛基宣言》,经我院伦理委员会审批通过,所有患者或代理人均签订书面知情同意。纳入标准:(1)单侧症状性LDH,具有典型的腰痛及下肢放射痛。(2)查体Lasegue征阳性、感觉和或肌力改变。(3)保守治疗6周及以上无效。排除标准:多节段椎间盘突出、严重椎管狭窄、终版Modic改变、马尾综合征、腰椎失稳
1.2 方法
1.2.1 麻醉方法 两组患者均于麻醉前,在患者上肢建立静脉通路,监测呼吸、血压、心率等生命体征。(1)EA组:患者取左侧卧位,低头、弯腰、抱健侧腿,以L2-3间隙为穿刺点,穿刺到硬膜外腔成功后,向头端置入硬膜外导管,确认位置后,固定导管。首剂给予0.25%的罗哌卡因4 mL,观察5 min,患者出现麻醉平面,且无局麻药中毒或异常广泛阻滞等不良反应后,硬膜外导管追加0.25%的罗哌卡因10 mL,直至麻醉平面达到T8 水平,效果完善,开始手术。术中视情况间断追加0.25%的罗哌卡因。(2)GA 组:行快速诱导气管插管下全身麻醉,先给患者进行面罩供氧,静脉给予以下药物:舒芬太尼0.3 μg/kg,丙泊酚为2.5 mg/kg,罗库溴铵0.7 mg/kg。药物起效后,行气管插管,确认导管位置后,固定好导管,行机械通气。术中麻醉维持以七氟烷吸入麻醉为主,根据情况间断追加舒芬太尼及罗库溴铵。
1.2.2 手术方法 PELD 采用TESSYS技术。患者俯卧于手术台上。使用C 型臂对确定目标节段,记号笔标明穿刺方向和位置。手术采用后外侧入路穿刺,当穿刺针通过椎间孔到达椎间盘时,注射酸性亚甲基蓝(1 mL)对变性的髓核组织进行染色。将导丝置入穿刺针,然后沿导丝行0.8 cm的皮肤切口,依次插入扩张导管行软组织扩张。C 型臂再次透视确认工作通道位置良好,用不同的抓钳取出蓝染的变性髓核,神经根减压彻底后,撤出工作套管,然后缝合皮肤。
1.2.3 术后处理 术后次日给予地塞米松5 mg和止痛药对症治疗,办理出院。出院后建议以卧床休息为主,下地活动需在腰围保护下进行,坚持腰背肌功能锻炼(小燕飞50个/次,3次/d)。
1.3 观察指标
(1)记录患者基本信息,如性别、年龄、身体质量指数(BMI)、突出节段、突出类型。(2)记录手术时间、透视次数、神经损伤并发症(如运动无力、感觉障碍及膀胱、直肠功能障碍等神经系统症状等)、术后6 个月MacNab 评分。(3)记录术前、术后6 个月视觉模拟评分(VAS)和欧氏功能障碍指数(ODI)评分。
1.4 统计学方法
采用SPSS 22.0 软件进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t 检验。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般资料情况
GA 组平均年龄48.83 岁,平均病程8.89 个月,突出椎间盘位于L3-4节段(4例)、L4-5节段(20例)、L5-S1节段(17 例),中央型12 例,旁中央型21 例、极外侧型8例。EA 组平均年龄46.22 岁,平均病程9.22 个月,椎间盘突出位于L3-4 节段6 例,L4-5 节段25 例,L5-S1 节段14例,中央型15 例,旁中央型23 例、极外侧型7 例。两组患者术前一般资料比较,差异无统计学意义(P>0.05),见表1。
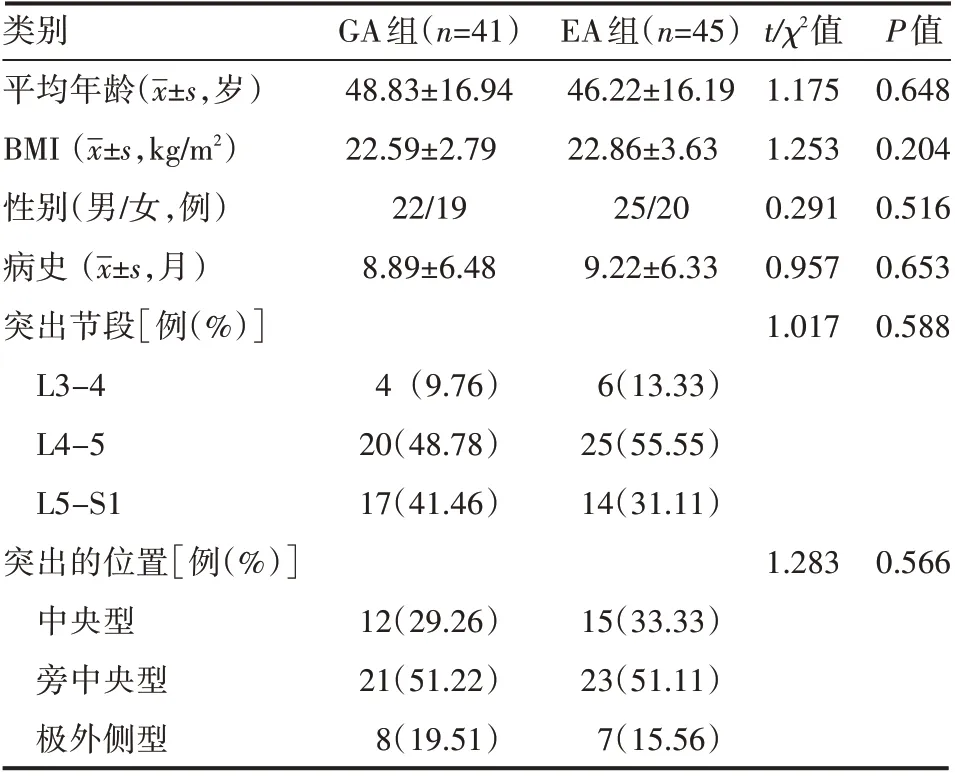
表1 两组患者一般资料情况
2.2 两组患者术后情况
GA 组手术时间(68.59±16.38)min 与EA 组(69.07±18.37)min比较,差异无统计学意义(P>0.05)。GA组透视次数为(9.15±2.77)次,EA 组为(5.73±2.45)次,差异有统计学意义(P<0.05)。MacNab 评分,GA 组优良率为90.2%,EA 组为93.3%,差异无统计学意义(P>0.05)。术后并发症方面,GA 组术后发生性运动无力2 例(4.88%),下肢麻木3 例(7.31%),马尾神经综合征1 例(2.44%)。EA 组运动无力1 例(2.22%),下肢麻木1 例(2.22%),两组比较差异有统计学意义(P<0.05)。术后1个月明显改善,末次随访完全消失,见表2。
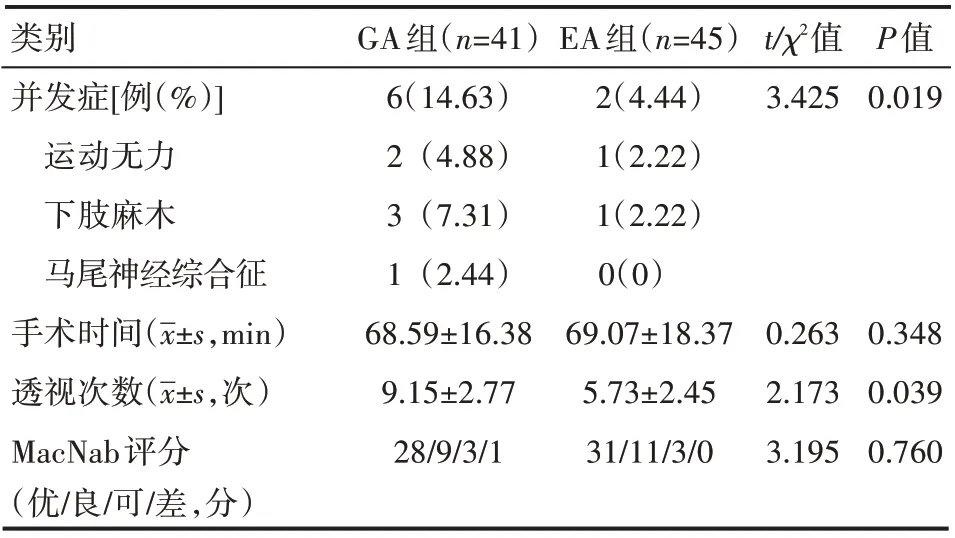
表2 两组患者术后情况
2.3 两组患者VAS和ODI评分情况
GA 组与EA 组术后6 月VAS、ODI 较术前均明显改善,差异有统计学意义(P<0.05)。GA 组与EA 组术后6个月VAS、ODI相比差异无统计学意义(P>0.05),见表3。
表3 两组VAS和ODI评分情况(±s) 分

表3 两组VAS和ODI评分情况(±s) 分
a 表示两组患者分别与术前相比,P<0.05;b 表示两组患者术后6月相比,P>0.05。
类别腰部VAS腿部VAS ODI GA组(n=41)术前4.07±1.98 5.34±1.96 64.80±15.87 EA组(n=45)术前4.07±1.88 5.78±1.76 66.98±14.32术后6月1.62±1.01ab 1.40±1.03ab 18.51±7.27ab术后6月1.44±1.05a 1.22±0.85a 19.41±4.99a
3 讨论
3.1 PELD治疗腰椎间盘突出症的麻醉选择
腰椎间盘突出症是中老年患者的常见病,由于神经压迫导致腰腿痛。后路腰椎间融合术可以减压脊髓和神经根,但传统的腰椎手术对软组织损伤较大,医疗费用较高。PELD 是一种新的可替代传统手术的微创术式,该技术对麻醉要求较高,麻醉方式的选择对手术的成功起着至关重要的作用。PELD 麻醉方式主要有LA、GA、EA 三种方式。局麻的优势在于术者和患者可以在术中沟通交流,避免术中神经根的损伤。然而,LA 在手术中引起的疼痛经常困扰着患者,并给手术医生带来巨大的心理挑战。GA 或EA 作为一种可选择的替代技术,可以使患者避免不良的术中疼痛体验。GA 能更有效地控制术中疼痛,但同时可能增加术中神经并发症的风险。神经并发症包括出口根和行走根的损伤、术后认知功能障碍、硬膜囊撕裂、感染等[5]。本研究发现,GA 组的神经功能障碍发生率明显高于EA 组。本研究认为主要原因为,EA 组患者下肢运动功能保持良好,术中神经根刺激可以通过肢体体现。此外,EA 组术中保持清醒,可以与术者及时沟通,利于避免神经损伤。
3.2 EA中罗哌卡因的浓度
EA 和GA 均可强效镇痛,但EA 可维持下肢运动功能,称为感觉—运动分离[6]。目前,EA 在PELD 中的使用相对较少。罗哌卡因抑制疼痛传感纤维神经传导的能力更强,低浓度药物可保留运动功能,仅在手术期间阻断感觉[7]。据文献[8]报道,罗哌卡因的浓度在疼痛的缓解中起着非常重要的作用。0.25%或0.375%等低浓度罗哌卡因只能阻滞感觉神经,但不能或不能完全阻滞运动神经,从而满足术者的要求。研究[9]发现,0.25%罗哌卡因用于EA时在疼痛管理中具有更好的有效性,EA下PELD中0.3%罗哌卡因预防疼痛优于LA。但是,低浓度的罗哌卡因不能完全阻滞感觉神经,因此患者在手术过程中仍然会有轻微疼痛。有一些结构如小关节囊、后纵韧带和纤维环可在进行PELD 时引起疼痛,但可以在术中临时应用利多卡因对此类结构行局部浸润将疼痛降至最低。本研究在EA 中使用0.25%罗哌卡因,观察到满意的镇痛效果。我们认为应开展更多的研究,找出罗哌卡因在EA 中的最佳浓度,以达到更好的感觉—运动分离。
3.3 麻醉方式对术中透视的影响
为了准确建立工作通道,术中常需反复透视。反复透视导致术中辐射剂量累加,对人体健康构成威胁。本研究中,GA 组患者接受了(9.15±2.77)次透视,EA 组患者接受了(5.73±2.45)次透视,两组患者之间的透视次数比较差异有统计学意义。GA 组的平均透视次数多于EA 组。主要原因是由于患者在GA 下无自主意识,无法向术者正确反馈术中神经刺激的信息。因此,必须在C 型臂下反复透视以确定穿刺和置管的正确性。本研究认为,EA 下的PELD 可以一定程度的帮助患者减少辐射剂量,因为EA 下的患者可以提供即刻的感觉及运动反应,并可配合术者及时识别相应的神经损伤。
综上所述,EA 和GA 在PELD 治疗中远期效果良好,有效、安全性可以肯定。EA 相比GA 有如下优势:(1)控制疼痛的同时保持下肢的运动功能,便于术中术者和患者沟通,避免神经损伤。(2)减少透视次数,降低辐射累积量。
