左乙拉西坦口服溶液治疗超早产儿惊厥1例及文献复习
2022-08-05甘鹏飞宁俊杰
甘鹏飞,宁俊杰
0 引言
新生儿惊厥是新生儿中枢神经系统功能障碍最常见的临床表现,足月儿发病率为1.5~3.5/1 000,早产儿为10~130/1 000[1],而惊厥通常由各类大脑病理改变所致,如缺氧缺血性脑病(HIE)、脑出血、颅内感染、先天性代谢异常或皮质发育畸形等。新生儿癫痫发作有时很难控制,且难以治疗。目前苯巴比妥(Phenobarbital,PB)仍是新生儿癫痫发作首选的治疗方案,然而,PB已被发现可增加新生大鼠的神经元凋亡,并可能对婴幼儿神经认知发育有远期影响[2]。左乙拉西坦(Levetiracetam,LEV)由于其线性药代动力学特点,非肝途径代谢,缺乏蛋白质结合,和其他抗癫痫药物没有已知的相互作用,被认为是安全的。美国食品药品监督管理局(FDA)已批准LEV用于4岁以上儿童和成人的抗癫痫治疗,但不适用于新生儿。本研究通过报道1例LEV口服溶液成功控制超早产儿惊厥患儿症状,并复习相关文献,评估LEV是否可以作为新生儿癫痫PB的替代治疗方案。
1 病例资料
患儿,G3P1,27+5周孕,因“27+5周早产,生后自主呼吸弱16 min”入院。生后Apgar评分4-7-8。入院体格检查:T 35.7 ℃,P 121次/min,R 35次/min,SpO287%,体重0.9 kg,早产儿貌,刺激后反应差,全身皮肤微绀,自主呼吸弱,浅慢,呼吸不规则,可见吸气性三凹征,双肺呼吸音清,对称,无明显干湿啰音,心音有力,律齐,未闻及明显杂音,腹软,不胀,肝脾不大,四肢肌张力低,肢端尚暖,原始反射不能引出。主要辅助检查:血常规、肝肾功、电解质、心肌酶谱、降钙素原、C反应蛋白等未见明显异常;血气分析提示I型呼吸衰竭;颅脑超声无明显异常。
治疗经过:入院后予以有创呼吸机辅助通气,积极抗感染,维持内环境平衡等治疗,次日患儿出现反复面色发绀,心率及血氧饱和度下降,伴肌张力阵发性增高,结合有窒息病史,诊断为早产儿惊厥,HIE(中度),立即予以PB规范止惊治疗,但症状无缓解,遂更换为LEV首剂20 mg/kg口服,15 mg/kg,2次/d维持,患儿惊厥逐渐停止。治疗期间完善脑脊液常规、生化、培养未见异常,持续脑电图监测提示轻度异常,完善头颅MRI:符合早产儿脑部MR改变;右侧颞叶侧裂池区斑条状异常信号。患儿住院62 d,未观察到与LEV相关的不良反应。
随访:该患儿院外继续予以LEV维持量口服治疗,目前纠正月龄至6个月,未见惊厥表现,跟踪体格检查及智力检查发育同正常同龄儿,复查脑电图无明显异常,亦未见LEV不良反应。
2 文献复习
2.1 文献检索 检索中国知网、万方中文数据库(建库至2020年12月)及PubMed、Google Scholar(2000年1月至2020年12月)关于LEV治疗新生儿惊厥相关报道。检索词:中文检索关键词为“左乙拉西坦”、“新生儿惊厥/癫痫”;英文检索关键词为“levetiracetam”、“neonatal seizures/epilepsy”。
2.2 入选文献 中文文献1篇[3],英文文献20篇[1-2,4-21],共667例患者,文献类型包括随机双盲对照试验、回顾性分析、病例报告等。现结合本研究报道,根据此类疾病特点,按胎龄、主要诊断、给药途径、不良反应及疗效等重要临床资料进行分类整理,对这668例病例进行描述性分析(见表1)。
2.2.1 临床特点 胎龄≥37周患儿共439例,胎龄<37周新生儿229例;除去未记录具体胎龄的早产儿10例,胎龄28~36+6周患儿共99例(14.8%),<28周患儿120例(17.9%);体重范围为0.84~4.2 kg;LEV治疗新生儿惊厥的主要病因为缺氧缺血性脑病(239/668)、脑出血(114/668)、不明原因抽搐(79/668)、颅内感染(37/668)、先天性心脏病体外循环术后早期癫痫发作(33/668)、脓毒症(31/668)、代谢和内环境紊乱(30/668)、中风(27/668)、先天性脑发育不良及脑血管畸形(21/668)、局部脑损伤(21/668)等;治疗方案主要为首选LEV,首选PB失败者更换为LEV(PB→LEV),LEV联合PB;用药剂量7.5~100 mg/(kg·d);除去未记录具体用法及近期不良反应新生儿174例,用法包括静脉给药(316/494)、口服(105/449)及序贯治疗(73/494),近期不良反应包括呼吸抑制(1/494)、低血压(5/494)及激惹(1/494),发生率为1.4%,均发生于静脉用药;绝大部分文献缺乏对远期不良反应的观察(见表1)。
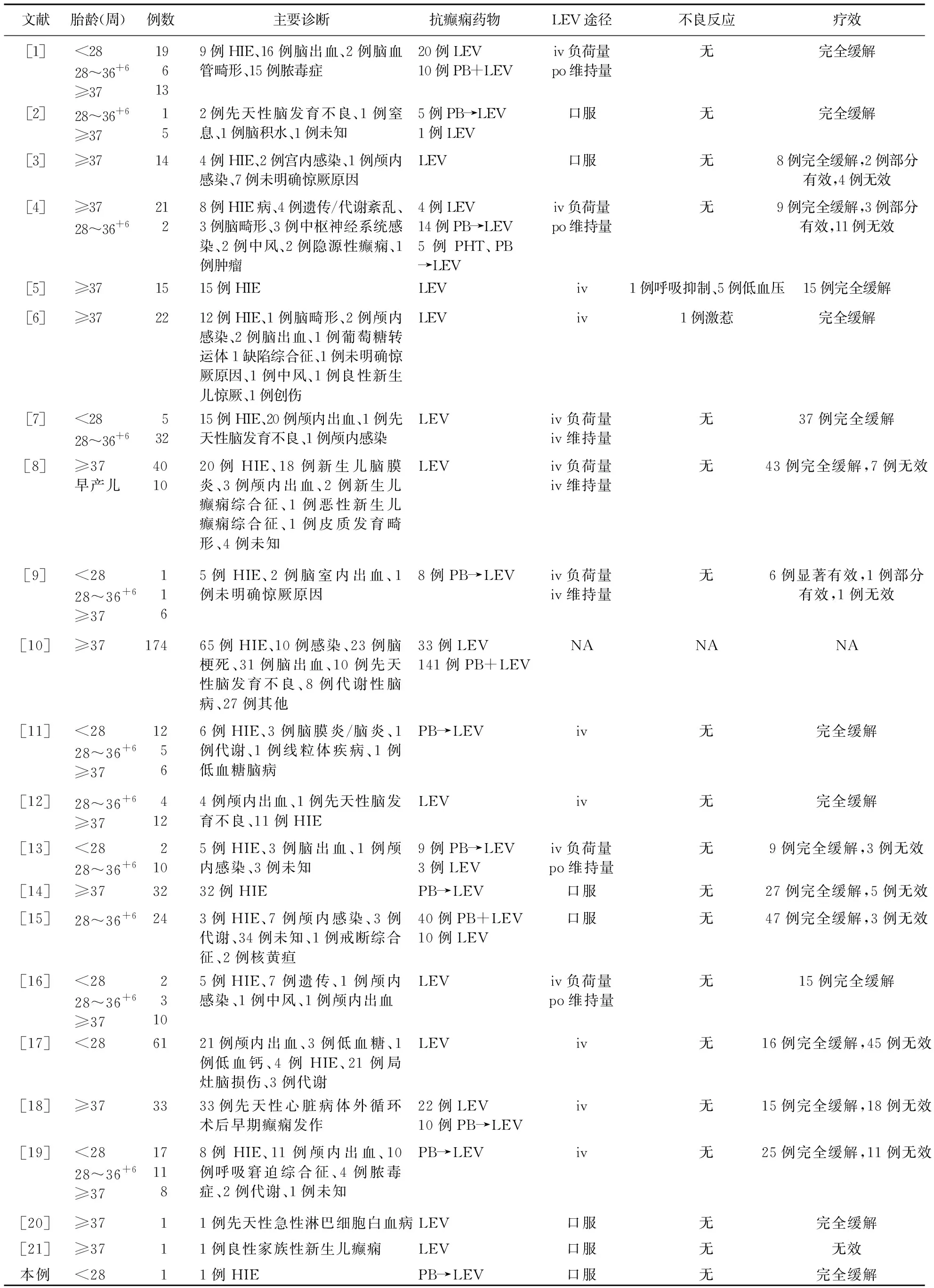
表1 左乙拉西坦治疗新生儿惊厥的临床特征
2.2.2 转归及疗效 除外未记录疗效的新生儿174例,完全缓解362例(73.3%)、显著有效6例(1.2%)、部分有效6例(1.2%)、无效120例(24.3%),总体有效率75.7%;静脉给药有效率为74.1%,口服途径有效率为87.6%,序贯治疗有效率80.8%,3种用药途径均提示明显有效;但3组胎龄存在明显差异,组间有效率不具有可比性。
3 讨论
目前新生儿抗癫痫的首选用药仍为PB,但Painter等[22]研究显示,当予以PB作为主要治疗药物时,仅缓解43%的新生儿癫痫发作;且有动物研究发现,与用于控制人类癫痫发作剂量相当的PB暴露会诱导未成熟大鼠大脑神经元的凋亡[10]。LEV是一种未被批准用于新生儿使用的抗癫痫药物,具有广泛的抗癫痫活性,即使是高剂量,在发育中的啮齿类动物大脑中,也不会增加细胞凋亡,并能减少啮齿类动物缺氧缺血模型中的神经退行性变[1]。一项动物实验通过组织病理学、生化和后期行为实验,认为LEV可通过提高谷胱甘肽过氧化物酶和超氧化物歧化酶水平,对新生大鼠缺氧缺血性脑损伤模型起到神经保护作用[23]。
虽然目前LEV不是治疗新生儿癫痫的选择用药,但已有许多临床研究表明了其在新生儿癫痫中的治疗价值,且LEV适用范围广,无论是新生儿原发性或继发性惊厥均能起到一定效果。LEV作为治疗新生儿癫痫的一线用药具有额外的有效性及安全性,LEV总体有效率远大于PB。Hnaini等[16]追踪了两者神经系统结局,结果表明,LEV治疗组长期疗效评价优于PB,在16周时的神经发育评估显示,LEV组在神经发育水平(Gesell评分)上优于PB组。另一项研究发现,PB的不良反应发生率较高,而LEV在新生儿治疗中耐受性好,未见严重不良反应[6],文献复习发现,LEV的主要不良事件为呼吸抑制、低血压及激惹,但发生率仅为1.4%,且均发生于静脉用药途径。
一项仅针对小于28周超早产儿使用LEV单药控制癫痫的队列研究发现,当LEV剂量达到80 mg/(kg·h)时,只能控制26%的癫痫发作,需加用其他抗癫痫药物治疗;进一步将早产儿分为LEV组及LEV联合其他抗癫痫药物组,发现小胎龄是LEV治疗失败的高危因素[17]。而本文通过回顾文献分析,LEV的总体有效率为75.7%,但<28周早产儿仅占17.9%,可以解释两者结论存在明显差异的原因。但由于LEV对神经有保护作用,不良反应少,进一步研究及论证LEV能否作为治疗超早产儿癫痫发作的一线药物具有重要意义。
Merhar等[24]研究了LEV在新生儿的药代动力学,指出与年龄较大的儿童和成人相比,新生儿血浆清除率较低,分布量较大,半衰期较长。因此,LEV在新生儿中的适宜剂量仍需进一步研究。LEV在儿童和成人的初始平均剂量为20 mg/(kg·d),逐渐增加至30~60 mg/(kg·d),其谷浓度一般为6~20 μg/ml,但回顾文献发现新生儿使用LEV的剂量范围广泛[7.5~100 mg/(kg·d)],且随着剂量的增加未见不良反应增多,提示LEV治疗窗口较宽。有研究表明,10~20 mg/kg的LEV负荷剂量可有效且恰当地治疗新生儿癫痫,维持剂量范围则为10~80 mg/(kg·d),2次/d;在使用过程中根据癫痫发作的表现和脑电图检查结果进一步判断是否提供更高的负荷或维持剂量;由于其治疗窗口宽,毒性作用小,无需进行血药浓度监测[25]。目前针对LEV的研究普遍存在样本量少的问题,LEV控制癫痫发作最佳剂量仍需更多大样本、高质量的随机对照试验来进一步提供有效数据。
综上所述,LEV作为一线抗癫痫药物对新生儿惊厥发作的控制优于PB,且没有神经毒性,药物不良反应更少;LEV治疗新生儿惊厥的最佳方案未确定,根据新生儿耐受情况可选择口服、静脉或序贯治疗,目前推荐负荷量10~20 mg/kg,以后10~80 mg/(kg·d),分2次维持,根据癫痫发作表现及脑电图结果适当调整剂量;小于28周超早产儿惊厥发作单用LEV治疗可能无效,需联合其他抗癫痫药物治疗。
