消化科住院患者院内交叉感染危险因素及管控方法探讨
2022-08-04杨雪萍
杨雪萍
(河南省偃师市人民医院 感染性疾病科,河南 洛阳 471900)
近年来,院内交叉感染已经成为全球严重的公共卫生问题,该问题不仅造成患者治疗成本的增加、医疗资源的浪费,严重时还可造成患者死亡。消化内科住院患者胃肠功能减弱、营养摄入差、病程较长、感染危险因素多,因此明确消化科住院患者院内交叉感染危险因素并采取积极的管控措施尤为重要。特别是老年患者,基本都伴随多种基础病,各器官功能退化而且身体免疫力较差,是院内交叉感染的患者要保护人群。在老年患者的治疗中要尤其注意预防院内交叉感染,一旦发生院内交叉感染就会对患者的身心健康及生命安全构成威胁,而且患者治疗中发生院内交叉感染也会延长住院时间,影响疾病的康复,给患者的心理造成严重的损坏,恶性循环不利于患者的预后。为探讨本院消化科住院患者院内交叉感染发生情况,提高医院管理水平,本研究收集偃师市人民医院消化科自2019年1月至2019年12月收治的2 350例住院患者临床资料,进行回顾性分析,具体报告如下。
1 资料与方法
1.1 临床资料
回顾性分析自2019年1月至2019年12月在偃师市人民医院消化科住院治疗的2 350例患者的临床资料,根据院内交叉感染与否将其分为感染组、未感染组。感染组(92例):男44例,女48例;年龄12~82岁,平均(73.25±3.82)岁;疾病类型:急慢性肠胃炎18例,胃、十二指肠溃疡14例,功能性消化不良13例,消化道出血11例,胆囊炎6例,消化道肿瘤30例。未感染组(2 258例):男1 123例,女1 135例;年龄12~70岁,平均(52.19±4.00)岁;疾病类型:急慢性肠胃炎662例,胃、十二指肠溃疡531例,功能性消化不良458例,消化道出血235例,胆囊炎200例,消化道肿瘤95例,其他消化道疾病77例。
纳入标准:(1)参考《医院感染诊断标准(试行)》对患者进行诊断,根据临床症状(临床症状表现为恶心、呕吐、皮肤苍白、头晕、流延和心动过缓)、细菌学检查、实验室检验等结果综合分析;(2)患者知晓本次研究并自愿参与;(3)住院时间>7 d;(4)临床资料完整。
排除标准:(1)住院前已经感染患者;(2)临床资料不完整;(3)中途转院或随访脱落患者。
1.2 方法
采用回顾性调查的方法,结合相关文献,由专人对所有患者的临床资料详细登记、统计并分类,主要包括性别、年龄、疾病类型、住院天数、是否合并糖尿病、消化系统手术、侵入性操作、有无激素治疗、抗生素使用情况、是否有消化道肿瘤等;自呼吸道、胃肠道、泌尿道、血液、手术切口、引流液和穿刺液等部位采集标本,对其血尿常规等生化指标进行检测。
1.3 观察指标
(1)患者性别、年龄、疾病类型、住院天数、用药情况等基本资料;(2)血常规检测:采集晨起(感染患者于出现症状或确诊后第2 d,无感染者于出院前1 d)空腹状态下肘静脉血2 mL,采用宝灵曼BM-830全自动血常规检测仪(生产公司:潍坊嘉松医疗器械有限公司)检测;尿常规检测:取清晨(感染患者于出现症状或确诊后第2 d,无感染者于出院前1 d)中段清洁尿10 mL,采用盛世东塘BT600自动尿液分析仪检测;hs-CRP≥10 mg/L:胶乳增强免疫比浊法检测,试剂盒由浙江世纪康大医疗科技有限公司提供,具体操作严格按照说明书操作。
1.4 统计学分析
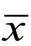
2 结 果
2.1 院内交叉感染发生情况
感染者92例,占3.91%,其中呼吸道感染51例(55.43%),泌尿系统感染16例(17.39%),消化系统感染9例(9.78%),皮肤黏膜感染9例(9.78%),血液感染5例(5.43%),其他部位2例(2.19%);无感染患者2 258例,占96.19%。
2.2 两组相关因素比较
感染组患者年龄>60岁、合并糖尿病、侵入性操作、抗生素使用时间>7 d、消化道肿瘤及hs-CRP≥10 mg/L者占据比率明显大于未感染组,差异有统计学意义(<0.05)。见表1。

表1 两组相关因素比较[n(%)]
2.3 院内交叉感染多元Logistic回归分析
多元Logistic回归分析结果显示,高龄、侵入性操作、联合使用抗生素>7 d、合并糖尿病、消化道肿瘤及hs-CRP≥10 mg/L为消化内科院内交叉感染的独立危险因素,差异有统计学意义(<0.05)。见表2。
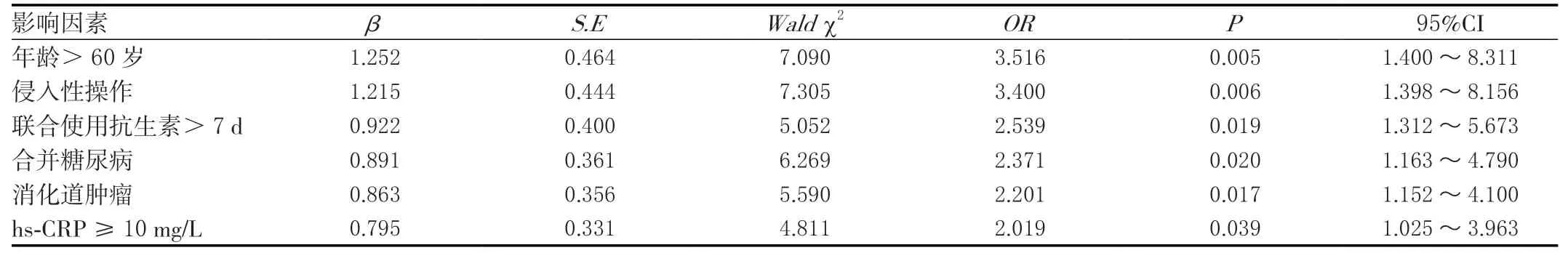
表2 院内交叉感染多元Logistic回归分析
3 讨 论
回顾2019年偃师市人民医院消化科住院患者临床资料,可发现患者院内交叉感染发生率为3.91%,远低于国内相关研究数据(6.5%~16.2%),该结果表明本科室在防控院内交叉感染方面效果较为理想。感染类型以呼吸道感染为主、其次为泌尿系统感染、消化系统感染。而回顾感染患者临床资料,可以发现年龄>60岁患者达到56例,且有侵入性操作者70例。究其原因,认为消化内科患者需要均接受各类侵入性检查有关,机体正常防御、屏障机制被破坏,长期卧床使得痰液坠积肺部难以排出,而老年人体质普遍较差,当消化系统出现疾病时,会产生营养供给问题,从而导致其机体抵抗力下降,若住院期间不严格执行无菌操作流程,亦会导致院内交叉感染的发生。
随着临床研究的不断深入,人们发现合并糖尿病的住院患者发生院内交叉感染的风险更高。本研究中,单因素、多因素分析均证实了这一观点,究其原因认为高糖状态下,更利于细菌生长繁殖。而白细胞吞噬功能下降,若发生酮症酸中毒等系列并发症,细胞吞噬功能、免疫功能则会进一步被抑制,免疫球蛋白、补体生成能力下降,发生感染的风险增加。根据单因素、多因素分析结果,抗生素使用时间>7 d、消化道肿瘤、hs-CRP≥10 mg/L等亦为院内交叉感染的危险因素。究其原因:当使用抗生素超过2种时,患者耐药菌株增加,而随着使用时间的延长,可能导致感染风险进一步增加。研究显示当机体处于感染、损伤状态时,hs-CRP水平在短时间内达到高峰,因此其高水平亦为院内交叉感染的危险因素;癌症、癌症治疗等均削弱了免疫系统,造成机体长期营养不良,更易发生感染。
根据研究,患者发生院内交叉感染的主要因素为>60岁、侵入性操作、合并糖尿病、抗生素使用时间>7 d、消化道肿瘤及hs-CRP≥10 mg/L。年龄越大的患者,机体防御能力就越差,发生院内交叉感染的几率也就越高,因此年龄增长与院内交叉感染率之间呈正相关。医疗技术的发展,气管插管、呼吸机治疗、胃管留置等侵入性操作技术的成熟,为患者治疗提供了坚实的基础,但侵入性操作也是导致院内交叉感染的主要因素。侵入性操作会打破患者机体的坦然防御屏障,给细菌感染提供了可乘之机。除了上述因素,例如住院时间、疾病部位、肾上腺皮质激素、抗生素不合理应用等都是导致院内交叉感染的患者要原因。根据相关文献调查,住院时间越长的患者发生院内交叉感染的几率就越高,因此住院时间也是威胁患者发生院内交叉感染的因素之一。分析患者的感染部位,肺部是最容易发生感染的脏器,我国院内交叉感染中以肺部感染居首。消化科住院患者长期卧床或采用呼吸机治疗,会导致呼吸道黏膜上皮细胞纤维排异功能降低,自行排痰困难,从而引发患者感染。抗生素作为临床预防感染的主要药物,但是不合理的应用也会形成耐药菌株,给患者的治疗带来影响。
医院作为传染源最集中的场所,不同的患者和家属聚集在医院中,人员流动都会带来各种各样的病原体,患者受到疾病的影响而免疫力下降,在复杂的环境容易发生交叉感染。在住院患者死亡原因中,院内交叉感染仍然为主要原因之一,而院内交叉感染的发生亦是引起医疗纠纷的常见诱因,因此科室要采取积极措施进行管控,有效降低院内交叉感染的发生。交叉感染是指患者与患者、患者与医护人员之前通过水、空气、医疗器械等发生的间接感染。预防和管理是解决院内检查感染的主要手段。环境、操作未严格按照无菌操作等都是导致交叉感染的主要原因:第一,医院消化科住院患者较多,病房的空间较小且人流往来频繁,且患者身体素质较差不宜长期开窗,因此空气流动性差,因此交叉感染发生率非常高。第二,医护人员操作前后未按照要求进行手消毒,同时也未能对使用的医疗器械进行消毒,不仅会威胁其他患者的人身安全,也对医护人员自身的安全构成威胁。第三,引流管护理不当是导致交叉感染的一大原因,若是引流袋放置的位置较高且留置时间较长,则容易滋生细菌发生感染。对于老年患者有时会需要采取吸痰操作,若是操作不当会将口腔微生物导入到气道中,而气道发生损伤就会感染细菌。留置导尿管是造成尿路感染的主要原因,也是导致交叉感染的罪魁。要避免交叉感染,就要对环境、医护人员的操作和各项护理操作进行管理:首先,科室应加强医护人员认知培训,使其重视院内交叉感染的后果及危险,医护领导带领全体医护人员共同就院内交叉感染的诱因及预防措施等详细探讨,提高专业技能,在日常医疗行为中严格遵循无菌操作,尤其是在侵入性操作中。已经感染的患者要进入隔离病房,告知患者院内交叉感染管理的内容,加强自我卫生管理和病房的卫生清洁。为患者实施健康宣教,指导患者做好物品的管理,划分感染区和未感染区,用过的物品要及时消毒。其次,医护人员的手是交叉感染的主要传播途径,勤洗手、做好手消毒则是切断感染的最有效办法。为患者实施侵入性操作的时候需要严格佩戴无菌手套,操作前后都要做好手消毒。对于高龄、基础营养差、抵抗力差、合并糖尿病等患者而言,在其住院期间,除了接受专科治疗外,可与营养科、内科沟通,为患者制定针对性的营养补充方案,提高其抵抗力及免疫力。对于肿瘤患者,医护人员需要特殊对待,在改善其营养的同时要注意呼吸系统、泌尿系统、消化系统等监测与保护,可合理预防性地采用抗生素治疗。再次,留置引流管患者要每天更换引流袋。患者吸痰要区分使用口腔和气道导管,使用后立刻丢弃。留置导尿管的患者需要无菌操作置入尿管,用户体验每天做好会阴部的消毒,及时清洁血迹或分泌物。每天多喝水,保持充足尿量。病房内定期消毒并定期监测消毒效果,对于高危患者,可采取病房隔离管理制度,严格限制陪护人数、探视人数,减少病房内出入量。最后,严格管控抗生素的使用,所有医护人员必须熟练掌握抗生素使用指征、联用指征、药学特性等,在开具抗生素时,必须综合病情、感染部位及细菌培养结果等合理使用,保证剂量、疗程的科学。
要预防院内交叉感染的发生,就要为消化科患者提供优质护理服务。第一,要制定规范的院内交叉感染预防护理内容,加强护理管理,完善各项规章制度。构建感染预防护理小组,严格落实院内交叉感染的管理对策和消毒管理制度。第二,加强对病房的管理。严格控制冰饭探视人员,定期进行病房的清洁和消毒,及时开窗通风,调节好室内的温度和湿度。在为患者进行护理前要先做好手消毒,佩戴好口罩和手套。第三,加强对消化科医护人员开展院内交叉感染的培训,让医护人员对院内交叉感染的知识、途径、预防措施、解决方法等有足够的认知,掌握正确的无菌护理操作手段,树立预防院内交叉感染的安全意识。医护人员必须严格按照无菌操作流程,重视每个细节的护理。第四,加强对患者的病情观察:体温、呼吸、血压、临床症状、生命体征等,若发生异常就要立刻机芯能够治疗。若患者为院内交叉感染的高温人群,就要合理使用抗生素,尽可能避免侵入性操作,对呼吸机等医疗器械也要做好及时的消毒。第五,心理护理。不仅要向患者及家属讲解疾病的治疗方法和注意事项,还要让患者认识到院内交叉感染的危险性,让患者对院内交叉感染有一定的预防意识,从而能够自觉地勤换衣物、做好随身物品的消毒,尽可能地切断院内交叉感染的传染途径。
综上所述,本院消化科住院患者院内交叉感染的控制效果较为理想,导致院内交叉感染的危险因素主要有高龄、侵入性操作、联合使用抗生素>7 d、合并糖尿病、消化道肿瘤、hs-CRP≥10 mg/L等,因此在日常医疗工作中,需要将年老体弱、合并基础病等高危患者作为重点监测、预防对象,严格按照无菌操作流程管理工作,减少院内交叉感染的发生。
