PCR检测高危HPV基因分型对宫颈癌及癌前病变的诊断价值分析
2022-07-29袁洋
袁洋
(南阳市第一人民医院 核医学科,河南 南阳 473004)
宫颈癌为临床常见宫颈疾病,对其进行早期诊断及治疗可有效延长患者生存期,探索合理有效的筛查方案也成为临床研究的重点[1]。液基薄层细胞检测技术(TCT)为宫颈疾病的主要检查手段,但其检查敏感度不足,容易漏诊[2]。有研究显示,高危人乳头状瘤病毒(HR-HPV)感染与宫颈癌发病息息相关[3],目前有30 多种HPV 感染可诱导宫颈癌前病变及宫颈癌。聚合酶链反应(PCR)检测 HR-HPV 基因分型(DNA)为HR-HPV 检测的主要手段,因此HR-HPV DNA PCR 检查也可辅助诊断宫颈癌[4]。目前临床对HR-HPV DNA PCR、TCT 诊断宫颈癌及癌前病变的价值尚无统一定论,本研究分别采用HR-HPV DNA PCR、TCT 对宫颈癌及癌前病变患者进行诊断,比较其临床价值,现报道如下。
1 资料与方法
1.1 一般资料
选取2019 年1 月至2021 年2 月南阳市第一人民医院妇科收治的82 例宫颈癌初次筛查患者作为研究对象。其中,年龄36~64 岁,平均(46.11±3.27)岁;孕次0~5 次,平均(2.31±0.53)次;产次0~4 次,平均(1.73±0.61)次。纳入标准:①接受宫颈癌初次筛查;②均有性接触史,且处于非经者;③无盆腔严重粘连;④既往无宫颈手术史;⑤无外阴道假丝酵母菌和阴道毛滴虫等病原体感染等。排除标准:①既往合并盆腔放疗史;②处于妊娠及哺乳期;③近期有阴道用药史;④合并子宫切除史;⑤合并恶性肿瘤;⑥合并有精神障碍等。本研究通过医院伦理委员会批准。
1.2 方法
1.2.1 HR-HPV DNA PCR 检测方法及诊断标准用棉球蘸取无菌生理盐水后擦去宫颈口外分泌物,再将用宫颈刷收集分泌物,采集子宫颈脱落细胞样本。采用PCR 仪经过HPV-脱氧核糖核酸提取、PCR 扩增(95℃预变性10 min,94℃变性10 s,58℃退火50 s,38℃延伸5 s,共45 个循环)、杂交、洗膜及显色后进行HR-HPV 检测,共检测16、18、31、33、35、39、45、51、52、56 及58亚型等11 种,根据蓝色斑点出现情况及出现位置对病毒DNA 进行定性分析。
1.2.2 TCT 检查方法及诊断标准 患者取截石位,窥阴器扩张阴道,无菌棉球去除宫颈口分泌物,通过子宫细胞刷(液基薄层细胞试剂盒中配置)置入宫颈管内约1 cm 处,轻轻绕宫颈周围顺时针方向刷5 周,从而收集宫颈口、颈管部位脱落的细胞样本,将收集到标本的毛刷放置到装有适量Thin Prep 保存液的无菌玻璃瓶中,摇匀液体后漂洗,密闭送检。保存液中的混匀细胞通过Auto Cyte 液基薄层制片机自动制片(直径约为2 cm),95%酒精固定;巴氏染色后用光学显微镜对薄层细胞涂片进行检查,需>5 000 个较为清晰的鳞状上皮细胞为制片满意,由有经验细胞学医师阅片诊断。采用TBS 分级[5]进行5 级分级:阴性为正常/良性;阳性为非典型鳞状上皮细胞(AS-CUS)及以上病变。①正常/良性;②无明确诊断意义的ASCUS;③低度鳞状上皮内病变(LSIL);④高度鳞状上皮内病变(HSIL);⑤鳞状细胞癌(SCC)。
1.2.3 病理检测 以阴道镜下宫颈组织病理学检查结果作为金标准,在电子阴道镜下对宫颈内可疑病灶进行定位,取出部分组织进行病理检查。若镜下未发现病灶,则在宫颈管口搔刮或进行多点取材后送检,病理结果均由2 名副主任以上职称的病理师在对患者病史未知的情况下进行诊断。
1.3 观察指标
①HR-HPV DNA PCR 诊断与病理诊断结果比较:统计HR-HPV DNA PCR 检查结果对癌前病变及宫颈癌的检出情况,并与病理诊断进行比较。②TCT 诊断与病理诊断比较:统计TCT 检查结果对癌前病变及宫颈癌的检出情况,并与病理诊断进行比较。③TCT、HR-HPV DNA PCR 与病理诊断比较:以病理检查结果为金标准,分析TCT、HR-HPV DNA PCR 检查诊断宫颈癌的敏感度、特异度、准确度。灵敏度=检测结果为阳性且确为阳性例数/确诊为阳性例数×100%,特异度=检测结果为阴性且确为阴性例数/确诊为阴性例数×100%,准确度=(检测结果为阳性且确为阳性例数+检测结果为阴性且确为阴性例数)/总例数×100%[6]。
1.4 统计学方法
数据分析采用SPSS 22.0 统计软件,计数资料以百分率(%)表示,比较用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 HR-HPV DNA PCR 诊断癌前病变及宫颈癌与病理诊断情况
HR-HPV DNA PCR 检测诊断癌前病变及宫颈癌与病理诊断的符合率为84.15%(69/82)。见表1。
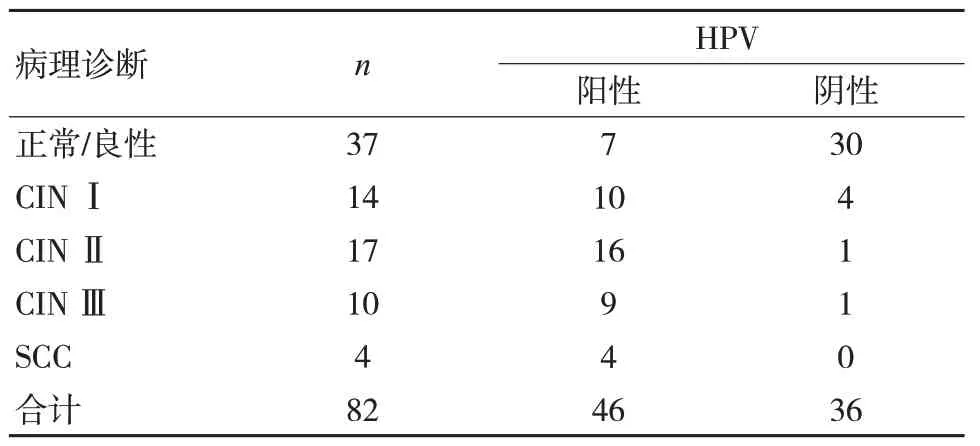
表1 HR-HPV DNA PCR 诊断癌前病变及宫颈癌与病理诊断情况(例)
2.2 TCT 诊断癌前病变及宫颈癌与病理诊断情况
TCT 诊断癌前病变及宫颈癌与病理诊断的符合率为76.83%(63/82)。见表2。
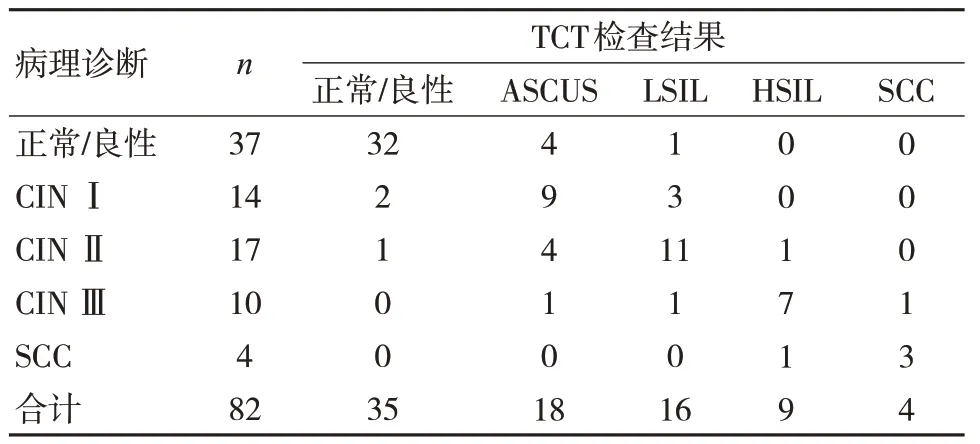
表2 TCT 诊断癌前病变及宫颈癌与病理诊断情况(例)
2.3 HR-HPV DNA PCR 与TCT 诊断价值比较
HR-HPV DNA PCR 诊断癌前病变及宫颈癌的灵敏度、特异度、准确度分别为86.67%、81.08%、84.15%,TCT 诊断HR-HPV DNA PCR 诊断癌前病变及宫颈癌的灵敏度、特异度、准确度分别为68.89%、86.49%、76.83%。HR-HPV DNA PCR 诊断癌前病变及宫颈癌的灵敏度高于TCT,差异有统计意义(P<0.05)。见表3、表4。

表3 HR-HPV DNA PCR、TCT 诊断癌前病变及宫颈癌结果比较(例)
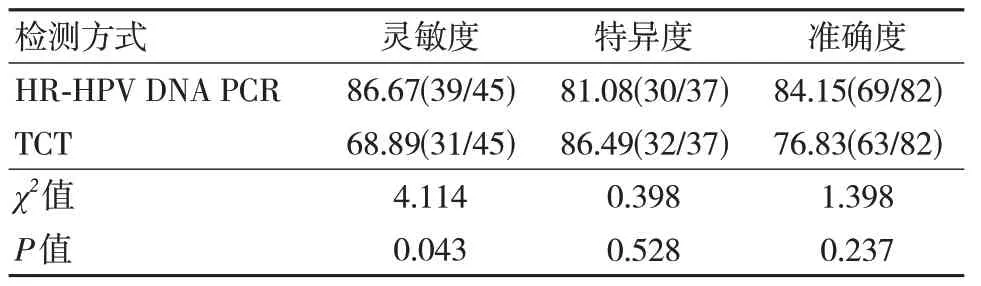
表4 HR-HPV DNA PCR、TCT 诊断价值比较(%)
3 讨论
近年来研究显示,我国宫颈癌发病率呈上升趋势且存在年轻化(20~30 岁女性群体中发病率上升)现象[7-8],约占女性恶性肿瘤总发生例数1/4,而我国宫颈癌病例约占全球1/3,目前宫颈癌5 年生存率平均为41%,且早期手术治疗治愈率高达80~90%。宫颈癌的发展过程是量变到质变的连续演变过程,其是一种可预防可治愈的疾病,临床诊断成为研究该病症的热点,本研究亦采用HRHPV DNA PCR、TCT 技术应用于宫颈癌及癌前病变筛查。
宫颈癌的癌前病变状态较长,其逐渐发展的过程也是临床检出及阻断的过程。TCT 是近年宫颈细胞学的新技术,可对细胞标本进行系统程序化处理,薄层涂片细胞成分齐全易于观察[9]。本研究结果显示,TCT 诊断癌前病变及宫颈癌与病理诊断的符合率为76.83%(63/82),说明TCT 诊断宫颈疾病有一定诊断价值,但仍存在错检、漏检的问题,分析其原因为TCT 受标本采集、阅片与染色技术的影响较大,容易出现错检、漏检,且其价格较为昂贵,限制了其临床应用。HR-HPV感染发生后,HR-HPV 病毒可通过将自身DNA 整合入宿主细胞中,抑制机体免疫杀伤;同时机体免疫炎症反应长期刺激可损伤宫颈组织,进而引起上皮细胞结构及功能改变,并释放多种蛋白阻断宿主细胞周期,最终导致宫颈细胞癌变[10]。本研究结果显示,HR-HPV DNA PCR 检测诊断癌前病变及宫颈癌与病理诊断的符合率为84.15%(69/82)。
本研究结果还显示,HR-HPV DNA PCR 诊断癌前病变及宫颈癌的灵敏度、特异度、准确度分别为86.67%、81.08%、84.15%,TCT 诊断HR-HPV DNA PCR 诊断癌前病变及宫颈癌的灵敏度、特异度、准确度分别为68.89%、86.49%、76.83%,HR-HPV DNA PCR 诊断癌前病变及宫颈癌的灵敏度高于TCT[11],比较有差异,提示HR-HPV DNA PCR 在宫颈癌及癌前病变筛查中诊断价值更高,与既往研究一致。分析其原因:①各种流行病学分析及生物信息学研究表明,HR-HPV 感染与宫颈疾病的发生密切相关,不同疾病进展的宫颈癌及癌前病变患者HR-HPV 表达情况存在差异,HR-HPV DNA PCR 可通过检测HR-HPV DNA 表达情况,分析HR-HPV 病毒侵及宫颈细胞的程度为宫颈癌及癌前病变诊断提供依据[12];②检测结果的准确性受覆盖样本情况、阅片重复性影响,相较TCT,HR-HPV DNA PCR 检测覆盖率更高,重复性也更好,从而能够得到客观的结果,避免模糊判断带来的灵敏度降低。值得注意的是,本研究样本量较小,且为单中心研究,HR-HPV DNA PCR、TCT 在宫颈癌及癌前病变筛查中应用价值,仍有待进一步大样本量、多中心研究予以验证。
综上所述,HR-HPV DNA PCR、TCT 在宫颈癌及癌前病变筛查中有良好的应用价值,HR-HPV DNA PCR 的诊断价值更高,值得临床进一步的研究与应用。
