肩关节镜手术过程中患者低体温发生的影响因素
2022-07-18姜耘宙张忠良黄志坚叶键
姜耘宙 张忠良 黄志坚 叶键
随着微创理念在外科领域的普及和关节镜器械的发展,肩关节镜技术已逐步成为肩部疾病的首选治疗方式。肩关节镜技术的操作视野清晰,能够明显减轻三角肌等关节外重要结构的损伤,同期能处理多种并发损伤,符合现代快速康复理念[1-2]。但关节镜技术需要大量0.9%NaCl溶液灌洗,同时手术低温环境导致的热量丢失和麻醉诱导的体内热能重新分布都可导致术中低体温的出现,而严重的低体温会导致术后感染率增加、麻醉复苏延迟、药物代谢受损、术后寒战等一系列并发症[3-6]。已有文献报道,髋膝关节置换术、髋部骨折手术等均出现术中低体温的情况[3,7],但有关肩关节镜手术中低体温情况及相关影响因素的研究报道仍较少。笔者通过回顾性分析138例肩关节镜手术患者术中低体温的发生率,探讨术中低体温发生的影响因素。
1 资料与方法
1.1 临床资料 选择2017年6月至2020年6月在金华中医院行肩关节镜治疗的患者138例。(1)纳入标准:年龄40~75岁;术前肩关节MRI检查明确存在肩关节疾病,需行肩关节镜下手术治疗;临床资料完整。(2)排除标准:伴有严重心、脑、肺、肾等脏器疾病;有甲状腺功能亢进、甲状腺功能减退、肾上腺功能亢进、肾上腺功能减退等代谢性疾病;伴有严重免疫缺陷疾病;术前基础体温>37.2 ℃或<36.0 ℃。所有患者进行手术时的手术室温度均控制在22 ℃~23 ℃,术前准备使用棉被覆盖,全身麻醉完成后患者取侧卧位,碘伏消毒,采用防水一次性肩关节镜手术专用包铺巾,以防止术中灌洗液渗漏,术中灌洗液及静脉输注液体的温度与室温一致。
1.2 体温测量 术中低体温定义为,患者在手术过程中出现核心体温低于36.0 ℃[8]。麻醉前以测量的鼓膜温度作为核心体温,全麻后使用鼻咽部温度探头监测鼻咽部温度作为核心体温,温度计精度高达0.1 ℃。常规体温测量时间点:(1)进入手术室时;(2)麻醉前;(3)麻醉诱导后;(4)手术开始后每隔约0.5 h;(5)手术结束时。以患者进入手术室时麻醉前的平均体温作为术前基础体温。
1.3 术中低体温影响因素记录 由经过培训的护理团队查找电子病历系统及围手术期麻醉护理记录,收集患者的年龄、性别、BMI、吸烟史、饮酒史、基础疾病史(高血压、冠心病、糖尿病、慢性阻塞性肺病、慢性肾功能不全),以及术前基础体温、术前基础血压、术前基础心率、术前血红蛋白、术前白蛋白、ASA分级等基线资料,收集手术室温度、手术前准备时间、输液量、灌洗量、手术时间、手术方式等术中资料。
1.4 统计学方法 采用SPSS 22.0统计软件。计量资料符合正态分布以(±s)表示,采用t检验;计数资料以[n(%)] 表示,采用χ2检验;以P<0.05为差异有统计学意义。对有意义的资料进行赋值,将P<0.05的影响因素纳入Logistic回归分析,进一步明确影响术中低体温发生的独立影响因素,结果以校正后的优势比(OR值)和95%置信区间(CI值)表示。
2 结果
2.1 术中低体温情况及分组 通过收集分析138例行肩关节镜手术患者的术中资料,发现共有89例(64.5%)出现术中低体温,作为低体温组,其中58例(42.03%)患者至少在两个时间点以上出现低体温;而未出现术中低体温的患者有49例,作为非低体温组。
2.2 术中发生低体温的影响因素 两组患者的年龄、BMI、术前白蛋白、术前基础体温、术前基础血压、手术前准备时间、灌洗量、手术时间、ASA分级比较,差异有统计学意义(P<0.05)。见表1-2。
表1 两组患者筛选出的影响因素比较(±s)
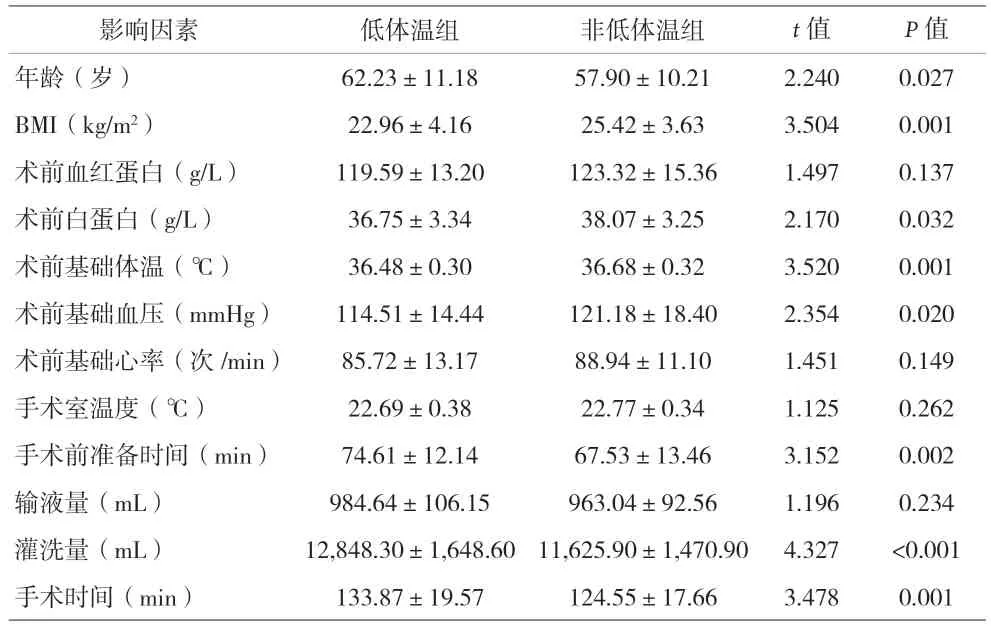
表1 两组患者筛选出的影响因素比较(±s)
影响因. 低体温. 非低体温. t. P值年龄(岁. 62.23±11.18 57.90±10.21 2.240 0.027 BMI(kg/m2. 22.96±4.16 25.42±3.63 3.504 0.001术前血红蛋白(g/L. 119.59±13.20 123.32±15.36 1.497 0.137术前白蛋白(g/L. 36.75±3.34 38.07±3.25 2.170 0.032术前基础体温(℃. 36.48±0.30 36.68±0.32 3.520 0.001术前基础血压(mmHg. 114.51±14.44 121.18±18.40 2.354 0.020术前基础心率(次/min. 85.72±13.17 88.94±11.10 1.451 0.149手术室温度(℃. 22.69±0.38 22.77±0.34 1.125 0.262手术前准备时间(min. 74.61±12.14 67.53±13.46 3.152 0.002输液量(mL. 984.64±106.15 963.04±92.56 1.196 0.234灌洗量(mL. 12,848.30±1,648.60 11,625.90±1,470.90 4.327 <0.001手术时间(min. 133.87±19.57 124.55±17.66 3.478 0.001
2.3 肩关节镜手术过程中患者发生低体温的影响因素Logistic回归分析 将上述P<0.05的影响因素纳入Logistic回归分析,结果显示BMI、术前基础体温、手术前准备时间、灌洗量、手术时间是术中低体温发生的独立影响因素(P均<0.05)。见表3。
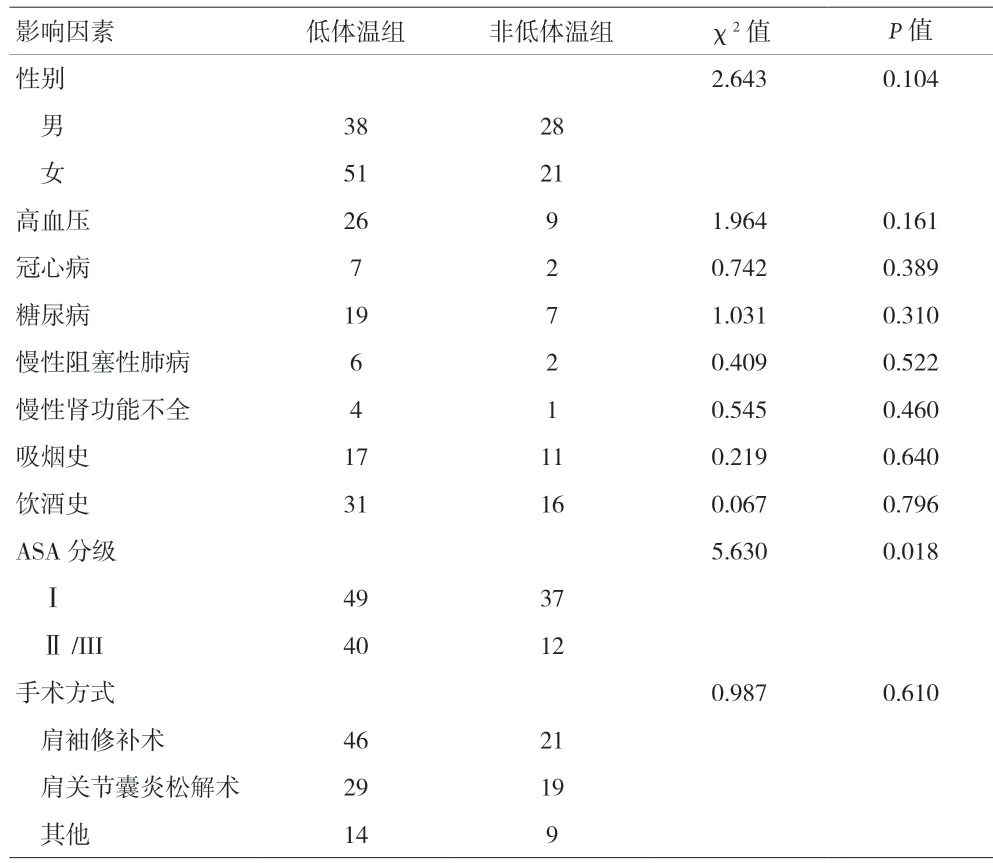
表2 两组患者筛选出的影响因素比较(n)
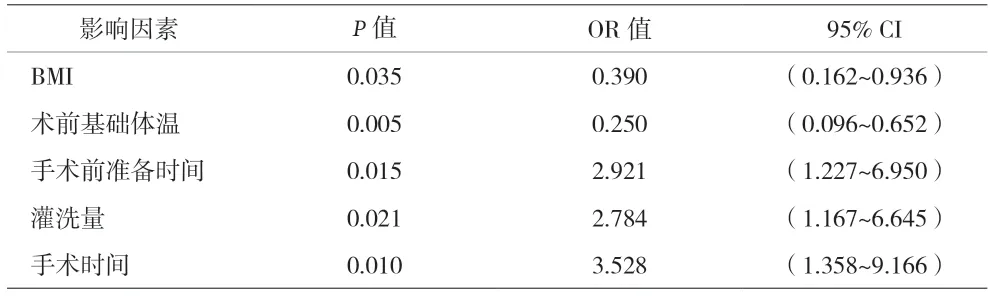
表3 肩关节镜手术术中低体温影响因素的Logistic回归分析
3 讨论
本组138例行肩关节镜治疗患者术中出现低体温的发生率为64.5%,与其它外科手术报道的结果相比较高。单因素分析结果显示,低体温组与非低体温组患者的年龄、术前白蛋白水平、术前基础血压、ASA分级比较,差异有统计学意义(P<0.05)。然而多因素Logistic回归分析发现,上述影响因素并不是发生术中低体温的独立影响因素,而患者的BMI、术前基础体温、手术前准备时间、灌洗量、手术时间是术中低体温发生的独立影响因素。
FRISCH等[7]在髋部骨折内固定术的研究中发现,年龄的增长与患者术中体温过低显著相关,但此研究纳入的髋部骨折患者均为高龄,伴随有基础疾病增多、基础代谢率下降、营养状态低下等情况,可能导致年龄越大的患者群体术中低体温发生率越高。本组样本病例的年龄为40~75岁,而且接受肩关节镜手术治疗的患者多具有较高的运动功能要求,身体基础状态相对较好,因此可能降低了年龄、白蛋白、ASA分级对术中体温的影响。熊璨等[8]研究发现术前血压较低更易导致低体温,本研究结果亦显示低体温组患者的术前收缩压低于非低体温组,但术前血压较低并不是肩关节镜术中低体温产生的独立影响因素。在其他非微创手术中,术前血压较低的患者麻醉后血压波动容易产生术中低血压,而关节镜术中为保证视野清晰和减少出血,常采用限制性降血压措施,将血压严格维持在90~100 mmHg,因此可能降低了术前血压对术中血压及术中体温的影响。
低BMI是术中低体温发生的重要危险因素已得到众多研究的证实,本研究结果也证实较低BMI的患者群体更容易发生术中低体温,可能与高BMI患者的体脂率较高有关,脂肪的低热传导性可减少体温的丢失,同时高体脂率患者体内存在的较高水平瘦素能刺激交感神经提高代谢产热。另外,BMI较低的患者在全身麻醉后可能会进一步损害机体体温调节功能,由于生理耐受性较低,会进一步影响术中体温。因此,对于低BMI的患者更应注意加强保暖措施,如棉被覆盖、提高手术室温度等。
在肩关节镜手术中,常需大量灌洗液来冲洗关节腔,在冲洗过程中不但会带走机体热量,灌洗液作为一种物理冷刺激物还会引起机体核心温度下降。另外,手术中78%的患者会发生明显的灌洗液吸收现象,因此肩关节镜手术患者术中低体温现象尤为突出[9]。PARODI等[10]研究报道,接受髋关节镜检查的患者其低体温发生率与术中灌洗液温度存在显著相关性,不过未对术中灌洗液的使用总量进行比较分析。本研究肩关节镜手术患者使用的灌洗液温度与室温一致,单因素分析显示灌洗液总量是发生术中低体温的独立影响因素,灌洗液总量越大则术中低体温发生率越高。Logistic回归分析显示,手术时间也是术中低体温发生的独立影响因素,手术时间越长则肢体暴露在低温环境的时间越长,术中多次体温测量点出现低体温的可能性越大。而TANMAY等[11]研究指出,手术时间与术中低体温的发生并无关联,可能与其体温监测点较少有关,仅在麻醉诱导后、手术结束时进行测量体温。因此,在保证手术质量的前提下,尽量缩短手术时间,进而减少术中灌洗液总量及肢体暴露时间。
既往研究报道,患者在进入手术室后至麻醉诱导前的这段时间体温会明显下降,而且术中体温正常患者的术前准备时间短于体温过低的患者,并提出应在术前制定体温干预策略[12-13]。研究显示,从核心到外围的热量再分配是温度损失的主要原因,占麻醉第1小时核心温度下降的81%[14],因此应尽量缩短进入手术室至麻醉诱导前的准备时间,并在这段时间内对患者外围肢体进行充分预热,以减少体热从核心到外围的重新分布,并在手术过程中产生更高的核心体温,增加组织水平的血流量和氧张力。
综上所述,较低的BMI及术前基础体温、较长的手术前准备时间及手术时间、大量的灌洗量均能增加术中低体温的发生率。针对上述影响因素,骨科医师应联合麻醉医师、护理人员在围术期给予患者更多关注,优化术中低体温预防策略。该研究为一项单中心回顾性研究,由于样本量偏小,研究结果尚需进一步前瞻性研究验证,而且术后体温过低患者出院后并获得完整随访,无法评估由低体温引起的并发症情况。
