非职业性一氧化碳中毒患者迟发性脑病的相关因素
2022-07-08姚振滨张鸿雁李桂花石河子大学医学院第一附属医院新疆石河子832000
王 玲,吐 亚,姚振滨,黄 忠,陈 鑫,张鸿雁,李桂花 (石河子大学医学院第一附属医院,新疆石河子 832000)
急性一氧化碳中毒(ACOP)俗称煤气中毒,是常见的内科急症,其病死率在急性中毒中居首位,危害性较大[1]。非职业性一氧化碳中毒通常是指日常生活中发生的 CO 中毒事件,常见原因有炭火饮食、炭火取暖、煤气使用不当等[2]。ACOP患者可在最初的临床症状缓解后,即经过 2~60 d的假愈期后再次出现以痴呆、运动障碍为主的神经功能损伤症候群,称为急性一氧化碳中毒迟发性脑病(DEACMP)[3]。有流行病学统计我国 DEACMP发病率为3%~70%[4-5]。DEACMP的发病机制尚不明确,无特殊治疗方法,一旦发病,治疗疗程长,预后差,致残率及病死率均较高。若要改善 DEACMP 患者的预后,找到可能影响患者预后的相关因素,并实施合理干预尤为关键。本研究旨在观察 DEACMP 患者临床特征,并分析患者预后相关影响因素,以对DEACMP的早期预防提供参考。
1 资料与方法
1.1一般资料:选择2017年1月~2021年1月我院收治的非职业性ACOP患者263例,其中男140例,女123例;年龄18~88岁,平均(51.58±14.21)岁。纳入标准:①均符合《一氧化碳中毒临床治疗指南(二)》中 ACOP 的相关诊断标准者[6];②根据《中华内科学》可对ACOP的程度进行分级[7];③若出现迟发性脑病的患者应均符合《一氧化碳中毒临床治疗指南(二)》拟定的临床诊断标准[8];④在中毒后24 h内就诊,并接受高压氧等常规治疗。排除标准:①既往有严重的颅脑神经系统病变如颅内肿瘤、颅外伤、脑膜炎等;②有精神疾病史;③有严重的感染性疾病、传染性疾病、免疫系统疾病、合并恶性肿瘤患者;④ACOP前患有肺部感染或处于慢性阻塞性肺病、气管炎、哮喘发作期;中毒前有病毒性心肌炎、心肌梗死等伴有心肌损伤疾病者;⑤治疗期内死亡、出现持续性神经精神系统损害者;⑥职业性中毒患者;⑦年龄<18岁者;⑧中毒时间或昏迷时间无法明确,临床或随访资料不完整者。本次研究经过本院医学伦理委员会同意,且患者或家属知情同意并签署知情同意书。
1.2方法:从入院开始收集两组患者的一般资料如年龄、性别、职业特点(体力/脑力)、患者来源(本地/移居)、文化程度(初中及以下/其他)、中毒类型(单发/多发)、中毒原因(煤炉取暖/其他)、入院格拉斯哥昏迷量表(GCS)、ACOP程度;询问并记录两组患者的既往病史如高血压、糖尿病、冠心病、脑血管疾病、饮酒史、吸烟指数等;记录中毒至完善高压氧之间的时间、颅脑CT/MRI影像学结果、昏迷时间、中毒及其他并发症如肺部感染、心肌损伤、横纹肌溶解、应激性消化道出血发生情况;随访患者清醒至90 d内迟发性脑病的发生情况及假愈期时间。并将信息填至一氧化碳中毒信息登记表。
1.3ACOP中毒程度分级标准如下:若患者ACOP的时间较短,碳氧血红蛋白(HbCO)水平为10%~20%,患者表现以四肢无力、呕吐、恶心、心悸为主,仅少数患者出现暂时性昏厥为轻度;若患者 CO 中毒的时间较长,碳氧血红蛋白水平为30%~40%,部分患者出现虚脱、昏迷,经及时抢救后患者逐渐清醒,后遗症较少为中度;若患者 CO 中毒的时间较长,碳氧血红蛋白水平超过50%,患者出现呼吸急促、血压降低、深度昏迷等严重表现,并遗留后遗症为重度。补充说明:不同程度的意识障碍及临床表现是临床诊断和分级的重要依据,若HbCO检测不及时,不宜作为诊断分级的依据。
1.4头CT/MRI ACOP样改变:主要表现为双侧苍白球、额叶、顶叶、枕叶大脑半球白质弥漫性异常信号改变,侧脑室扩大,脑沟变宽。
1.5中毒至完善高压氧时间:患者从有中毒症状至就诊医院首次完善高压氧治疗之间的时间。
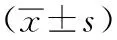
2 结果
2.1迟发性脑病组与未发生迟发性脑病组临床资料比较:两组的性别、职业特点、患者来源、文化程度、中毒类型、中毒原因、饮酒史、高血压病史、糖尿病史比较,差异无统计学意义(P>0.05)。观察组的年龄、冠心病史、脑血管病史、吸烟指数、昏迷时间、中毒程度、并发心肌损伤、肺部感染、横纹肌溶解、应激性消化道出血、头颅CT/MRI异常、中毒至完善高压氧时间均明显大于对照组,差异有统计学意义(P<0.05)。观察组入院GCS明显小于对照组,差异有统计学意义(P<0.05)。见表1。
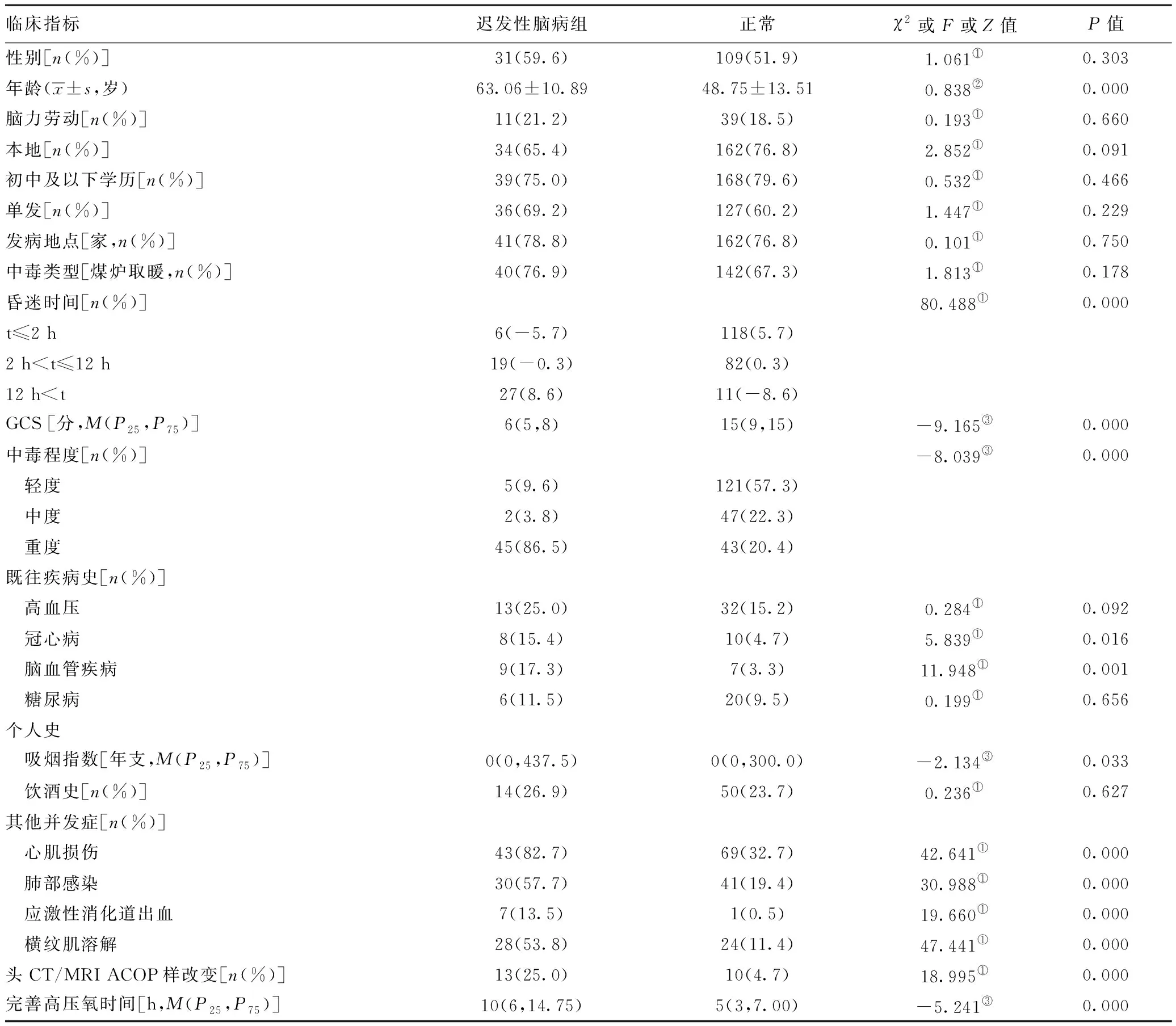
表1 迟发性脑病组与正常组临床资料比较
2.2ACOP患者高压氧治疗后3个月内发生迟发性脑病的单因素与多因素COX回归分析:以ACOP患者高压氧治疗后3个月内是否发生迟发性脑病为因变量,对两组进行单因素COX回归分析,结果提示年龄、冠心病史、脑血管病史、吸烟指数、昏迷时间、中毒程度、并发心肌损伤、肺部感染、横纹肌溶解、应激性消化道出血、头颅CT/MRI异常、中毒至完善高压氧时间、入院GCS是发生迟发性脑病的危险因素。再进行多因素COX回归分析提示年龄、入院GCS、中毒至完善高压氧时间、昏迷时间>12 h是ACOP患者发生迟发性脑病的独立危险因素。见表2~3。
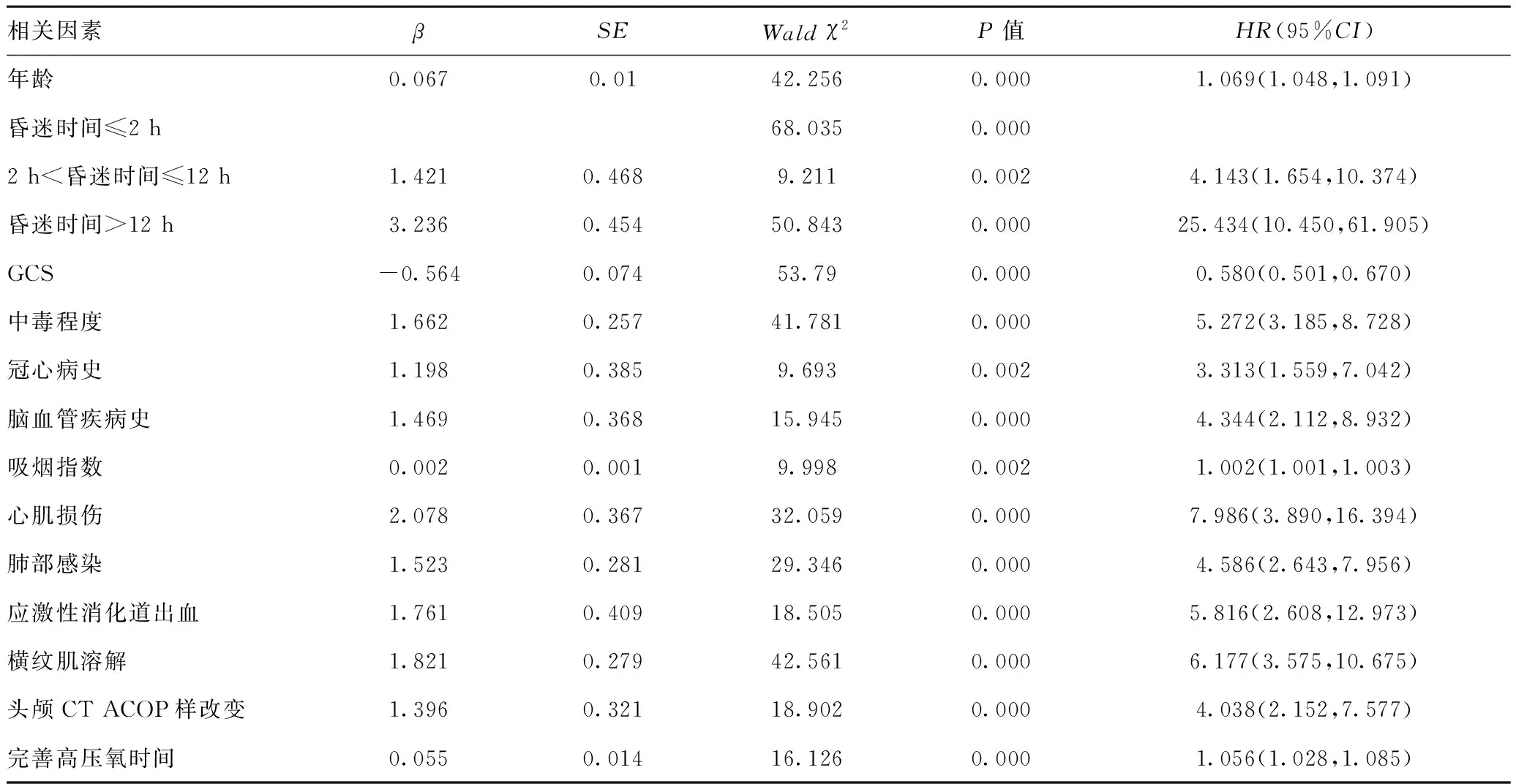
表2 两组患者发生迟发性脑病的单因素COX回归分析
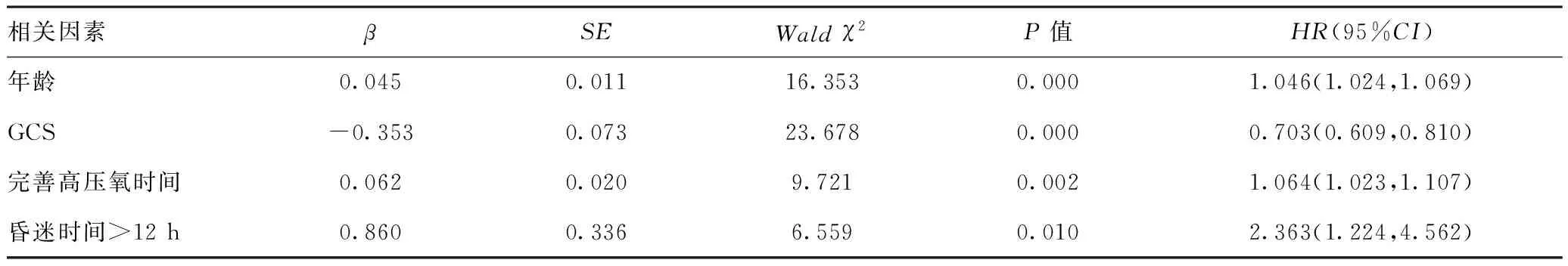
表3 两组患者发生迟发性脑病的多因素COX回归分析
2.3假愈期:迟发性脑病患者假愈期2~45 d,平均14.75 d。若以急性一氧化碳中毒治疗好转出院,无中毒相关临床症状及神经系统定位体征为观察起点,并定义终点事件为迟发性脑病发生,采用生存分析方法估计假愈期的长短。见图1。
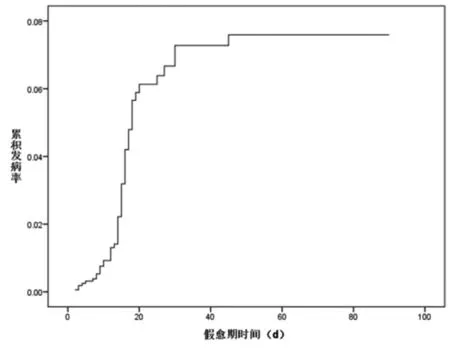
图1 DEACMP 累计发病率的生存分析
2.4不同年龄、GCS及中毒至完善高压氧时间的ACOP患者3个月内发生DEACMP的ROC曲线:年龄预测ACOP患者3个月内发生DEACMP的曲线下面积为0.792[95%CI(0.731,0.854),P<0.000],灵敏度为0.865,特异度为0.583,约登指数为0.448,最佳截断值为51.5岁。入院GCS预测ACOP患者3个月内发生DEACMP的曲线下面积为0.888[95%CI(0.827,0.949),P<0.000],灵敏度为0.763,特异度为0.885,约登指数为0.648,最佳截断值为7.5分。完善高压氧时间预测ACOP患者3个月内发生DEACMP的曲线下面积为0.734[95%CI(0.661,0.806),P<0.000],灵敏度为0.615,特异度为0.773,约登指数为0.388,最佳截断值为7.5 h。年龄+GCS、年龄+完善高压氧时间、GCS+完善高压氧时间、年龄+GCS+完善高压氧时间预测DEACMP 的AUC(95%CI)分别为0.916(0.865,0.967)、0.832(0.775,0.890)、0.909(0.859,0.958)、0.921(0.875,0.968)。年龄+GCS+完善高压氧时间联合对非职业性ACOP患者高压氧治疗后发生DEACMP的预测效能优于年龄、GCS、完善高压氧时间、年龄+GCS、年龄+完善高压氧时间、GCS+完善高压氧时间组。见表4、图2。
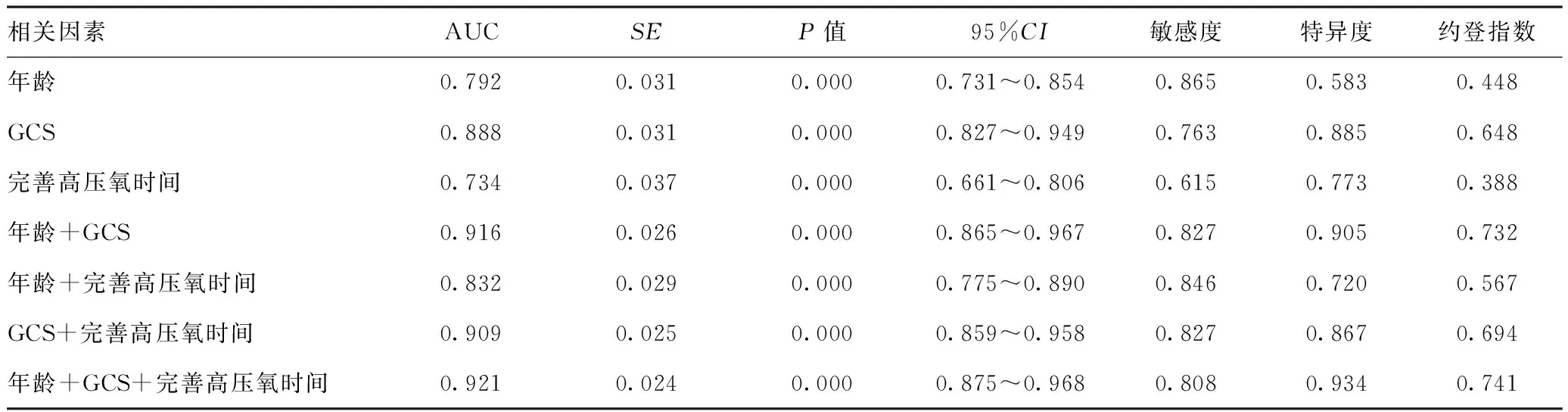
表4 年龄、GCS、完善高压氧时间对DEACMP的预测效能分析

图2 年龄、GCS、完善高压氧时间及各指标相联合预测ACOP患者发生DEACMP的ROC曲线
3 讨论
ACOP机制为CO经呼吸道进入血液,后立即与血红蛋白结合形成 COHb,因为血红蛋白与 CO 的亲和力比与氧亲和力高250~300倍,故COHb一旦形成就不易解离,导致血红蛋白失去携氧能力而引起组织缺氧,进而导致多器官损害,预后不良。而脑是代谢旺盛的器官,ACOP 时最易遭受损害。ACOP患者经过抢救治疗可度过2~60 d的假愈期后再次出现神经系统一系列功能缺损为DEACMP,我国DEACMP发病率为3%~70%[4-5]。本研究发现,DEACMP 的发病率为19.77%,假愈期时间2~45 d。关于 DEACMP 的发病机制目前尚不清楚,目前普遍认为包括: ①血管壁细胞变性和血管运动神经麻痹而发生血管扩张、淤血、血管破裂及闭塞性动脉内膜炎,致使脑细胞坏死、软化和退行性变;②少突胶质细胞受缺氧损害而出现广泛的脱髓鞘改变;③免疫功能紊乱和多巴胺、5-羟色胺、乙酰胆碱等神经递质代谢异常以及自由基引发脂质过氧化作用参与本病的发生和过程。一旦发病,治疗疗程长,预后差,致残率及病死率均较高。故识别其危险因素及预测因子非常必要,有助于对高危患者进行优先治疗。
本研究发现,年龄是ACOP患者发生迟发性脑病的独立危险因素,年龄的受试者操作特征曲线下面积为 0.792,年龄=51.5岁可作为DNS发生的最佳截断值。Lin等[9]研究表明,高龄的 ACOP 患者具有较高的迟发性脑病风险(OR=1.04;95%CI:1.02~1.07)。老年是 ACOP 患者长期神经功能不良的独立因素(OR=1.1;95%CI:1.01~1.13)[10]。一项前瞻性研究报道通过观察 100例ACOP患者发现高龄与严重的DEACMP有关[11]。中老年人普遍存在血管壁增厚、变硬、弹性减低、管腔变小,血液黏滞度增高,血浆纤维蛋白原含量增加,从而易致红细胞淤积,血液流速减慢,引起相关部位供血量降低,造成缺血缺氧,因此ACOP时极易发生DEACMP。另外中老年人应激能力减弱,能量储备不足,自身抗体代谢减弱,一旦发生 CO 中毒,发生大脑白质脱髓鞘等风险明显高于年轻人[12]。Zou等[13]研究发现,意识丧失可预测 ACOP 患者DEACMP的发生。Casillas等研究[12]表明,GCS与 ACOP 患者不良长期神经预后的风险呈负相关(OR=0.7;95%CI:0.6~0.9)。本研究也发现昏迷时间>12 h、入院时GCS是发生DEACMP的独立危险因素。入院时GCS的 ROC 曲线下面积为0.888,最佳截断值为7.5分。因此对入院时 GCS评分低、昏迷时间较长的患者要给予绿色通道,及时加强治疗。
高压氧治疗ACOP的疗效是肯定的,积极进行早期高压氧治疗能在一定程度上减少 DEACMP 的发生率。中华医学会撰写的一氧化碳中毒治疗指南[15]也建议对于急性一氧化碳中毒患者应积极行高压氧治疗。我国大多研究学者也推荐高压氧治疗ACOP。高压氧可快速纠正机体缺氧状态,同时增加机体内血氧含量,提升血氧分压,增加血浆中溶解氧含量,使机体迅速恢复至正常状态,高压氧可促进CO排出,改善微循环,同时提升血氧弥散能力,加大氧的有效弥散半径,提升组织内含氧量与储氧量,促进侧支循环的建立与组织再生能力恢复,预防脑水肿,高压氧对脑血管有促进收缩作用,可降低血管通透性,有效降低脑水肿的发生率[16]。相关动物研究[17]也发现,HBO 通过调控大鼠海马神经元凋亡相关蛋白,能减少脑组织相关损伤,从而改善大鼠的学习记忆能力。本研究对ACOP患者中毒至完善高压氧时间窗进行研究,发现尽早行高压氧治疗可以有效预防迟发性脑病的发生。完善高压氧时间ROC曲线下面积为0.734,最佳截断值为7.5 h。
本研究共纳入ACOP患者263例,通过多因素COX回归分析发现ACOP患者昏迷时间>12 h、年龄、入院GCS、中毒至完善高压氧治疗时间可作为迟发性脑病发生的独立危险因素。并且首次证明将年龄、入院时GCS、中毒至完善高压氧时间联合分析ACOP患者经高压氧等常规治疗后发生DEACMP的预测价值优于年龄、GCS、完善高压氧时间、年龄+GCS、年龄+完善高压氧时间、GCS+完善高压氧时间组。
综上所述,年龄、入院时GCS、中毒至完善高压氧时间联合可以更早识别非职业性ACOP患者经高压氧等常规治疗后可能发生迟发性脑病的高危患者,对其入院时的病情及风险评估、尽早进行有效干预提供了更好的参考价值。但本研究为单中心预后研究,后期还需要多中心、大规模的前瞻性研究进一步深入探讨,为指导临床提供更加充分的理论依据。
