造口治疗师主导的多学科协作模式在慢性伤口中的应用
2022-06-30韩妹,陈演
韩 妹,陈 演
(1.文昌市人民医院护理部;2.文昌市人民医院运动医学科,海南文昌 571321)
慢性伤口多因伤口感染、异物残留等因素诱发,伤口愈合时间超过两周[1]。常见的慢性伤口有压力性损伤、糖尿病足、下肢动静脉溃疡、术后感染迁延不愈伤口等。国内每年由糖尿病所致的慢性伤口患者超4 000 万例,每年总医疗支出超过10亿[2]。慢性伤口若未得到有效治疗,可能导致严重感染,甚至加重原发慢性病的恶化[3-4]。慢性伤口的治疗具有难度大、病程长、医疗成本高的特点,给社会和家庭造成沉重负担。多学科协作(MDT)是将2个以上相关学科组成固定工作团队,通过多学科间相互协作,发挥各自优势,为患者提供综合治疗方案,以提高医疗服务质量。MDT模式将患者作为诊疗核心,以学科专家组为依托,有助于实现患者规范化、个体化诊疗[5]。造口治疗师是指接受专业培训,并从事造口护理、伤口护理、失禁护理的临床专科护士,有全面的专业知识及伤口护理经验。本研究旨在探讨造口治疗师主导的MDT用于治疗慢性伤口的临床效果,为优化慢性伤口治疗提供依据,现报道如下。
1 资料与方法
1.1 一般资料 选取2021年10月至2022年2月文昌市人民医院收治的24例慢性伤口患者作为观察组,另选取2020年6月至12月文昌市人民医院收治的32例慢性伤口患者作为对照组进行回顾性分析。观察组患者中男性14例,女性10例;年龄27~94岁,平均年龄(65.84±10.39)岁;伤 口 面 积10~43 cm2,平 均伤口面 积(30.45±10.97)cm2;伤口深度0.2~1.0 cm,平均伤口深度(0.52±0.23)cm;伤口类型:手术切口6例,压力性损伤8例,皮肤感染伤口7例,痛风石伤口2例,烫伤1例。对照组患者中男性18例,女性14例;年龄29~90岁,平均年龄(64.33±11.05)岁;伤口面积12~45 cm2,平均伤口面积(31.05±11.62)cm2;伤口深度0.3~1.2 cm,平均伤口深度(0.54±0.21)cm;伤口类型:手术切口7例,压力性损伤12例,皮肤感染伤口7例,痛风石伤口4例,烫伤2例。两组患者性别、年龄、伤口类型、伤口面积和深度等一般资料比较,差异均无统计学意义(均P>0.05),组间具有可比性。本研究经文昌市人民医院医学伦理委员会批准,患者及其家属均知悉研究内容并签署知情同意书。诊断标准:参照《慢性伤口诊疗指导意见(2011版)》[6]中慢性伤口的诊断标准,至少1处慢性伤口,经正规治疗未愈超过2周。纳入标准:①年龄≥18岁;②意识清楚,能正常沟通交流。排除标准:①肝肾功能衰竭或有严重心肺基础疾病者;②肿瘤伤口患者;③合并有血管闭塞、骨髓炎、血小板减少性紫癜、血友病、再生障碍性贫血者;④精神意识障碍者;⑤使用抗凝药物或者免疫抑制剂者;⑥病历资料不全者。
1.2 治疗方法 观察组:MDT构建。MDT包括造口治疗师1名、骨科医生1名、内分泌科医生1名、临床营养师1名、临床药师1名、疼痛科医师1名。要求MDT成员学历大专以上,并经过统一培训。成员职责。造口治疗师职责:评估患者全身症状和创面处理,依据患者病情提出初步诊疗方案,并根据病情邀请相关专科医生参与会诊,对各科会诊意见进行整理,完善综合治疗方案。骨科医生职责:处理创面扩创。临床营养师职责:对患者营养状况进行评估,根据营养摄入公式计算营养摄入量,按蛋白质15%+脂肪30%+糖类55%比例提出营养补给方案。内分泌科医生职责:对患者免疫系统状态进行评估,根据患者合并症情况推荐治疗药物。临床药师职责:指导药物的使用,依据药敏试验结果指导患者进行敏感抗生素的使用。疼痛科医师职责:对患者进行疼痛的评估和处理,并根据疼痛程度给予对症处理,指导患者个体化用药。实施方法:造口治疗师在评估患者伤口难度及护理需求后,建立个性化信息档案库,记录换药信息。对于复杂慢性伤口或伤口性质不明的患者,造口治疗师还应组织多学科会诊讨论,整理并记录会诊结果,在各学科医生充分讨论后,提出详细专科治疗方案及伤口护理方案。造口治疗师每周对患者伤口及全身情况进行1~2次评估,反馈意见、及时调整诊疗方案。对照组:实施常规伤口处理,由造口治疗师进行伤口评估及处理,对于疑难伤口或基础疾病较复杂患者,由主管医生与相关专科医生会诊,或直接转诊。两组患者均接受4周管理。
1.3 观察指标 ①比较两组患者出院时的疗效。痊愈:创面上皮完全覆盖,瘢痕坚实;显效:创面缩小≥75%,肉芽组织新鲜;有效:25%≤创面缩小<75%,肉芽组织新鲜;无效:创面缩小<25%,且肉芽生长很少[7]。总有效率=(痊愈+显效+有效)例数/总例数×100%。分别以痊愈、显效、有效及无效患者例数进行等级资料比较,评估整体疗效。②比较两组患者伤口愈合情况。记录两组患者肉芽组织100%覆盖时间、伤口愈合时间及住院时间。③比较两组患者换药前后视觉模拟评分(VAS)。采用VAS评分评估两组患者换药前后疼痛水平,评分越高表示疼痛越剧烈[8]。由研究人员向患者说明计分方法,然后由患者独立填写标记,根据患者在标尺中的标记结果记录疼痛评分,评估疼痛程度。
1.4 统计学分析 采用SPSS 20.0统计学软件进行数据处理。符合正态分布的计量资料以(x)表示,组间比较行独立样本t检验;计数资料以[例(%)]表示,组间比较行χ2检验,等级资料比较采用秩和检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者出院时疗效比较 两组患者总有效率分别为95.83%和87.50%,两组间比较,差异无统计学意义(P>0.05),观察组患者整体疗效优于对照组,差异有统计学意义(P<0.05),见表1。
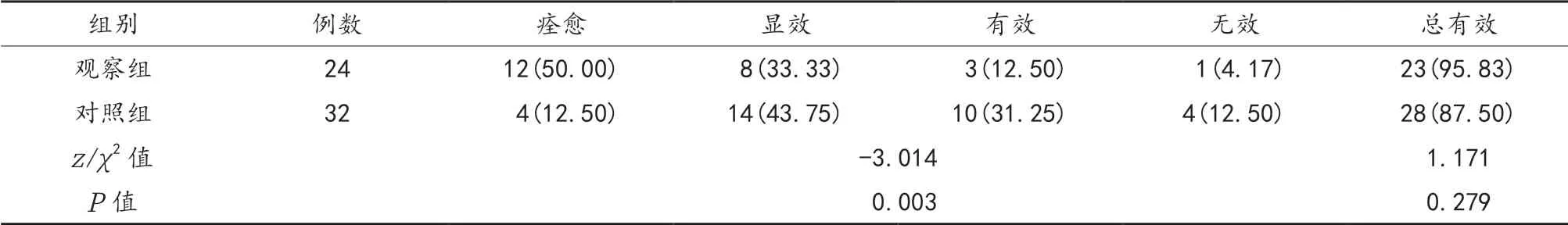
表1 两组患者出院时疗效比较[例(%)]
2.2 两组患者伤口愈合情况比较 观察组患者肉芽组织100%覆盖时间、伤口愈合时间及住院时间短于对照组,差异均有统计学意义(均P<0.05),见表2。
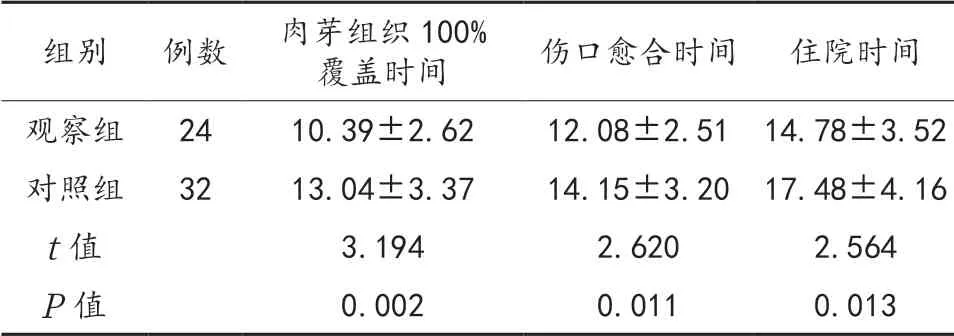
表2 两组患者伤口愈合情况比较(d,x)
2.3 两组患者换药前后VAS评分比较 换药前两组患者VAS评分水平比较,差异无统计学意义(P>0.05)。换药后两组患者VAS评分显著低于换药前,且观察组低于对照组,差异有统计学意义(P<0.05),见表3。
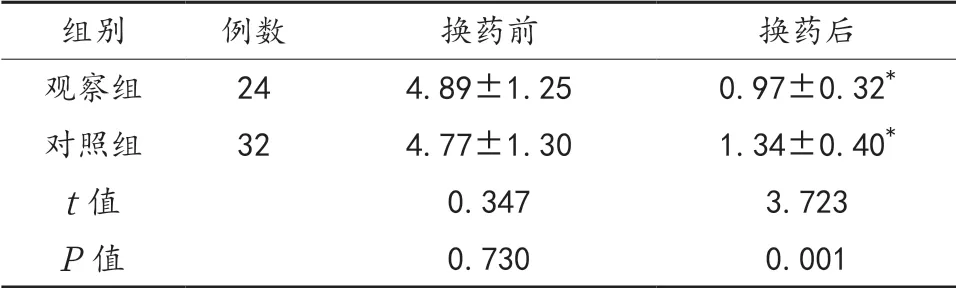
表3 两组患者换药前后VAS评分比较(分,x)
3 讨论
慢性伤口病情迁延,不仅增加医疗成本,还会延长创面愈合时间,降低美观度,影响患者生活质量。慢性伤口病因复杂,治疗难度较大。因而除创面常规处理外,积极治疗原发病、加强营养管理及护理干预指导等对促进慢性伤口的愈合也至关重要[9]。常规的伤口处理模式由造口治疗师进行伤口评估及处理,各专科医生会诊处理本专科的问题,该模式未将患者作为一个“整体”进行分析,未考虑各因素之间的相互影响,各专科之间缺乏协作沟通,提出的治疗方案具有一定的局限性。既往有学者报道1例感染性休克合并高血糖致深部组织压力性损伤患者治疗体会,由造口治疗师参与的MDT管理模式遵循循证医学理念,不仅能促进伤口清创,还通过专科疼痛、血糖管理、营养支持等综合治疗,显著优化了压力性损伤创面患者的愈合[10]。以造口治疗师为主导的MDT模式整合了患者入院到出院的全过程管理,由造口治疗师经过全面评估后,将所有问题整理并列出会诊清单,协调及安排各专科医生会诊共同讨论并制订详细的专科治疗方案及伤口护理方案,能显著减轻换药和其他干预过程中的疼痛,促进伤口的早期愈合[11-12]。本研究结果也显示,观察组患者伤口恢复整体效果优于对照组,换药后VAS评分显著低于对照组,肉芽组织100%覆盖时间短于对照组,提示MDT模式有助于提高伤口恢复效果,这对于缩短肉芽组织覆盖创面时间具有重要价值,进而加速患者康复,缩短康复时间。本研究结果也证实,观察组患者伤口愈合时间和住院时间短于对照组,说明造口治疗师主导的MDT方案有助于缩短患者康复进程。但两组患者总有效率比较,差异无统计学意义,可能与本研究样本量小有关,今后可扩大样本量作进一步研究。
缩短伤口恢复时间,提高伤口恢复质量符合以患者为中心的医疗服务理念,是临床评估伤口恢复效果的重要方法[13]。孙红等[14]的报道发现,多学科团队工作模式显著提高了伤口管理效果,处理伤口的工作量虽有所增加,但医、护、患三方满意度也相应提高了18.2%、31.2%及22.0%,说明MDT模式的开展实施提高了医疗服务水平,有助于加快慢性伤口管理的专业化进程,提高专业化水平,使医、护、患三方均受益。以造口治疗师为主导的MDT模式是以患者为中心,在最短的时间内聚集相关专业的医护人员,能整合各种医疗资源,加强各科室的协作,统一理念,明确责任,实施统一治疗方案,保证患者得到全面、安全、有效的治疗及护理,改善了患者就医体验,更易让患者接受[15]。同时该方案提高伤口管理效率,避免了不必要的医疗资源浪费和时间消耗,使有限的人力资源得到最大的发挥[16]。
综上所述,以造口治疗师主导的MDT模式可促进伤口的愈合,减轻换药的疼痛,提高疗效,缩短康复时间,值得临床应用。
