重力喂养联合非营养吸吮应用于早产低出生体重儿中的效果*
2022-06-29黄珍珠林凌云陈燕梅
黄珍珠 林凌云 陈燕梅
由于早产低出生体重儿解剖结构及生理发育尚未成熟,吸吮及吞咽功能较弱,因此给予正确的营养方式是提高早产儿生存率和生长质量的重要保障[1]。临床通常选择常规鼻饲喂养,但早产儿体内的免疫活性物质较少,易发生喂养不耐受影响营养摄入,造成消化不良等并发症[2]。重力喂养通过重力作用将液体缓慢输入早产儿的肠胃中,一定程度减轻胃肠的负担,非营养吸吮是刺激早产儿口腔黏膜神经,促进吸吮能力的建立,增强吞咽反射及吸吮反射[3]。重力喂养联合非营养吸吮干预或许可产生协同效应。基于此,本研究将其应用于早产低出生体重儿干预中,探讨其临床疗效。
1 资料与方法
1.1 一般资料
选取广宁县人民医院2020年2月-2021年2月收治的52例早产低出生体重儿作为研究对象。纳入标准:(1)早产低出生体重儿生命体征稳定;(2)胎龄≤35 周;(3)体重≤1 490 g。排除标准:(1)合并慢性感染疾病;(2)有手术史的早产儿;(3)遗传代谢性疾病。根据随机数字表法将其分为对照组(n=26)和观察组(n=26)。对照组男10例,女16例;胎龄30~35周,平均(32.62±1.13)周;出生体重 1 050~1 488 g,平均(1 269.81±100.05)g。观察组男12例,女14例;胎龄30~35周,平均(32.34±1.04)周;出生体重 1 060~1 490 g,平均(1 270.18±100.21)g。两组基线资料比较差异无统计学意义(P>0.05),有可比性。本研究通过医院伦理委员会标准,经早产儿家属签署知情同意书。
1.2 方法
两组均给予常规护理干预,包括监测生命体征、维持机体的温度、对症干预。
对照组给予常规鼻饲喂养,采用注射器抽取合适的奶量,连接注射器与胃管,向早产儿胃内注射,
1~2 h喂养一次。
观察组给予重力喂养联合非营养吸吮,重力喂养:将注射器连接胃管,回抽确定胃部无残留,若早产儿的消化能力较好,可根据所需的奶量选择合适的注射器,胃管与注射器相连,将配方奶倒入注射器中,保持注射器垂直于早产儿嘴唇,同时高出嘴唇15 cm。使奶液通过自身的重力沿着胃管流入胃部,期间不适用外力,奶量从1~2 ml/kg开始,1~2 h喂养一次,喂养后采取俯卧位,头部抬高15°,喂养期间观察早产儿是否出现呕吐、腹胀等不良情况。非营养性吸吮:在早产儿喂养前后护理人员可将未打孔的橡皮奶嘴放入早产儿口中,3~5 min/次,1次/d,以早产儿耐受时间而定。
两组早产儿均干预3周。
1.3 观察指标及评价标准
观察两组生长发育指标、免疫指标及并发症。(1)生长发育指标:比较两组干预3周体重增加、头围增长和恢复出生体质量时间。①体重增加,生后1 h内测第一次体重,为出生体重,以后每日同一时间、同一仪器测量一次体重,测量时无任何衣物、尿布、纸尿裤等影响体重的东西,精确到5 g,等恢复至出生体重时,体重开始增长后,计算平均每日体重增长的数值。②头围增长,生后1 h内测首次头围,以后测量一次,选择时间、仪器一致,测量方法为两侧眉弓上缘至枕骨结节最高点一周,精确到1 mm,计算平均每周头围增长的数值。③恢复出生体质量时间,早产儿在出生干预后体质量恢复的时间。(2)免疫指标:干预前及干预3周后抽取两组早产儿的静脉血5 ml,采用酶联免疫吸附法(ELISA)检测,免疫球蛋白M(IgM)、免疫球蛋白G(IgG)、免疫球蛋白A(IgA)水平。(3)并发症:干预期间比较两组消化不良、胃潴留、呼吸暂停的发生率。
1.4 统计学处理
本研究数据采用SPSS 22.0统计学软件进行分析和处理,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用字2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组生长发育指标比较
观察组体重增加、头围增长均大于对照组,恢复出生体质量时间早于对照组(P<0.05),见表1。
表1 两组生长发育指标比较(±s)
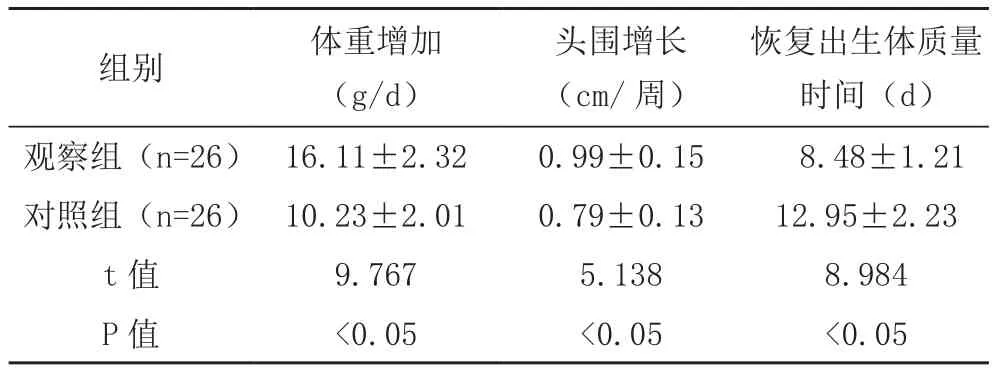
表1 两组生长发育指标比较(±s)
恢复出生体质量时间(d)观察组(n=26) 16.11±2.32 0.99±0.15 8.48±1.21对照组(n=26) 10.23±2.01 0.79±0.13 12.95±2.23 t值 9.767 5.138 8.984 P 值 <0.05 <0.05 <0.05组别 体重增加(g/d)头围增长(cm/周)
2.2 两组免疫指标比较
干预前,两组IgM、IgG、IgA水平比较差异无统计学意义(P>0.05),干预3周后,IgM、IgG、IgA水平均上升,观察组IgM、IgG、IgA水平均高于对照组(P<0.05),见表2。
表2 两组免疫指标比较[g/L,(±s)]

表2 两组免疫指标比较[g/L,(±s)]
*与本组干预前比较,P<0.05。
干预前 干预3周后 干预前 干预3周后 干预前 干预3周后观察组(n=26) 0.91±0.23 2.40±0.11* 6.71±2.11 14.48±2.20* 1.21±0.11 3.31±1.02*对照组(n=26) 0.92±0.34 2.21±0.12* 6.72±2.14 11.95±2.21* 1.19±0.08 2.64±0.73*t值 0.124 5.951 0.017 4.137 0.751 2.724 P 值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05组别 IgM IgG IgA
2.3 两组并发症比较
观察组并发症发生率为7.69%(2/26),低于对照组的 30.77%(8/26)(P<0.05),见表3。

表3 两组并发症比较[例(%)]
3 讨论
早产低出生体重儿机体免疫功能及抵抗能力尚未完全发育,机体代偿能力及调节能力不稳定,容易受到外界环境的影响,而营养支持成为保障其生存的主要措施[4]。临床通常给予常规鼻饲喂养,早产儿吞咽功能未发育完善,导致部分营养吸收较差,延长住院时间[5]。因此在早产低出生体重儿出生后选择合适的干预方式对恢复机体功能较为关键。
重力喂养可以控制奶液低落的速度,减少早产儿胃肠道的负荷,降低胃肠道的应激反应,其次非营养吸吮通过唇、舌等吞咽肌肉群的运动控制以强化肌群的力量和协调性,刺激口腔中部分感觉神经的发育,提高吞咽的灵活性及敏感性,加强肌群力量及协调性,促进对于口腔肌肉神经的运动发展,进一步提高进食功能的成熟度[6]。二者联合应用可增加早产儿口腔满足感并刺激胃肠道的发育,不断提高机体的喂养耐受性。
早产低出生体重儿的营养状况的关键指标是其体质量和头围增长,其中头围增长能直接对早产儿脑发育状况进行反映[7]。本研究中,观察组体重增加、头围增长均大于对照组,恢复出生体质量时间短于对照组(P<0.05),表明使用重力喂养联合非营养吸吮可促进早产低出生体重儿生长发育,缩短恢复出生体质量时间。通过重力喂养联合非营养吸吮刺激早产儿的口周、面颊、舌等吸吮相关的肌群,加强口咽部肌肉的活动,促进口咽部肌肉及肌张力的发展,改善吸吮能力[8]。通过口周的按摩刺激肌肉的收缩对部分肌肉群产生刺激作用,引导早产儿模拟进食,有利于促进咽部肌肉的运动,使得此部分的肌肉收缩与松弛增加,促进各个部位的灵活运动,提高协调性,进而实现经口进食,促进体重的恢复。
IgM、IgG、IgA为可有效评估早产儿机体免疫功能的指标。本研究中,干预3周后,IgM、IgG、IgA水平均上升,观察组IgM、IgG、IgA水平均高于对照组(P<0.05)。说明使用重力喂养联合非营养吸吮可有提高早产儿机体的免疫功能。通过刺激早产儿的迷走神经,提升早产儿的消化功能及吸收功能,通过兴奋口腔黏膜内的迷走神经,刺激一系列酶和激素的分泌,使早产低出生体重儿的食欲增强,体重增长加快,增强对于钠、钾、钙、磷、硫等元素的摄取与利用[9]。
黄喜华等[10]研究显示,重力喂养联合非营养吸吮能够刺激口腔的神经末梢,调节机体中胃肠道激素的分泌,有利于胃肠道黏膜的发育,减少消化不良等不良反应的发生。本研究中,观察组并发症发生率为7.69%(2/26),低于对照组的30.77%(8/26)(P<0.05),表明使用重力喂养联合非营养吸吮可减少并发症的发生。重力喂养联合非营养吸吮帮助早产儿建立吸吮及吞咽功能,促进胃肠道的蠕动,提高耐受性,非营养性吸吮可以改变胃肠调节肽的水平,减少消化不良的发生。通过刺激胃肠道的发育,增加胰岛素的释放,从而提高了机体中营养的吸收[10]。其次联合干预可增强早产儿的感觉神经,兴奋迷走神经,增加新生儿胃肠道中胃泌素的释放,减少胃潴留的发生,改善早产儿的呼吸效率,有效扩展气道,减少呼吸暂停的发生[11-12]。
综上所述,重力喂养联合非营养吸吮可改善早产低出生体重儿的免疫功能,促进早产低出生体重儿生长发育指标的恢复,并发症发生较少。
