单孔腹腔镜下硬膜外穿刺针与开腹疝囊高位结扎术治疗小儿嵌顿性斜疝的效果*
2022-06-29李茂庞勇
李茂 庞勇
嵌顿性斜疝(incarcerated indirect inguinal hernia)是常见的外科疾病,腹壁缺损引起腹腔内脏器经缺损点流至腹腔外,形成腹壁疝[1]。而缺损点较小,疝内容物较多,疝出物难以纳入腹腔内,则形成嵌顿斜疝。手术为嵌顿性斜疝的主要治疗方案[2]。传统开腹术式需在腹部作一横纹切口,对机体创伤大,腹部美观度低,且有隐匿疝遗留低风险,复发率高[3]。腹腔镜手术因其手术切口小、疗效好、恢复快等优势,在临床得到广泛应用[4]。但现有相关研究较少。故本文对比小儿嵌顿性斜疝应用单孔腹腔镜下硬膜外穿刺针与传统手术疝囊高位结扎术治疗的效果,现报告如下。
1 资料与方法
1.1 一般资料
选取2020年4月-2021年4月重庆市南川区人民医院收治的30例嵌顿性斜疝患儿。纳入标准:(1)经彩超检查,符合斜疝诊断标准[5];(2)年龄≤13岁;(3)疾病类型均为嵌顿型。排除标准:(1)合并手术禁忌证;(2)合并腹腔肿瘤、肝硬化、急性腹膜炎等疾病;(3)合并精神疾病;(4)家属不同意研究。根据电脑随机盲选法将其分为试验组和对照组,各15例。对照组,男9例,女6例;年龄1~13岁,平均(8.06±1.17)岁;病程3~24 h,平均(12.14±2.03)h;发病部位:左侧3例,右侧6例,双侧6例。试验组,男10例,女5例;年龄1~12岁,平均(7.69±1.25)岁;病程2~22 h,平均(13.04±2.39)h;发病部位:左侧4例,右侧7例,双侧4例。两组性别,年龄等资料比较差异均无统计学意义(P>0.05),有可比性。本研究经院内医学伦理会批准,患儿家属知情同意。
1.2 方法
术前6 h,患儿禁食;术前2 h,禁水。术前10 min,排空膀胱。取平卧位,适当垫高臀部。单侧斜疝者,抬高患侧,行气管插管静脉复合麻醉。
对照组:实施开腹疝囊高位结扎术治疗。手法触摸嵌顿包块,做好标记。自包块上方边缘,沿腹股沟管作一斜形切口,长度3~4 cm,分离外环,显露腹股沟管前臂,松解前壁肌肉,打开疝囊,直视下探查疝囊内部情况,评估其血运状态。若血运正常,嵌顿包块复位,疝囊用4号丝线作高位结扎,重建外环。若嵌顿包块已坏死,直接切除坏死肠管,行肠吻合。
试验组:实施单孔腹腔镜下硬膜外穿刺针疝囊高位结扎术。麻醉起效后,经肚脐上方1 cm处再作一8~10 mm穿刺孔,建立CO2气腹,维持压力6~10 mmHg。置入Trocar,规格10 mm,同时置入腹腔镜。经腹腔镜探查腹腔内情况,明确渗出液量、肠管、疝环位置、有无隐匿疝及疝内容物状态。硬膜外穿刺针使用4号丝线,经腹壁内环口垂直刺入,至腹膜外止。4号丝线经内环口内侧,由左向右绕行半圈,直接刺入腹腔。穿刺针植入双线,穿刺孔置入操作钳,夹断丝线,退针。再经原位进针,同一部位作2次皮下穿刺。潜行穿刺腹膜内环口半周后,原出口出针。穿刺针穿入单线,脱出腹壁,轻拉单线,检查内环口闭合情况,确定闭合完全后,手法挤压疝囊,确保气体完全排出后,皮下打结。
术后,两组均应用无菌辅料贴敷切口3 d。
1.3 观察指标及评价标准
(1)围手术期指标:记录两组手术时间、术中出血量、术后首次下床活动时间、住院时间。(2)疼痛情况:术后即刻(T0)、术后2 h(T1)、术后6 h(T2)、术后24 h(T3),使用简易视觉模拟评分法(VAS)评估,由护士对患儿的疼痛感进行评估。分值0~10分,分数高表示疼痛剧烈。(3)炎症指标:术前、术后3 d,空腹采集两组静脉血样3 ml,离心后,取得血清,冷藏保存。检测两组C反应蛋白(CRP)、降钙素原(PCT)、白细胞计数。方法:CRP以酶联吸附法测定;PCT以免疫荧光层析法测定;白细胞计数以血液分析仪计数法测定。(4)并发症:包括伤口感染、慢性腹痛、血清肿。(5)复发率:术后随访6个月,记录两组疾病复发情况。复发标准:B超复查,超声表现为腹股沟皮下可见包块,探头轻压时包块明显变小,内容物有明显向腹腔运动。
1.4 统计学处理
本研究数据采用SPSS 20.0统计学软件进行分析和处理,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用字2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组围手术期指标比较
试验组手术时间、住院时间均短于对照组,术中出血量少于对照组,术后首次下床活动时间早于对照组(P<0.05),见表1。
表1 两组围手术期指标比较(±s)

表1 两组围手术期指标比较(±s)
组别 手术时间(min) 术中出血量(ml) 术后首次下床活动时间(h) 住院时间(d)试验组(n=15) 18.35±4.63 10.35±5.11 11.63±2.01 2.04±0.28对照组(n=15) 24.16±5.71 21.49±7.39 18.92±2.75 4.27±0.47 t值 3.061 4.802 8.289 15.787 P值 0.005 0.000 0.000 0.00
2.2 两组疼痛情况比较
T0、T1、T2、T3时,试验组 VAS评分均低于对照组,差异均有统计学意义(P<0.05),见表2。
表2 两组疼痛情况比较[分,(±s)]
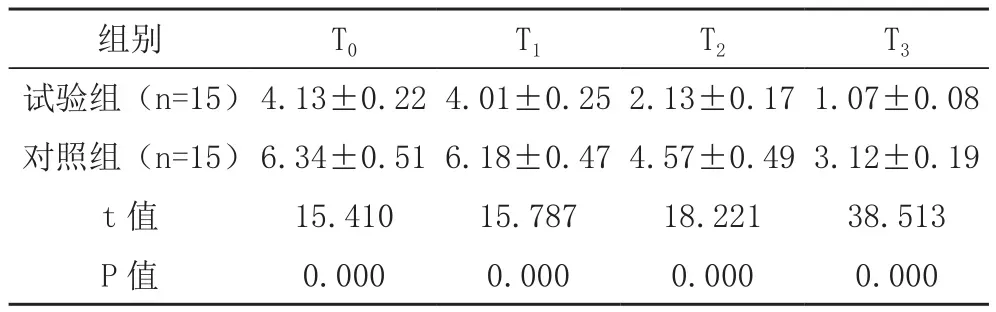
表2 两组疼痛情况比较[分,(±s)]
组别 T0 T1 T2 T3试验组(n=15)4.13±0.22 4.01±0.25 2.13±0.17 1.07±0.08对照组(n=15)6.34±0.51 6.18±0.47 4.57±0.49 3.12±0.19 t值 15.410 15.787 18.221 38.513 P值 0.000 0.000 0.000 0.000
2.3 两组炎症指标比较
术后3 d,两组CRP、PCT水平均降低,且试验组CRP、PCT水平均低于对照组(P<0.05);两组白细胞计数均升高,且对照组白细胞计数高于试验组(P<0.05),见表3。
表3 两组炎症指标比较(±s)

表3 两组炎症指标比较(±s)
组别 CRP(mg/L)PCT(μg/L) 白细胞计数(×109/L)术前 术后3 d 术前 术后3 d 术前 术后3 d试验组(n=15) 10.54±2.45 4.01±0.27 0.59±0.25 0.22±0.08 6.15±2.19 10.16±3.13对照组(n=15) 10.63±2.52 6.75±0.49 0.61±0.21 0.39±0.11 6.56±2.44 13.31±4.27 t值 0.099 18.968 0.237 4.841 0.484 2.304 P值 0.922 0.000 0.814 0.000 0.632 0.029
2.4 两组并发症比较
试验组并发症发生率低于对照组,差异有统计学意义(P<0.05),见表4。

表4 两组并发症比较[例(%)]
2.5 两组复发率比较
术后随访6个月,试验组复发率为6.67%(1/15),对照组复发率为13.33%(2/15),两组复发率比较差异无统计学意义(字2=0.370,P>0.05)。
3 讨论
嵌顿性斜疝是严重的疝气疾病,其发病率可占疝病的80%以上[6]。腹壁强度降低,腹内压增高,腹腔内脏器经腹壁薄弱环节,形成凸起的包块,伴有肿块发硬,局部疼痛、机械性肠梗阻等症状,即为嵌顿性斜疝[7-8]。嵌顿性斜疝治疗不及时,可引起绞窄性疝,并发肠梗死、肠穿孔等疾病,给患者生理、心理造成严重负担[9]。临床治疗小儿嵌顿性斜疝,以解除嵌顿,畅通肠道为原则。
嵌顿性斜疝发生后,疝囊、精索等血运不畅,质地脆化。传统开腹手术易误伤正常血管功能,且对疝囊进行分离操作时,易破坏疝囊,加大手术难度[10]。开腹手术腹部创伤大,术中血流量高,可影响手术视野清晰度,致使手术时间延长,且术后还可能出现阴囊肿胀、睾丸萎缩等并发症,影响术后康复[11]。此外,传统手术以手法探查为主,无法开展对侧探查,对隐性疝或位置较深的嵌顿疝无法有效发现并清除,加大了术后复发风险[12-13]。在本研究中,试验组手术时间、住院时间均短于对照组,术中出血量少于对照组,术后首次下床活动时间早于对照组(P<0.05),与既往研究类似,提示相较于开腹疝囊高位结扎术,单孔腹腔镜下经硬膜外穿刺针实施疝囊高位结扎术优势更为明显。分析原因为,腹腔镜可提高手术视野清晰度,利于准确发现对侧隐匿疝,且腹腔镜可放大腹腔内组织结构,清晰显示腹腔内血管、组织,如精索、血管、输精管等,为医师开展手术操作提供便利,可保护正常血管功能[14]。此外,单孔法置入腹腔镜,可精准穿刺腹膜,缩短操作时间,利于输精管及腹膜间隙的分离。
CRP是临床常用的炎症急性期指标,在感染或急性创伤时,CRP合成急剧增加,经对症干预后,其水平可逐渐下降。PCT是细菌性炎症的特异性表达指标,当受到真菌感染或急性创伤时,PCT在血浆中的水平可呈升高趋势。白细胞是机体防御系统的重要组成部分,参与治愈机体损伤、抵御病原体入侵等多种生理过程,当机体受到损伤或者发生炎症反应时,体内白细胞计数会升高。在本研究中,术后3 d,试验组CRP、PCT水平、白细胞计数均低于对照组(P<0.05),提示单孔腹腔镜下硬膜外穿刺针疝囊高位结扎术对机体应激作用小,可减轻机体炎症反应。同时,T0、T1、T2、T3时,试验组VAS评分均低于对照组(P<0.05),表示单孔腹腔镜下硬膜外穿刺针疝囊高位结扎术对减轻患儿疼痛有积极作用,考虑与单孔法腹腔镜手术切口小,手术时间短有关[15]。但其具体作用机制,还需进一步深入研究验证。试验组的并发症发生率及术后随访6个月的复发率均低于对照组(P<0.05),提示单孔腹腔镜下硬膜外穿刺针疝囊高位结扎术具有较理想的远期效果。
综上所述,与开腹疝囊高位结扎术相比,单孔腹腔镜下硬膜外穿刺针疝囊高位结扎术治疗嵌顿性斜疝,具有出血量少、手术时间短、术后恢复快、疼痛程度轻等优势,且可减轻机体炎性反应,术后并发症发生率低,疾病不易复发。
