个体化控压注气法在经桡动脉行冠状动脉介入术后压迫止血中的应用效果
2022-06-27孙慧陈如静倪亮亮
孙慧,陈如静,倪亮亮
(盐城市第三人民医院 心内科,江苏 盐城224001)
经桡动脉冠脉介入术(trans radial coronary intervention,TRI)广泛应用于冠状动脉硬化性心脏病(以下简称冠心病)诊治中[1],术后穿刺点的压迫止血是护理工作的重点[2]。目前,临床上常用气囊桡动脉压迫器压迫止血。该压迫器在使用时充气球囊对准穿刺点,作用力集中,环绕的支撑板呈凹面设计与手腕皮肤存在一定空间,能有效止血的同时保证静脉回流,其气囊注气一般为13~15 ml[3]。由于患者腕部结构差异、操作者手法及固定松紧不一等原因,可能造成即使注入同等量气体,产生的压力是不一致的;同时,患者血压、出凝血、血管形态差异,对止血压力的需求也不一致,从而导致止血效果差异。郭俊等[4]报道了各种压迫并发症的发生,如肿胀、疼痛、麻木、桡动脉闭塞等,严重时可出现骨筋膜室综合征。国外研究[5]表明,止血过程中应限制施加压力,以最小压力达到最好止血效果。为寻求更为合适的止血压力,我科采用个性化控压注气,有效达到了止血效果,并减少了穿刺局部相关并发症,现报告如下。
1 对象与方法
1.1 研究对象 2019年6月至2020年6月,便利抽样法选取在某三级甲等医院心内科住院行TRI,且术后使用气囊桡动脉压迫器止血的患者为研究对象。纳入标准:(1)年龄18~80岁;(2)首次行右侧TRI,Allen试验阳性,尺动脉和桡动脉间存在良好的侧支循环;(3)血小板计数、出凝血功能正常;(4)患者愿意合作并签署知情同意书,有正常理解能力和表达能力。排除标准:(1)被诊断患有恶性肿瘤或其他恶性疾病;(2)合并严重的肝、脑、肾等器官功能障碍;(3)正在参与其他同类研究。剔除标准:(1)术后血压低于90/60 mmHg或高于180/100 mmHg;(2)一次桡动脉穿刺未成功;(3)发生严重的全身并发症;(4)研究过程中自动退出本研究。
共纳入患者280例,按择期手术顺序分为对照组(n=139)和观察组(n=141),两组在年龄、性别、基础疾病、术前基础血压、抗凝药物的使用、血小板计数、凝血酶原时间等方面的差异均无统计学意义(均P>0.05),见表1。
所有患者术中均使用普通肝素作为抗凝剂,根据指南[6]推荐的剂量,即在不联合使用糖蛋白Ⅱb/Ⅲa受体拮抗剂时,给予70~100 U/kg静脉推注,在联合使用糖蛋白Ⅱb/Ⅲa受体拮抗剂时,给予50~70 U/kg静脉推注。所有患者均知情同意,该研究通过医院伦理委员会审批(伦理审批号为YK2015121)。

表1 两组患者的一般情况(N=280)
1.2 干预方法
1.2.1 观察组 TRI术毕,使用气囊桡动脉压迫器(日本泰尔茂)压迫止血,并采用个体化控压注气方法。护士退出鞘管2~3 cm时,将压缩球囊中心的绿色标记对准穿刺点,用可调锁扣把带子固定在手腕上。安慰患者,测量患者术侧桡动脉有创血压收缩压,间隔1 min再次测量,若2次测量结果相差不超过 4 mmHg则取2次测量结果的平均值[7]。综合基础收缩压(术前1天,早、中、晚3次测量两侧上肢血压,计算平均收缩压值设定为基础收缩压[8]),评估数值可靠性,使用自制气囊精准控压控容充气仪(专利号ZL2020 20318690.6)注气。精准控压控容充气仪由三通管、压力测量表、充气注射器、软管组成,如图1。注射器预抽20 ml气体向气囊内缓慢注入,压力表监测气囊压力,缓慢加压,达到患者基础收缩压以上15 mmHg,有出血倾向继续加压至22.5 mmHg,停止注气,关闭三通管,分离气囊和注气仪,再取出全部鞘管,并确定穿刺点无出血,见图2A。手术结束后放气1次/2 h,2 ml/次,共3次,逐渐减压,10 h后解除压迫装置,中途有出血可重新注入气体或延长放气减压[9]。本研究以患者术后有创收缩压+(15~22.5 mmHg)为标准,有创收缩压利用设备直接将血管内压力传导出来,未经过其他转换,测得压力直观且准确[10],考虑介入术中患者全身肝素化,本研究在患者动脉收缩压的基础上增加15~22.5 mmHg,以保证止血安全性。

1.三通管;2.压力测量表;3.充气注射器;4.软管;5软管
1.2.2 对照组 采用常规注气法,即TRI术毕,同样使用气囊桡动脉压迫器(日本泰尔茂)压迫止血。采用专用注射器注入空气13~15 ml,见图2B,其他操作方法与观察组相同。

图2 观察组(A)及对照组(B)采用的压力控制装置图
1.3 观察指标
1.3.1 局部压迫相关并发症 主要分压力过小相关并发症和压力过大相关并发症,前者包括渗血、瘀青、血肿等,而后者包括皮肤损伤、急性桡动脉闭塞等[11]。其中,渗血是指固定压迫器后有血液渗出,出血量>1 ml需压迫止血。瘀青是指固定压迫器后新出现因血液渗至皮下,造成局部直径≥4 cm的皮肤颜色改变。血肿是指固定压迫器后,新出现的局部因血液渗出造成的局部皮肤高于周围皮肤,直径<2 cm为小血肿,>2 cm为大血肿。皮肤损伤是指因压迫器压迫而造成的皮肤破损、水泡 、局部水肿出现。急性桡动脉闭塞是指术后第3天,触摸桡动脉远端无搏动,多普勒超声检查血流信号消失[12]。
1.3.2 止血效果 一次止血成功为成功,压迫过程中或减压时出血,需重新注入气体、延长放气减压或改用其他压迫止血方法者为止血失败。
1.3.3 压迫侧末梢循环情况 压迫后2 h第一次放气前,以血氧饱和度仪测量的术侧食指数值为指标[13]。
1.3.4 患者的疼痛程度 压迫后2 h第一次放气前,以疼痛视觉模拟评分(visual analogue scale,VAS)评估。0分为无疼痛,1~3分为轻度疼痛,4~6分为中度疼痛,7~10分为重度疼痛。
1.4 质量控制 本研究所有患者使用同一计量部门检测合格血氧饱和度检测仪、气囊压力检测仪,数据准确。 操作由2名有5年工作经验的导管室护理人员完成,观察指标由5名8年工作经验的病房护理人员完成采用,病房护士不知晓注气方法,避免主观影响。 研究实施前对所有人员专项培训操作方法、观察指标、数据采集。
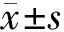
2 结果
2.1 两组患者术后局部压迫相关并发症的比较 在压力过大并发症方面,观察组有6例(4.26%)患者发生(皮损3例、急性桡动脉闭塞3例),而观察组有19例(13.67%)患者(皮损8例、急性桡动脉闭塞11例),差异有统计学意义(χ2=7.628,P=0.006)。进一步分析发现,两组患者在急性桡动脉闭塞方面的差异有统计学意义(χ2=4.933,P=0.026)。在压力过小并发症方面,观察组有27例(19.15%)患者发生(渗血5例、淤青19例、血肿3例),而对照组有22例(15.83%)患者(渗血4例、淤青16例、血肿2例),差异无统计学意义(χ2=0.535,P=0.465)。
2.2 两组患者术后止血效果、压迫侧末梢循环情况及疼痛程度的比较 在止血效果上,观察组有效止血131例(92.91%);对照组133例(95.68%),差异无统计学意义(t=1.001,P=0.317)。
在疼痛程度及末梢SpO2上,观察组为(2.36±1.43)分和(95.55±1.21)%,均优于对照组[(4.44±0.88)分和(93.56 ±1.13)%],差异均有统计学意义(t疼痛=3.796,P疼痛=0.001;tSpO2=-3.789,PSpO2=0.001)。
3 讨论
目前,对于气囊桡动脉压迫器压迫压力的测量方法和标准研究报道较少,Cuber等[14]采用袖带血压计监测压迫器的压力,将止血器的压力调整至血压平均压水平,而对照组则一律推注15 ml气体加压。结果显示,采用平均压指导的压迫方法与对照组相比桡动脉闭塞的发生率明显降低。根据血流动力学原理,当肢体动脉血管壁受到的压力与血流压力相等的持续性压力作用时,血流就会中断,达到止血效果[15]。本研究显示,与常规注气组相比,个性化控压组以最少气体量达到了有效止血。使用气囊桡动脉压迫器压迫止血,压迫压力不当是桡动脉压迫器相关并发症发生的关键因素[16]。本研究结果提示,两种止血方法都能达到有效止血,但在局部压迫压力过大相关并发症的控制上以及疼痛和压迫侧末梢循环情况上,个体化控压注气法的表现更加优秀。
4 小结
个体化控压注气有助于有效压迫止血,并减少压迫相关并发症的发生率,能保持良好末梢循环,且减轻了患者疼痛感,效果明显优于常规注气组,值得临床推广和应用。
