疏肝理脾汤治疗腹泻型肠易激综合征肝郁脾虚证临床观察
2022-06-20田同儒李志中李柏张福文
田同儒 李志中 李柏 张福文
(北京中医药大学东直门医院通州院区脾胃病科,北京 101100)
肠易激综合征(Irritable bowel syndrome,IBS)是一种反复发作腹痛,伴有排便异常或排便习惯改变的功能性肠病,分为便秘型(IBS-C)、腹泻型(IBS-D)、混合型(IBS-M)和不定型(IBS-U)4 个亚型,在我国,临床上以腹泻型IBS 最为常见,为消化科的常见病和多发病[1]。该病在全球范围内普遍存在,西方国家发病率为9%~20%,我国北京和广州地区的发病率分别为7.26%和11%,是脾胃病门诊就诊的主要疾病之一,因此,应对IBS 是一项重要的临床挑战[2]。本研究以IBS-D 肝郁脾虚证患者为研究对象,探讨疏肝理脾汤的临床疗效,现将研究情况报道如下。
1 资料与方法
1.1 一般资料选择2018年1月—2019年6月北京中医药大学东直门医院通州院区脾胃病科门诊符合IBS-D肝郁脾虚证标准的患者94例,依据入组的先后顺序,根据随机数字表随机分为治疗组48例,对照组46例。治疗期间对照组脱落2例,余44例。治疗组男18例,女30例;年龄26~65 岁,平均年龄(43.90±8.44)岁;病程2~10年,平均年龄(5.42±1.79)年。对照组男17例,女27例;年龄27~62岁,平均年龄(42.98±7.98)岁;病程2~10年,平均年龄(5.09±1.73)年。2组性别、年龄、病程比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
1.2.1 西医诊断参考罗马IV 标准[3]。临床表现为反复发作的腹痛,最近3 个月内每周至少发作1 d,伴有以下情况2 项或2 项以上:(1)与排便有关;(2)发作时伴有排便频率改变;(3)发作时伴有粪便性状(外观)改变。诊断前症状出现至少6 个月,近3 个月持续存在。IBS-D 需同时满足:至少25%的排便为Bristol 6~7型,且Bristol 1~2 型的排便小于25%。Bristol分型:1 型:分散的硬块,似坚果;2 型:腊肠状,但成块;3 型:腊肠状,但表面有裂缝;4 型:似腊肠或蛇,光滑柔软;5 型:软团,边缘清楚;6 型:糊状稀便;7型:水样便。
1.2.2 中医证候诊断参考《肠易激综合征中医诊疗专家共识意见(2017)》[1]肝郁脾虚证的诊断标准。主症:腹痛即泻,泻后痛减;急躁易怒。次症:两胁胀满,纳呆,身倦乏力。舌淡胖,可有齿痕,苔薄白;脉弦细。具备主症2 项,加次症2 项,参考舌脉,即可诊断。
1.3 纳入标准参考《中药新药临床研究指导原则》[4]。年龄20~65 岁;符合西医IBS-D 诊断标准;符合中医证候诊断标准;同意签署知情同意书。
1.4 排除标准因为痢疾、霍乱以及全身性疾病、中毒、寄生虫感染、恶性肿瘤等引起的腹泻;合并严重心脑血管、肝、肾、内分泌和造血系统的原发性疾病;患有其他正在用药治疗影响试验药物观察的腹泻以外的疾病;精神病患者;妊娠或准备妊娠的妇女,哺乳期妇女;对本药过敏者[4]。
1.5 治疗方法治疗组应用中药疏肝理脾汤治疗。处方:醋柴胡12 g,白芍15 g,枳实12 g,炒白术20 g,炒薏苡仁30 g,茯苓15 g,陈皮10 g,法半夏10 g,黄连6 g,防风6 g,炙甘草6 g。每日1 剂,水煎400 mL,分2 次早晚饭后温服。对照组口服马来酸曲美布汀胶囊(山西安特生物制药股份有限公司,批准文号:国药准字H20040713,规格0.1 g×24 粒),每次2 粒,每日3 次,餐前30 min 口服。
2组患者均连续治疗4 周,治疗结束后进行疗效评价;治疗结束4 周后进行随访,了解病情变化情况。
1.6 观察指标观察治疗期间不良反应发生情况,治疗前后总体症状评分,治疗结束停药4 周后的复发率。
1.7 疗效判定标准
1.7.1 症状评价标准采用IBS 症状严重程度量表(IBSSSS)[1],根据腹痛程度、腹痛频率、腹胀程度、排便满意度及对生活的影响5 个方面进行评分,每项满分为100分,总分500分。
1.7.2 中医证候疗效评价标准[4]症状分级量化积分:主症及次症根据轻、中、重程度分别计2分、4分、6分和1分、2分、3分,计算2组治疗前后的症状积分。中医证候疗效分为临床痊愈、显效、有效、无效4 级。临床痊愈:症状、体征消失或基本消失,证候积分减少≥95%;显效:症状、体征明显改善,证候积分减少≥70%;有效:症状、体征均有好转,证候积分减少≥30%;无效:症状、体征均无明显改善,甚或加重,证候积分减少不足30%。总有效率=(临床痊愈+显效+有效)例数/总例数×100%。
1.8 统计学方法采用SPSS 17.0 软件对数据进行统计学分析。计量资料以()表示,正态性检验不符合正态分布者采用秩和检验;符合正态分布、方差齐者采用独立样本的t检验,方差不齐者采用t’检验;计数资料以率(%)表示,组间比较采用四格表x2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 不良反应发生率的比较对照组46例中有1例服药后出现腹痛、1例出现腹泻停药退出研究,不良反应发生率为4.35%(2/46)。治疗组未出现不良反应,2组比较差异无统计学意义(P>0.05)。
2.2 症状评分的比较2组治疗前症状评分比较差异无统计学意义(P>0.05);治疗后组内比较,2组症状评分均较治疗前减少(P<0.01),且治疗组症状评分显著低于对照组(P<0.01)。见表1。
表1 2组肠易激综合征患者IBS-SSS 评分的比较(,分)

表1 2组肠易激综合征患者IBS-SSS 评分的比较(,分)
注:与组内治疗前比较,#P<0.01;与对照组比较,ΔP<0.01。
2.3 中医证候疗效的比较治疗组中医证候总有效率93.75%(45/48),对照组总有效率79.55%(35/44),治疗组优于对照组(P<0.05)。见表2。
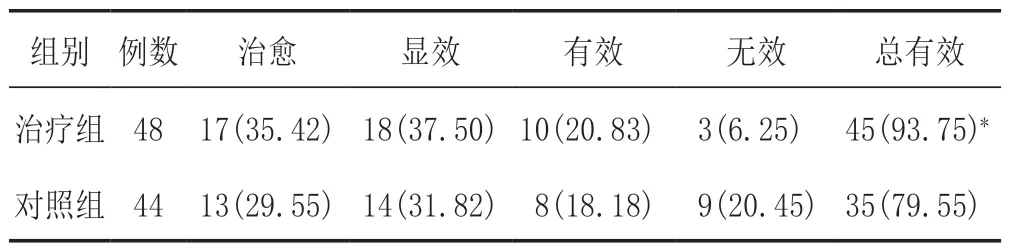
表2 2组肠易激综合征患者治疗总有效率的比较[例(%)]
2.4 治疗结束4 周后复发率的比较治疗组复发10例,对照组复发18例,治疗组复发率20.83%(10/48)低于对照组40.91%(18/44),差异有统计学意义(P<0.05)。
3 讨论
IBS 是一种功能性肠道疾病,病因和发病机制尚不明确,目前研究认为IBS 是由多因素引发的疾病,涉及内脏高敏感型性、胃肠动力学、脑-肠轴功能异常、感染、菌群失调、遗传、饮食、性别及精神、心理、社会因素等[5],具有难治性、易复发的特点,目前无法彻底治愈,治疗以改善临床症状、提高生活质量为目标[6]。
IBS 是现代医学病名,《肠易激综合征中医诊疗共识意见(2017)》根据本病的主要临床表现,将本病归属于中医学“泄泻”“便秘”“腹痛”范畴。认为病因多为先天禀赋不足和(或)后天失养,感受外邪、饮食不节、情志失调为其发病的诱因,肝郁脾虚是导致IBS 发生的重要病机,肝气郁结贯穿始终。
临床IBS 患者以20~50 岁的中青年为主,女性发病率高于男性,其中3/4 的患者以腹泻型为主[7]。为了提高IBS-D 患者的临床疗效,笔者结合30 多年的临床工作经验,经过反复修订凝练,形成了一组治疗IBS-D 的临床验方,疏肝理脾汤是其中的1 个,专为肝郁脾虚证而设。
疏肝理脾汤组方以四逆散合痛泻要方为基础方加减而成。《景岳全书·泄泻》云:“凡遇怒气便作泄泻者,必先以怒时挟食,致伤脾胃,故但有所犯,即随触而发,此肝脾二脏之病也”。吴鹤皋亦云:“泻责之脾,痛责之肝,肝责之实,脾责之虚,脾虚肝实,故令痛泻”。本方所治,即是由土虚木乘,脾受肝制,升降失常所致。方中醋柴胡辛散苦泄微寒,善疏肝解郁、透邪升阳为君药;炒白芍、枳实、炒白术和炒薏苡仁共为臣药,炒白芍酸甘微寒,善益阴养血,与柴胡合而疏肝解郁,枳实下气破结,与柴胡合而升降调气,炒白术、炒薏苡仁健脾燥湿、培补脾土,使肝不乘脾,君臣相合,共奏疏肝健脾之功;茯苓、陈皮、法半夏和黄连为佐药,茯苓淡渗利湿、健脾止泻,陈皮理气醒脾,法半夏、黄连辛开苦降,升清降浊,以助止泻,配合君臣加强治疗作用;防风、炙甘草为使药,防风胜湿以助止泻,又为脾经引经之药,炙甘草调和诸药。诸药合用,辛散苦泄,甘缓柔肝,使清阳得升,邪去郁解,气血调畅,泄止痛安。
IBS 属于功能性疾病,是中医药治疗的优势领域,中医药在肠易激综合征的治疗上具有独特的优势,中药方剂配伍灵活、三因制宜,能针对单一个体,辨证施治以消除IBS-D 的内因[8],文献报道均表现出良好的治疗效果,在改善患者症状,提升患者生活质量的同时还可以预防疾病的复发[9]。
此次研究结果表明,疏肝理脾汤治疗IBS-D 肝郁脾虚证,可以显著改善患者的临床症状,复发率低,不良反应少,值得临床推广应用。
