抗C1q抗体联合抗dsDNA抗体检测对SLE的意义
2022-06-14孙锐张宁
孙锐 张宁

【关键词】抗C1q抗体;抗dsDNA抗体;系统性红斑狼疮;狼疮性肾炎
【中图分类号】R593.1 【文献标识码】A 【文章编号】2096-5249(2022)08-0009-04
系统性红斑狼疮(systemic lupus erythematosus,SLE)是一种累及多个系统、多个器官的自身免疫性疾病,临床表现复杂多样,常常累及多个靶器官,50%的SLE患者可能会并发狼疮性肾炎(lupusnephritis,LN),是SLE患者死亡的主要原因之一。补体系统的功能异常在SLE的发病和进展中均扮演重要角色。补体激活早期成分(例如C1q、C3、C4)的基因缺陷是SLE的强力致病因素[1-2]。抗C1q自身抗体的存在于SLE患者的低补体血症与LN的发病相关,LN的发病很大程度上决定SLE患者的预后。而抗C1q抗体滴度的升高可以预测LN的发生和预后[3-8]。本研究选取2018年1月至2019年9月前就诊于中国医科大学附属盛京医院风湿免疫科的SLE患者100例,测定其血清抗C1q抗体滴度。
本研究的目的是明确中国东北地区人群抗C1q抗体滴度以及抗C1q与抗dsDNA抗体联合对SLE发病及LN发生及预后的检测意义。
1对象与方法
1.1研究对象
本研究纳入2018年1月至2019年9月就诊于中国医科大学附属盛京医院风湿免疫科的SLE患者100例作为实验组,均为女性,年龄(39.37±14.35)岁。纳入同期入院其他自身免疫病患者98例为疾病对照组,其中男性10例,女性88例,年龄(49.25±13.42)岁;分别为抗合成酶综合征4例,混合性结缔组织病4例,结缔组织病90例,均无明显的肾脏损伤表现。纳入健康体检患者100例为健康对照组,其中男性45例,女性55例,年龄(35.67±12.27)岁。
纳入标准:实验组患者符合1997年美国风湿病学会(ARA)修订的SLE诊断标准[9]。
排除标准:(1)所有研究对象均排除癌症、活动性肺结核、严重心、肝、肺、肾疾病以及其他影响免疫机能的严重疾病;(2)实验组患者需排除合并其他自身免疫病患者且不处于妊娠或哺乳期状态;(3)入组健康对照组人员均无免疫功能异常,且不处于任何疾病活动状态。
根据是否患有SLE及其他自身免疫病分为实验组(即SLE组,n=100),疾病对照组(即其他自身免疫病组,n=98)以及健康对照组(即体检患者组,n=100);根据SLE疾病活动指数(SLEDAI)评分将实验组分为高活动组(SLEDAI评分≥10分,n=9)、中活动组(4分
1.2方法
采集空腹静脉血5mL,4℃下离心10min,转速3500r/min,保存于-80℃,以酶联免疫吸附试剂盒检测血清抗C1q抗体及抗dsDNA抗体,均参照说明书严格执行。
1.3观察指标
收集所有患者性别、年龄、病程、临床表现;实验室检查指标:血常规、血沉、C-反应蛋白、血肌酐、血清补体C3、C4、C1q、尿蛋白、IgG、抗dsDNA抗体水平。
1.4统计学分析
采用SPSS 22.0软件进行统计处理。计量资料采用(x±s)表示,如符合正态分布,两组间比较采用独立样本t检验,多组间比较用χ2检验;不符合正态分布的计量资料用四分位数表示,并采用秩和检验,多组间比较采用单因素方差分析;计数资料用[n(%)]表示,组间比较采用单因素方差分析;以多元线性回归及Pearson相关分析相关性;采用受试者工作曲线(ROC)确定最佳cut-off值,以P<0.05表示差异有统计学意义。
2结果
2.1实验组与疾病对照组各观察指标的比较
实验组和疾病对照组白细胞、补体C1q、C3、C4、C反应蛋白、IgG、尿蛋白、血沉、血肌酐、抗dsDNA抗体、抗C1q抗体的对比。实验组白细胞、补体C1q、C3较疾病对照组降低;尿蛋白、血肌酐、抗dsDNA抗体及抗C1q抗体较疾病对照组升高,差异均有统计学意义(P<0.05),见表1。
2.2各组抗C1q抗体
实验组、疾病对照组和健康对照组的抗C1q抗体阳性率分别为37.00%(37/100)、9.18%(9/98)和8.00%(8/100),经检验各组方差不齐,故进行单因素方差分析时采用韦尔奇计算,显示各组间有差别(P<0.05),应用塔姆黑尼进行两两比较,均有差异(P<0.05)。实验组内低、中、高活动组的阳性率分别为14.89%(7/47)、56.82%(25/44)和55.56%(5/9),经检验各组方差不齐,故进行单因素方差分析时采用韦尔奇计算,显示各组间有差异(P<0.05),应用塔姆黑尼进行两两比较,结果显示低活动组和中活动组有差异(P<0.05),见表2。
2.3实验室指标
(1)低活动组和中、高活动组白细胞、补体C1q、C3、C4、C反应蛋白、IgG、尿蛋白、血沉、血肌酐、抗dsDNA抗体、抗C1q抗体的对比。中、高活动组补体C1q、C3、C4、C反应蛋白较低活动组降低;白细胞、抗dsDNA抗体及抗C1q抗体较低活动组升高,差异均有统计学意义(P<0.05)。
(2)Pearson相关分析显示,SLEDAI与病程、补体C3、C4呈负相关(P<0.05),与白细胞、年龄、抗C1q抗体和抗dsDNA抗体呈正相关(P<0.05)。
(3)患有LN的患者抗C1q抗体和抗dsDNA抗体的阳性率分别为33.33%和66.67%,共阳性率为27.78%;不患LN的SLE患者抗C1q抗体和抗dsDNA抗体的阳性率分别为44.44%和64.06%,共阳性率为79.69%。本实验纳入所有LN患者均进过系统免疫抑制剂环磷酰胺或硫唑嘌呤治疗,有实验证明经过免疫抑制剂治疗后的增殖性LN患者抗C1q抗体可恢复至正常水平,由此可见,抗C1q抗體的阳性率可以作为预测LN患者的病理类型及治疗满意程度的指标,见表3。正常水平,由此可见,抗C1q抗体的阳性率可以作为预测LN患者的病理类型及治疗满意程度的指标,见表3。D4E45D6A-7C2D-46DF-9624-BB1D2FBEC8DF
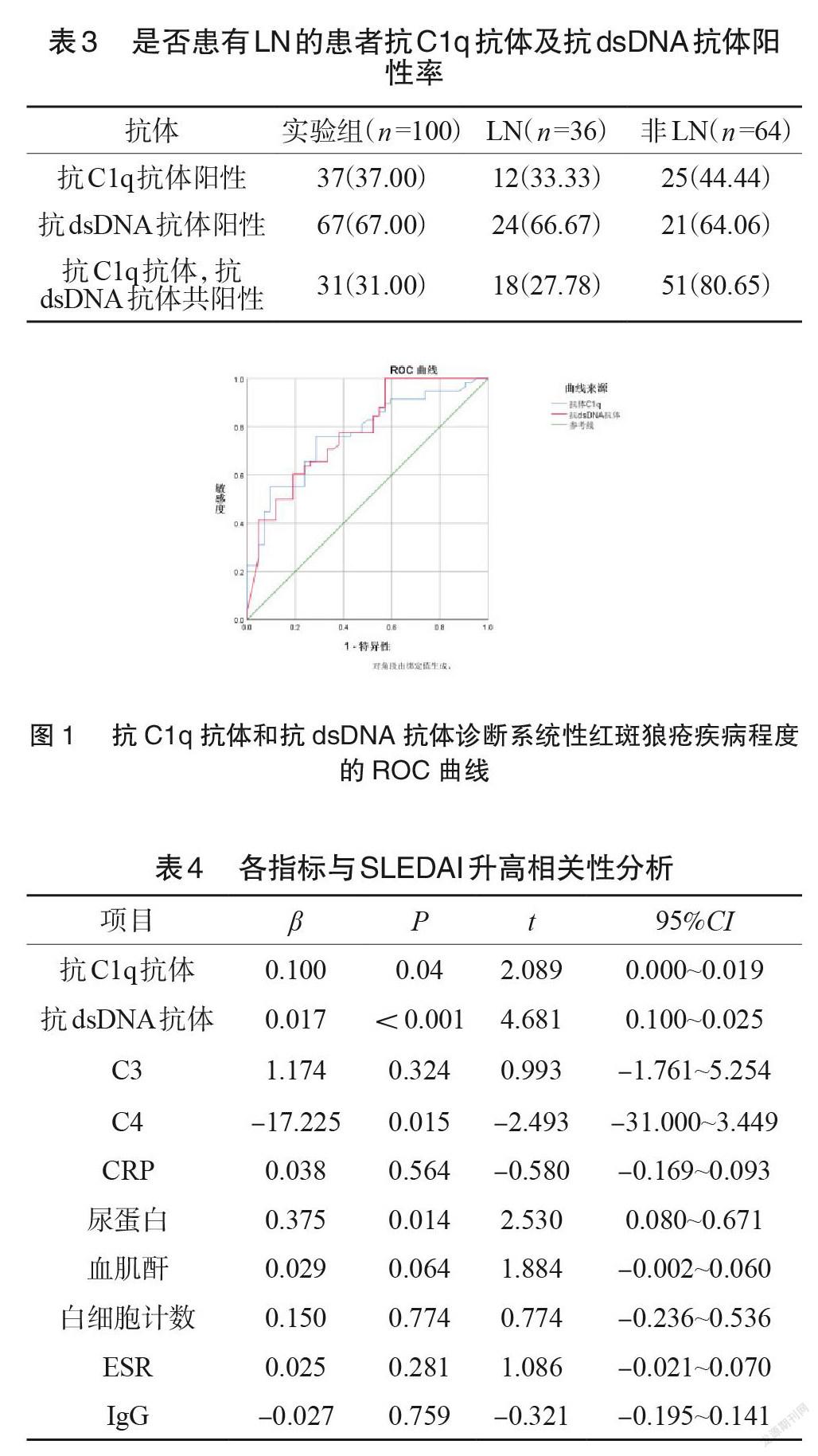
2.4抗C1q抗体和抗dsDNA抗体诊断系统性红斑狼疮疾病程度的ROC曲线(见图1)
分析抗C1q抗体、抗dsDNA抗体评估SLE低疾病活动度与中、高活动度的预测价值,绘制受试者工作曲线(ROC曲线),抗C1q抗体评估SLE疾病活动度的cut-off值为13.61,敏感度和特异度为75.90%和71.40%(AUC=0.769,95%CI:0.677~0.861);抗dsDNA抗体评估SLE疾病活动度的cut-off值为3.575,敏感度和特异度为100.00%和42.90%(AUC=0.777,95%CI:0.686~0.869)。
2.5SLEDAI的回归分析
将抗C1q抗体、抗dsDNA抗体、补体C1q、C3、C4、CRP、尿蛋白、血肌酐、白细胞、血沉、IgG与SLEDAI进行多元线性回归分析,(R2=0.615,P<0.001),结果显示补体C4降低,尿蛋白、血肌酐、抗dsDNA抗体及抗C1q抗体升高均与SLEDAI升高有关(P<0.05),见表4。
3讨论
本研究旨在讨论抗C1q抗体水平与SLE疾病严重程度的相关性,判断抗C1q抗体是否可以作为判断SLE疾病严重程度以及并发狼疮性肾炎的预测指标。结果显示,SLE组患者抗C1q抗体滴度更高(P<0.05);中、高活动组的抗C1q抗体明显高于低活动组,且中、高活动组补体C1q、C3、C4、C反应蛋白较低活动组降低;白细胞、抗dsDNA抗体及抗C1q抗体较低活动组升高。抗C1q抗体在SLE患者组更高,而且ROC的曲线下面积为0.769,均表明抗C1q抗体的阳性及数值对评估SLEDAI有一定的预测价值。现有的生物标志物并不能完全取代临床评估对SLE患者疾病活动性的作用,而且SLE的发病过程和临床表现在患者中异质性很大,所以现在急需临床标志物的组合可以评估SLE疾病活动以及是否有并发LN的风险。抗C1q抗体和抗dsDNA抗体联合检测可以提高对SLE疾病严重程度的预测价值。已有研究证实SLEDAI和LN的发病与抗dsDNA抗体,抗核小体抗体,抗组蛋白抗体及抗C1q抗体相关[9]。与抗核小体抗体相比,抗C1q抗体与LN的关系更密切,而抗核小体抗体与抗C1q抗体双阳性与血管炎和低C3血症显著相关(P<0.05)[10]。有报道称,抗C1q抗体与抗dsDNA及SLEDAI均呈显著正相关,抗C1q抗体与C3和C4呈显著负相关,表明抗C1q抗体可作为活动性狼疮,特别是肾炎的有用标记物[11]。一项研究中表明对肾活检标本进行抗C1q抗体免疫荧光染色,其结果与患者血清抗C1q抗体显著相关(P<0.05),并且血清抗C1q抗体滴度与SLEDAI(OR=1.35)、低C4血症(OR=3.11)及皮肤黏膜表现独立相关[12]。在一项研究中,抗C1q抗体及抗dsDNA抗体检测与LN活检的疾病严重程度相关,表明两种抗体同时存在可以作为SLE患者预测LN有价值的诊断性生物标志物[13]。补体C1q是补体系统首个成分,作为补体经典途径的激活剂,大量产生与凋亡细胞结合,使得抗原表位大量暴露于免疫系统。刺激免疫系统产生抗C1q抗体与C1q形成免疫复合物,完全激活补体经典途径,导致组织损伤加剧。同时,抗C1q抗体可能会阻碍C1q清除凋亡细胞的作用,导致SLE发病和疾病进展。抗C1q抗体的监测可以作为检测SLE疾病活动度的生物标志物,并且可以区分低活动度和中高活动度患者,可以通过多种抗体联合监测识别出高LN风险的患者,与抗dsDNA聯合监测进行SLE疾病活动度的纵向监测患者治疗效果和疾病进展在未来的临床诊疗中有巨大前景。D4E45D6A-7C2D-46DF-9624-BB1D2FBEC8DF
