急性Stanford A型主动脉夹层术后截瘫继发脑耗盐综合征1例
2022-06-08罗天会向玉萍戴小容张晓霞
罗天会,向玉萍,曾 玲,戴小容,张晓霞,曹 舸
1 四川大学华西护理学院/ 四川大学华西医院重症医学科胸外ICU,四川 成都 610041
2 四川大学华西医院乳腺外科,四川 成都 610041
3 四川大学华西医院心脏大血管外科,四川 成都 610041
脑耗盐综合征(cerebral salt-wasting syndrome,CSWS)是一种中枢神经系统疾病继发导致的水盐代谢紊乱,由Peters等[1]于1950年提出,临床上较为少见,与抗利尿激素分泌失调综合征(syndrome of inappropriate secretion of antidiuretic hormone,SIADH)的症状相似,极易导致误诊[2-3],常见于颅脑损伤[4]、颈脊髓损伤[5-6]等中枢神经系统疾病,在急性Stanford A型主动脉夹层(acute Stanford type A aortic dissection,ATAAD)外科修复术后患者中鲜见报道。本文报道1例ATAAD外科行“主动脉瓣成形术+升主动脉、主动脉弓置换术+降主动脉支架植入术+卵圆孔缝合术”,术后下肢截瘫继发严重中枢性低钠血症患者,确诊为CSWS,经过较长时间的诊疗及护理,最终痊愈出院。本文总结该例ATAAD术后截瘫继发中枢性低钠血症患者的诊疗经过,探讨相关经验。
1 病历资料
患者男性,58岁,2021年8月24日21:25因“突发胸前区疼痛9 h”入院。急诊主动脉夹层计算机断层扫描(computed tomography,CT)检查提示主动脉夹层向前累及主动脉根部、主动脉窦部,向上累及弓上三分支、右侧颈总动脉,向下累及胸腹主动脉至肾动脉水平,双侧颈总动脉近段真腔重度狭窄。既往史:高血压史15年,规律服用降压药物,血压控制不佳,最高血压160/100 mmHg(1 mmHg =0.133 kPa);患有肺结核,口服利福平治疗中;2014年9月曾行左侧颈动脉及椎动脉支架手术。入院后积极完善术前准备,急诊行体外循环下“主动脉瓣成形+升主动脉、主动脉弓置换+降主动脉支架植入术+卵圆孔缝合术”,术中进行脑保护,采用腋动脉联合股动脉插管、中低温停循环技术、右侧腋动脉顺行性脑灌注,并全程使用脑氧饱和度监测技术,手术时间384 min,体外循环时间177 min,主动脉阻断时间114 min,术毕入重症监护病房监护。
术后3 h 25 min时患者清醒,四肢肌力3级;5 h 后出现下肢肌力下降,但触觉、痛觉、温度觉等感觉正常,考虑为术后脊髓缺血,给予甘露醇脱水以降低颅内压,以及甲强龙抗炎,请神经内科医师会诊,确诊截瘫,行腰大池脑脊液穿刺置管引流术,术后5 d拔除腰大池脑脊液引流管。术后截瘫及脑脊液引流情况见表1。
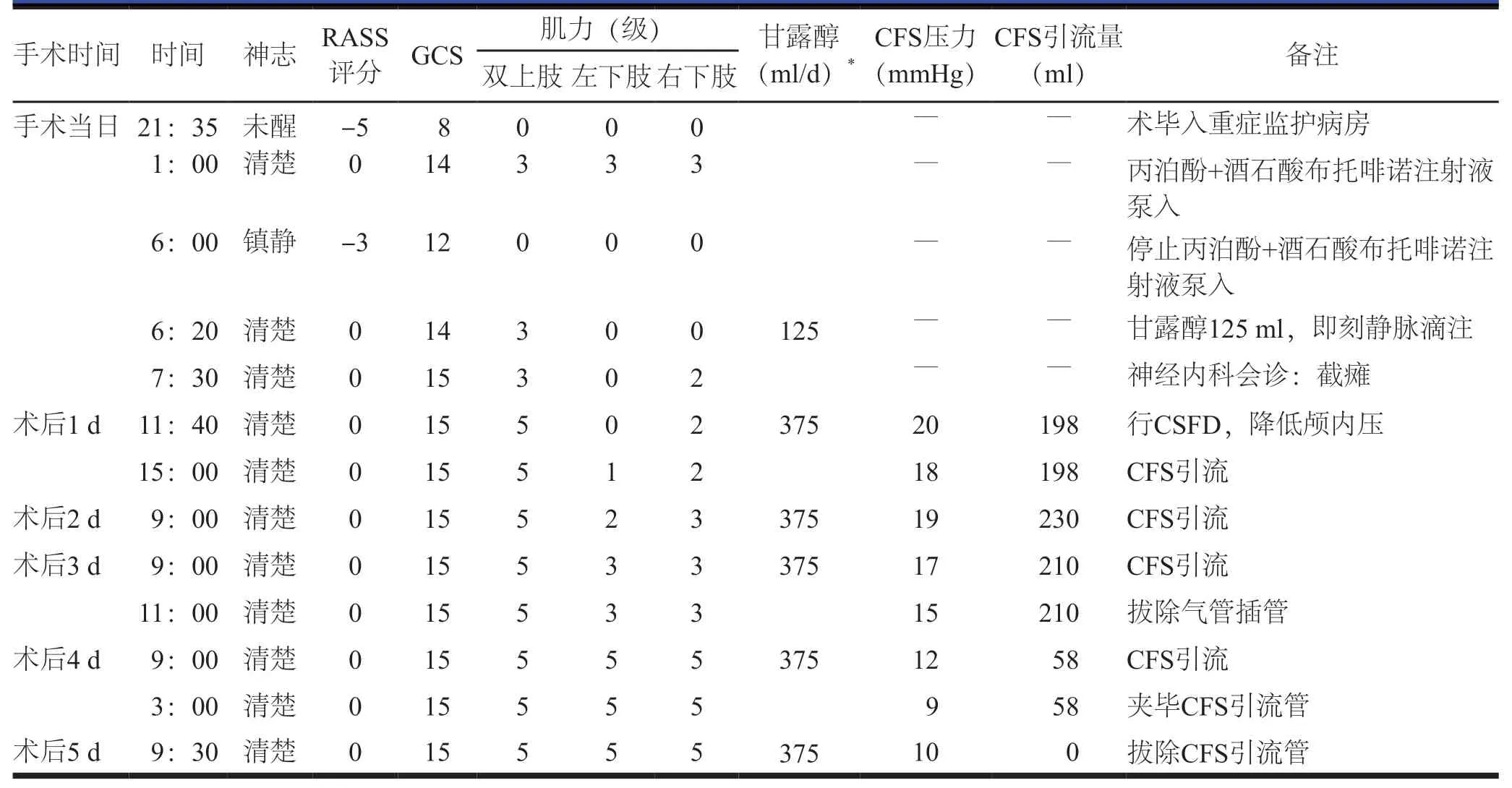
表1 术后截瘫及脑脊液引流情况
术后6~8 d,患者出现高热症状,痰培养检出鲍曼不动杆菌,抗生素由头孢哌酮钠舒巴坦钠(每次3 g,每日3次)逐渐升级为美罗培南(每次1 g,每日3次)联合万古霉素(每次1 g,每日2次)抗感染治疗,并给予补液治疗。患者血钠逐渐下降至126 mmol/L,考虑为钠排出过多、补充不足所致外源性低钠血症。术后9 d,患者体温下降,白细胞计数及中性粒细胞百分比均明显下降(表3),感染得到有效控制,但血钠明显下降,低于120 mmol/L,遵医嘱口服高钠食物、静脉补钠,请内分泌科医师会诊以确定出现低钠血症的原因。会诊意见:尿量尚可,皮质醇激素相关检查结果无异常,尿量减少后血钠有所升高,考虑为SIADH。遵医嘱继续监测电解质水平、水钠出入量、尿钠水平及血钠水平等指标,会诊当日开始限水治疗,控制每日饮水量为600~800 ml,静脉补充高钠溶液,每日血钠水平波动控制在8~10 mmol/L,静脉滴注去氨加压素。限水治疗第2天患者尿量、尿钠总量、尿钠水平均上升(表2),考虑为CSWS。及时调整治疗方案,不限液,继续静脉补钠,保持出入量平衡并适当入量多于出量,口服强的松(每次5 mg,每日1次)3 d,患者血钠水平缓慢上升,尿量明显减少,术后13 d 转回心血管外科普通病房继续进行治疗,术后21 d 出院,出院后1周(术后27 d)复查,血钠水平恢复至正常。术后血钠及出入量情况见表3。
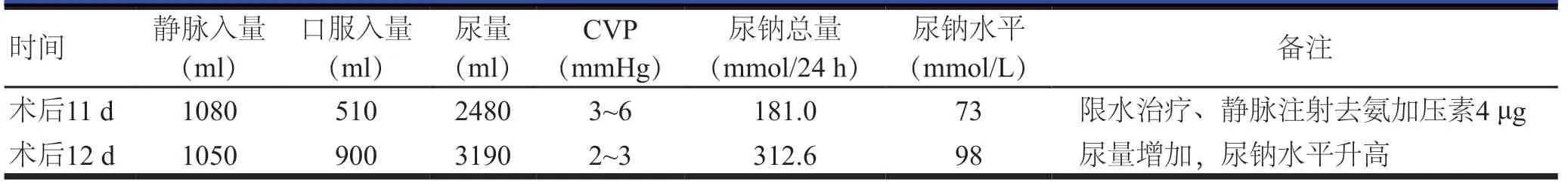
表2 限水治疗前后尿量及尿钠情况
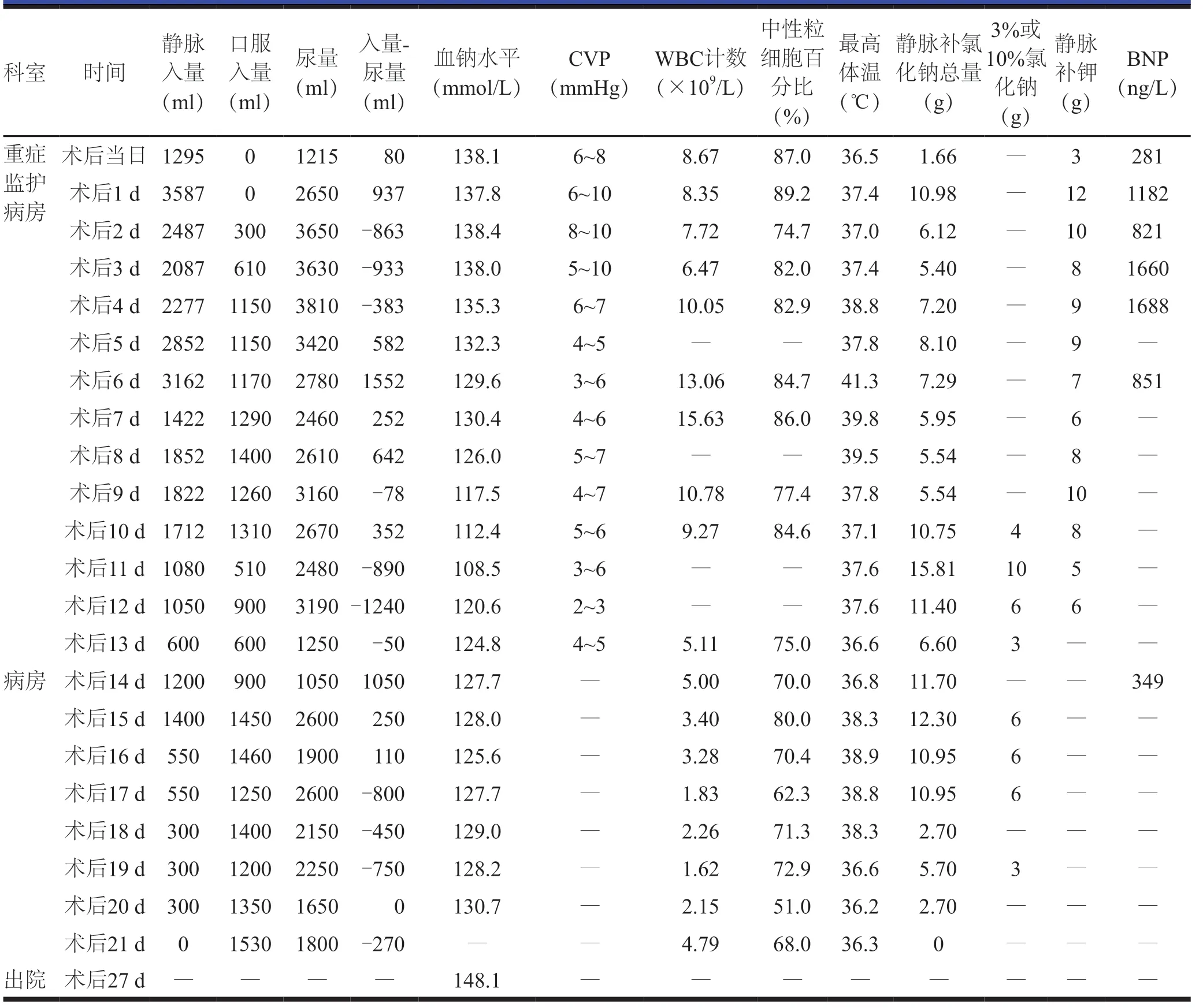
表3 患者术后血钠及出入量情况
2 讨论
2.1 ATAAD 术后截瘫高危患者的早期识别及处置
截瘫在ATAAD 患者降主动脉支架术后的发生率约为2.37%[7],通常继发于脊髓缺血,包括肋间动脉、腰动脉、根最大动脉或椎动脉闭塞、术中脊髓有效血运重建失败和脊髓的缺血再灌注损伤[8]。有研究发现,CSFD是治疗主动脉夹层术后脊髓损伤确切有效的方法[9]。本例患者因7年前行左侧颈内动脉和椎动脉支架手术,且术前颈部血管造影提示双侧颈总动脉近段真腔重度狭窄,术中行降主动脉支架植入术,是截瘫高危患者。术后早期每小时监测神志、瞳孔、四肢肌力、GCS,术后10 h 确诊截瘫,行CSFD,初始压力20 mmHg(266 mmH2O)(1 mmH2O=0.0098 kPa),持续监测CFS压力并参考压力值控制小时CFS引流量,保持每日引流量不超过300 ml。术后5 d截瘫症状消失,拔除引流管。
2.2 外源性低钠血症与中枢性低钠血症的鉴别
本例患者术前有结核病史,出现低热、盗汗症状;既往有高血压病史,长期低钠饮食;加之术后截瘫,采用甘露醇降低颅内压,术后前5 d每日尿量3500 ml 左右,血钠水平下降至130 mmol/L左右,考虑为排出过多所致低钠血症。术后6~8 d,患者出现持续高热、大汗、纳差的症状,血钠水平缓慢下降,临床症状不典型;没有出现过意识障碍的表现,仍考虑为排出过多、补充不足所致低钠血症。术后9 d,感染得到有效控制,静脉补钠量与前一天相同(氯化钠5.54 g),口服入量相似,尿量比前一天多550 ml,但血钠水平急剧下降至120 mmol/L以下,考虑患者继发了中枢性低钠血症。ATAAD 术后若出现脊髓损伤、脑出血、脑卒中等神经系统并发症,术后应密切监测患者血钠水平的变化情况,当血钠下降至130 mmol/L时,优先考虑中枢性低钠血症的可能。
2.3 诊断性治疗对中枢性低钠血症的鉴别意义
临床上,引起中枢性低钠血症的主要原因分为SIADH 和CSWS两种。两种综合征的临床表现及实验室检查相似,但治疗原则相反[3],因此,在开始治疗前,需先鉴别。目前,SIADH 的诊断标准[10]如下:(1)血清钠水平<135 mmol/L,血浆渗透压下降<275 mOsm/kg;(2)尿钠水平>30 mmol/L,尿渗透压>100 mOsm/kg;(3)无脱水及水肿的临床表现和证据;(4)肾、肾上腺及甲状腺功能正常;(5)近期未使用利尿剂。CSWS的诊断标准[11]如下:(1)低钠血症,血清钠水平<135 mmol/L;(2)尿钠水平>30 mmol/L;尿渗透压>100 mOsm/kg;(3)24 h尿量异常;(4)中枢神经系统疾病;(5)存在全身性脱水的表现;(6)心功能正常,中心静脉压降低且<6 cmH2O(1 cmH2O=0.098 kPa)。通过检测内分泌激素、血清钠、尿钠水平均不能对SIADH 和CSWS 进行有效判断,两者的主要鉴别点为血容量和对限水试验的反应[12]。导致CVP 受影响的干扰因素较多,对血容量监测的意义有限,有研究指出对鉴别困难的中枢性低钠血症可采用限水试验,进行限水试验后,若血浆渗透压升高,尿钠排出量减少,则为SIADH;若症状加重,则为CSWS[13]。本例患者请内分泌代谢科医师会诊时,综合尿量、血钠、内分泌激素水平及临床症状等情况考虑为SIADH,术后11 d行限水治疗,术后12 d患者的尿量、尿钠总量、尿钠水平均增加,确诊为CSWS。有研究发现,早期出现的低钠血症与医源性脱水及SIADH有关,晚期出现或持续时间较长的重症低钠血症患者以CSWS为主[14]。该患者早期的轻度低钠血症与医源性脱水相关,出现中枢系统并发症(截瘫)8 d后发生的重度低钠血症更符合CSWS。ATAAD 术后合并中枢神经系统并发症后期继发的难以确诊的严重低钠血症多为CSWS,可在充分的监测及护理下先进行试验性补液治疗,保持水钠出入平衡或在血容量低的情况下适当补液,而非限水治疗。
ATAAD 术后神经系统并发症高发,术后早期应加强对神经系统并发症的识别及处置;在术后使用甘露醇及利尿剂降低颅内压的情况下应加强对血钠水平的监测。在正常补钠的情况下,若血钠水平低于130 mmol/L,应考虑中枢性低钠血症的可能;后期出现难以诊断的中枢性低钠血症可在充分的监测及护理下行诊断性治疗以确诊CSWS。
