心肺复苏术自主循环恢复患者预后的相关因素分析
2022-05-25冯智娟刘树元辛大宇
冯智娟 刘树元 辛大宇
在中国,每年约有50万人发生心搏骤停[1],心搏骤停是导致死亡的重要原因之一,也是一线临床医师最为棘手的问题之一。目前CPR仍是抢救心搏骤停的方法之一,但CPR抢救成功率仅为25.8%[2]。因此,寻找影响CPR自主循环恢复患者预后的相关危险因素具有重要意义。近年研究发现,中性粒细胞计数/淋巴细胞计数比值(NLR)、血小板计数/淋巴细胞计数比值(PLR)在预测肺栓塞、脑出血、急性呼吸窘迫等危重疾病中作为预后的预测标记物效果良好[3-7]。但目前有关NLR、PLR在CPR中研究的报道较少。本研究回顾性单中心分析NLR、PLR在CPR自主循环恢复患者预测预后价值,以期为CRP预后判断寻求有效的参考指标,现报道如下。
1 资料与方法
1.1 一般资料
选取2015-01-2021-01,我院经CPR且自主循环恢复的住院患者290例,纳入标准:(1)年龄>18岁;(2)进入ICU>24h(行CPR患者)。排除标准:(1)颅内出血急性期患者;(2)近两周行过大手术患者;(3)患者法定监护人或直系亲属要求停止CPR或继绝CPR者;(4)资料不全者。纳入病例中男166例,女124例,年龄(61.33±11.67)岁,均依据2015年美国心脏学会心肺复苏与心血管急救指南进行治疗。根据CPR后30天内患者存活情况分为存活组(n=132)和死亡组(n=158)。两组一般资料见表1,组间差异无统计学意义(P>0.05)。
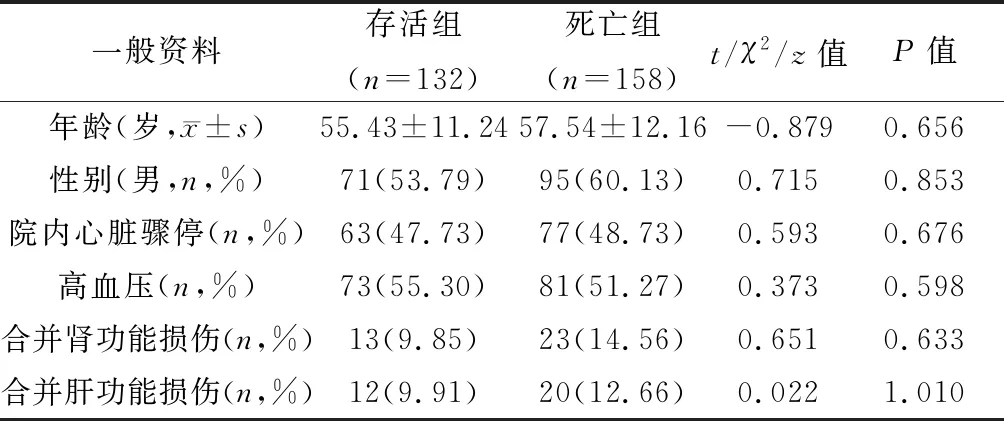
表1 入组患者基线资料比较
1.2 观察指标和方法
本研究为回顾性单中心临床观察性研究。参照Karatas[8]计算患者CPR后24h内以及48-72h内NLR=N(109/L)/L(109/L)和PLR=P(109/L)/L(109/L)。
其它辅助治疗情况:统计患者CPR后24h内以及48-72h内血管活性药物、机械通气以及肾脏替代治疗应用情况。
1.3 统计学处理
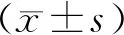
2 结 果
2.1 两组CPR后有关指标水平比较
CPR后24h内,死亡组PLR显著低于存活组(P<0.05);CPR后48-72h内,死亡组NLR明显高于存活组(P<0.05);CPR后24h和48-72h内,死亡组机械通气使用率均高于存活组(P<0.01),两组间其它指标差异均无统计学意义(P>0.05)。见表2和表3。
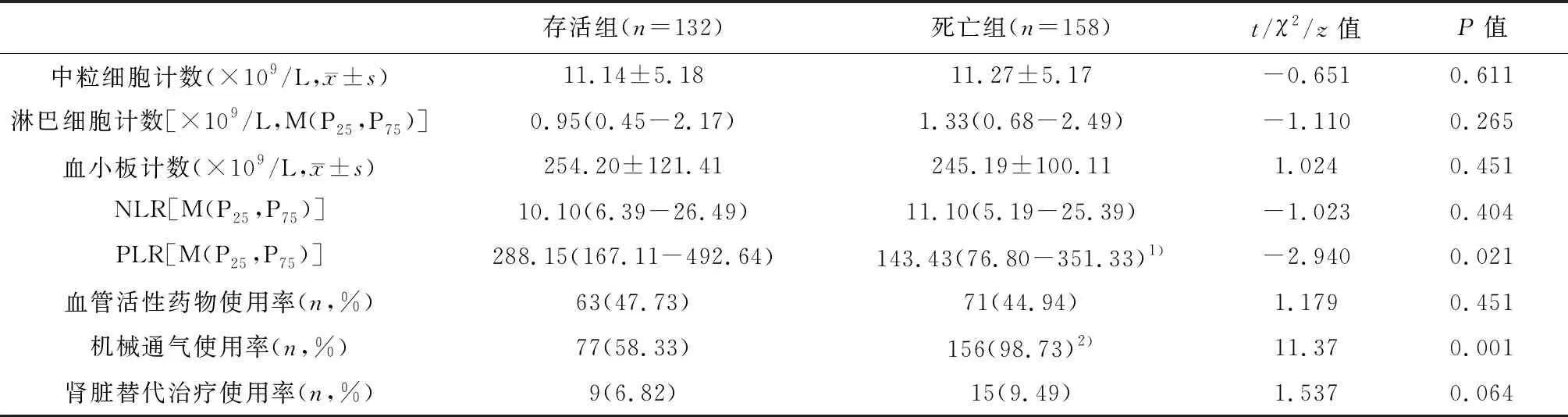
表2 两组患者CPR后24h内有关指标水平比较
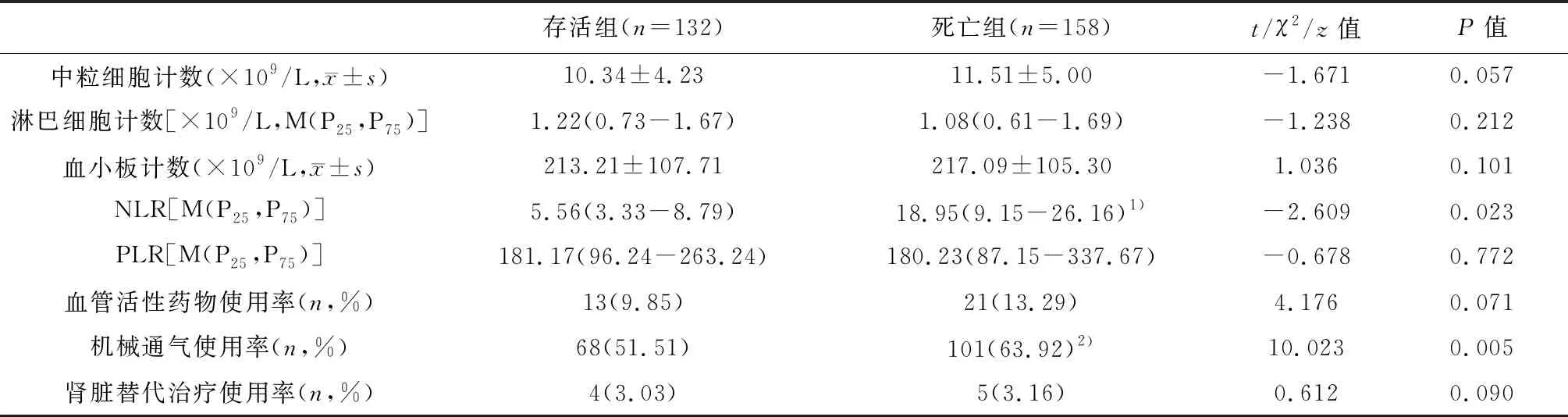
表3 两组患者CPR后48-72h内有关指标水平比较
2.2 Logistic回归分析CPR后死亡的危险因素
以患者CPR后是否发生死亡为因变量,以CPR后24h内PLR和CPR后48-72h内NLR为协变量进行Logistic回归分析,结果显示CPR后48-72h内NLR水平升高(OR=1.209,95%CI:1.019-1.462)是CPR患者30天内发生死亡的独立危险因素。见表4。
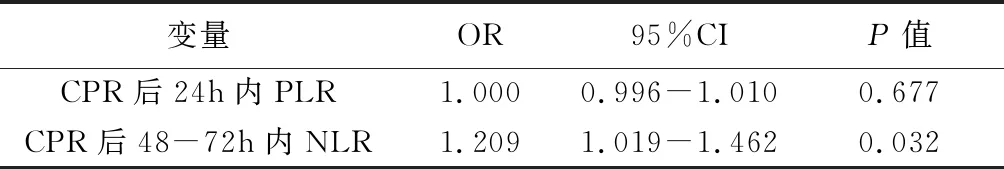
表4 Logistic回归分析入院死亡率的独立危险因素
2.3 NLR对CPR自主循环恢复患者预后判断的ROC曲线分析
ROC曲线分析显示,CPR后48-72h内NLR对CPR自主循环恢复患者预后的ROC曲线下面积为0.863(95%CI:0.744-0.898),通过约登指数计算出计算出NLR最佳截断值为2.37×109/L、敏感度为88%,特异度为89.9%。见图1。
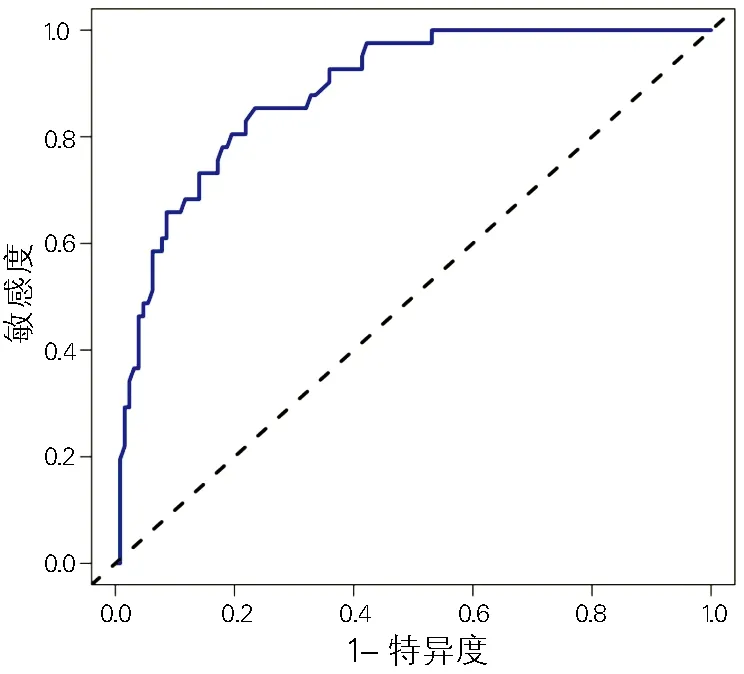
图1 NLR对CPR自主循环恢复患者预后判断的ROC曲线
3 讨 论
心跳骤停患者经CPR后自主循环可恢复,但其死亡率仍很高。近年来,关于NLR的研究较多,其与炎症和肿瘤的发生发展具有相关性,但是NLR在CPR中的报道较少。本研究显示,CPR后24h内PLR较低和CPR后48-72h内NLR较高是影响患者预后的重要因素。
NLR是反映机体自身免疫炎症反应紊乱的标记物,目前应用于结肠癌、卵巢癌的预防中。Shi等[9]在脑损伤实验中发现,中性粒细胞浸润缺血性脑组织与缺血性脑损伤有关。缺血-再灌注损伤所引发的炎症级联反应,使脑循环中聚集大量白细胞,外周循环白细胞对缺血损伤反应迅速。缺氧缺血性损伤后,外周循环中性粒细胞计数増加,淋巴细胞计数减少。淋巴细胞数量明显减低反映获得性免疫功能抑制。因此,中性粒细胞和淋巴细胞水平以及二者比值可提供整个炎症过程的综合信息[10]。 本研究发现,CPR且自主循环恢复的住院患者,CPR后24h内死亡组和存活组NLR无统计学差异,CPR后48-72h内,死亡组NLR明显高于存活组。NLR是CPR自主循环恢复患者死亡的独立危险因素。提示NLR可作为CPR自主循环恢复患者预后判断的重要参考指标。
PLR反映了血小板和淋巴细胞计数变化,做为全身炎症反应的重要标志物,已被临床广泛研究与运用到预防各种肿瘤、凝血酶原性和代谢性疾病的实验中。PLR更能有效地预测系统性炎症患者的预后结局[11]。目前尚无PLR与CPR且自主循环恢复患者预后的相关性研究。本研究观察发现,CPR后24h内,死亡组PLR显著低于存活组,CPR后48-72h内两组PLR比较,差异无统计学意义(P>0.05),提示持续的炎症反应预示着不良的预后结局。
本研究为回顾性单中心分析患者的临床资料,患者临床资料均为本院医疗记录,未对其它炎症反应细胞进行观察(例如C反应蛋白、IL-6、NSE与S100B蛋白等)[12-14],可能会存在一定的局限性和偏倚。希望未来通过联合试验检测出更多的标志物增加对CPR且自主循环恢复患者的预后判断。总之,CPR且自主循环恢复患者存活组NLR和PLR均随着CPR后时间的推移呈下降趋势,而死亡组则随着CPR后时间的推移呈上升趋势,这与Weiser等[15]研究结果一致。Logistic回归分析,结果显示CPR后48-72h内NLR水平升高(OR=1.209,95%CI:1.019-1.462)是CPR患者死亡的独立危险因素。NLR和PLR可以帮助CPR且自主循环恢复患者的预后作出判断。此外列线图模型的ROC曲线的AUC为0.863(95%CI:0.744-0.898),提示,本研究列线图的预测精准度较好。综上所述,CPR后48-72h内NLR水平升高为影响CPR患者死亡的独立危险因素。NLR和PLR可以帮助CPR且自主循环恢复患者的预后作出判断。
◀
