老年脑梗死合并冠心病患者血清PTX3、Lp-PLA2水平与颈动脉斑块稳定性的相关性研究
2022-05-09苏国军韩瑞璋李斌
苏国军 韩瑞璋 李斌
冠心病(coronary heart disease,CHD)是主要由冠状动脉硬化所致的一种缺血性心脏病[1]。脑梗死(cerebral infarction,CI)是一种以脑血栓为主的脑部血液供应障碍,其发生可能与脑动脉粥样硬化、脑供血不足等因素有关[2]。临床上常见CI合并CHD的情况,而动脉粥样硬化可能是两者共同病理基础[3-4]。既往研究指出,炎症反应参与动脉粥样硬化斑块形成和发展过程[5-6]。五聚素3(pentraxin 3,PTX3)是一种炎性指标,主要由斑块组织中的炎症细胞、血管平滑肌细胞、脂肪细胞等细胞分泌,在判断动脉粥样硬化程度方面具有一定价值[7-8]。脂蛋白相关磷脂酶A2(lipoprotein-associated phospholipase A2,Lp-PLA2)主要产生于成熟单核-巨噬细胞及泡沫细胞等,可诱导血小板活化因子水解,继而影响动脉粥样硬化斑块的稳定性[9-10]。本研究尝试对老年CI合并CHD患者血清PTX3、Lp-PLA2水平与颈动脉不稳定斑块的相关性作一探讨,旨在为临床个性化治疗方案的决策与实施提供参考。
1 对象和方法
1.1 对象 选取中国人民解放军陆军第七十二集团军医院2017年6月至2020年6月收治的129例老年CI合并CHD患者为研究对象,其中男82例,女47例;年龄61~76(68.78±5.70)岁;存在颈动脉不稳定斑块72例,稳定斑块36例,无斑块21例。纳入标准:(1)符合《中国急性缺血性脑卒中诊治指南2014》[11]中急性CI的诊断标准,且经头颅CT和(或)MRI检查确诊;(2)经冠状动脉CT血管造影检查证实为CHD;(3)经颈动脉超声检查证实有无斑块形成,其中稳定斑块主要表现为高回声、不均质回声,不稳定斑块主要表现为低回声或不规则无回声区;(4)年龄>60岁。排除标准:(1)合并肝、肾等其他重要脏器病变;(2)合并心肌炎、风湿性心脏病或其他器质性心脏病;(3)最近14 d服用过抗生素、激素、抗凝药物等;(4)存在凝血功能紊乱或活动性出血;(5)烟雾病、血管炎或其他原因所致的CI;(6)精神行为异常。本研究经本院医学伦理委员会审查通过,所有患者或家属知情同意。
1.2 方法
1.2.1 资料收集 采用调查问卷方式收集3组基线资料,包括性别、年龄、体重指数、吸烟史、饮酒史、高同型半胱氨酸血症患病情况以及入院时血压、颈动脉内膜中层厚度(intima media thickness,IMT)、血脂指标、PTX3、Lp-PLA2等。入院后24 h内使用TOHSIBA Aplio 400型颈动脉超声仪器(日本东芝公司)测量IMT,使用BS-600型全自动生化分析仪(迈瑞生物医疗电子股份有限公司)检测血脂指标,使用酶联免疫吸附试剂盒(规格:96人份/盒,批号:20100314、20100413,上海酶联生物科技有限公司)测定血清PTX3、Lp-PLA2水平。
1.2.2 治疗方法 所有患者予以利尿、纠正电解质紊乱、降颅内压、扩血管、降脂、降血压、抗血小板聚集等对症处理。使用90 d后改良Rankin量表(modified Rankin scale,mRS)评估患者预后,其中mRS评分<2分定义为预后良好,≥2分定义为预后不良[12]。资料以表示,多组间比较采用单因素方差分析,
1.3 统计学处理 采用SPSS 22.0统计软件。计量两两比较采用SNK-q检验;计数资料组间比较采用χ2检验。老年CI合并CHD患者颈动脉斑块稳定性的影响因素采用多因素logistic回归分析;PTX3、Lp-PLA2与颈动脉斑块稳定性的相关性采用Spearman秩相关分析;PTX3、Lp-PLA2及两者联合预测老年CI合并CHD患者预后的效能采用ROC分析。P<0.05为差异有统计学意义。
2 结果
2.1 3组患者临床资料比较 3组患者IMT及血清PTX3、Lp-PLA2水平比较,差异均有统计学意义(均P<0.05),进一步作两两比较显示,不稳定斑块组>稳定斑块组>无斑块组(均P<0.05);3组患者其他资料比较,差异均无统计学意义(均P>0.05),见表1。

表1 3组患者临床资料比较
2.2 影响老年CI合并CHD患者颈动脉斑块稳定性的多因素分析 以上述差异有统计学意义的3个因素为自变量、颈动脉斑块稳定性为因变量(0=稳定,1=不稳定)进行多因素logistic回归分析,结果显示IMT≥1.55 mm(OR=2.386)、PTX3≥2.78μg/L(OR=2.063)、Lp-PLA2≥52.61μg/L(OR=1.845)是老年CI合并CHD患者颈动脉斑块不稳定的危险因素(均P<0.05),见表2。
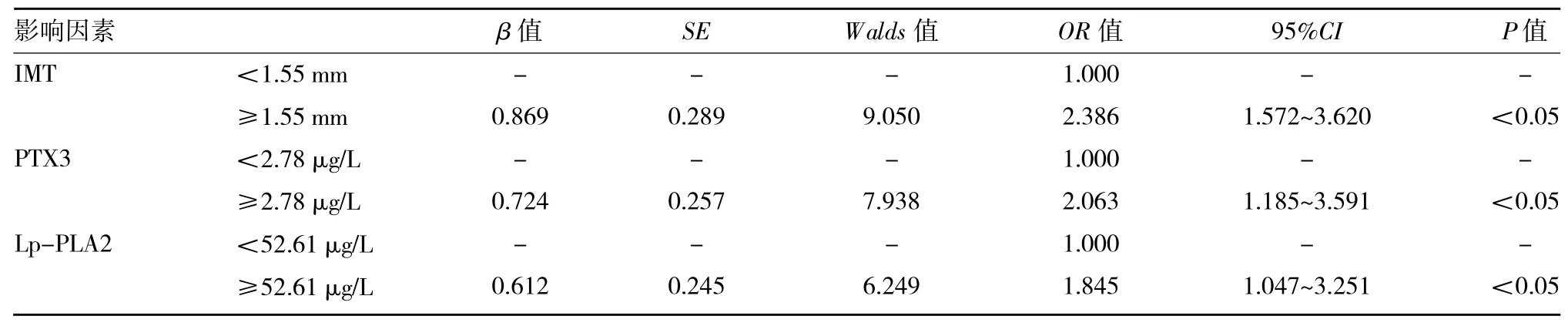
表2 影响老年CI合并CHD患者颈动脉斑块稳定性的多因素分析
2.3 PTX3、Lp-PLA2与颈动脉斑块稳定性的相关性分析 Spearman秩相关分析显示,血清PTX3、Lp-PLA2水平与颈动脉斑块稳定性存在相关性(rs=0.703、0.651,均P<0.05),见图1。
2.4 PTX3、Lp-PLA2及两者联合预测老年CI合并CHD患者预后的效能分析 90 d后预后不良31例,血清PTX3、Lp-PLA2水平分别为(3.15±0.49)、(72.55±22.05)μg/L;预后良好98例,血清PTX3、Lp-PLA2水平分别为(2.51±0.67)、(42.72±17.39)μg/L。PTX3、Lp-PLA2及两者联合预测老年CI合并CHD患者预后的AUC分别为0.775、0.819和0.880,见表3和图2。
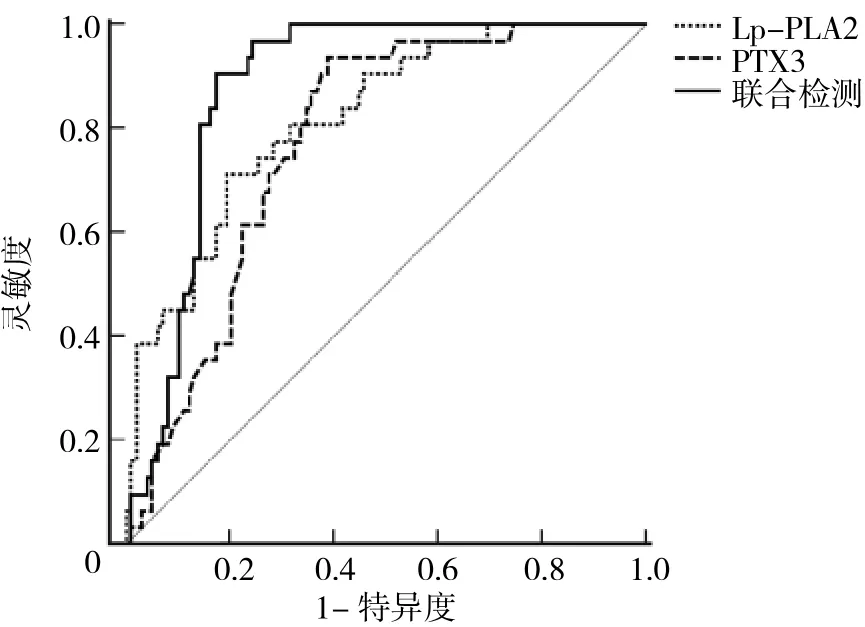
图2 PTX3、Lp-PLA2及两者联合预测老年脑梗死合并冠心病患者预后的ROC曲线
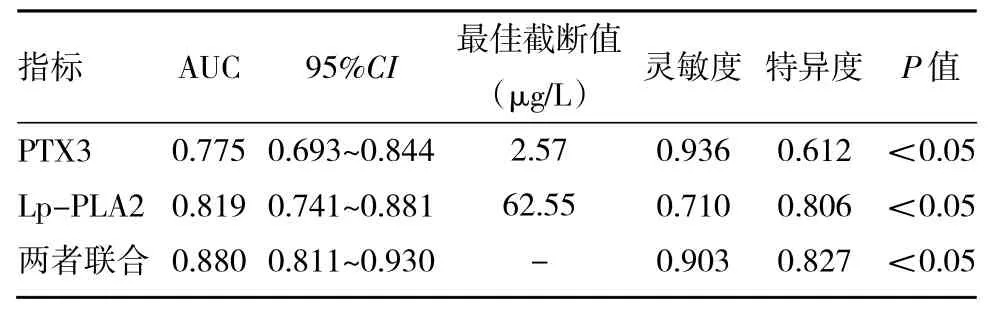
表3 PTX3、Lp-PLA2及两者联合预测老年CI合并CHD患者预后的效能
3 讨论
PTX3是一种急性反应蛋白,与C反应蛋白比较,能准确地反映动脉粥样硬化病变的局部炎症[13-14]。曹端华等[15]研究表明,PTX3是影响颈动脉粥样硬化斑块稳定性的危险因素,血清PTX3水平越高则斑块越不稳定,与本研究结果一致。笔者分析原因可能有以下两个方面:(1)血清PTX3水平升高可刺激血管内皮组织因子表达,诱导细胞凋亡,导致血管内血液高凝,进而促使颈动脉粥样硬化斑块形成;(2)PTX3能促使氧化低密度脂蛋白扩大炎症反应,还能结合纤维母生长因子2、生成复合物等产生竞争性抑制作用,进而生成较薄且易破裂的纤维帽斑块,诱导颈动脉斑块破裂。本研究进一步分析发现,老年CI合并CHD患者血清PTX3水平与颈动脉斑块稳定性存在相关性,这可能与血清PTX3水平异常升高在一定程度上能刺激内皮组织因子表达,升高低密度脂蛋白胆固醇水平,导致血管壁大量脂肪沉积,血管壁弹性被抑制,进而诱导血小板聚集有关[16-17]。最后作ROC曲线分析显示,当血清PTX3水平最佳截断值为2.57μg/L时,其预测老年CI合并CHD患者预后的AUC、灵敏度、特异度分别为0.775、0.936、0.612,提示PTX3对老年CI合并CHD患者预后不良的早期预测具有一定的价值。
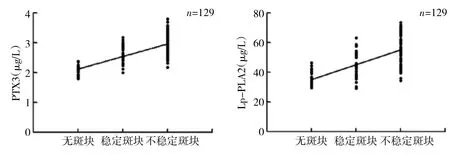
注:PTX3为五聚素3;Lp-PLA2为脂蛋白相关磷脂酶A2
Lp-PLA2是一种血管特异性标志的炎症因子,临床上多用于急性CI和CHD患者动脉粥样硬化斑块的预测[18-19]。本研究结果显示,不稳定斑块组血清Lp-PLA2水平较稳定斑块组明显升高。笔者分析相关机制可能是受Lp-PLA2表达刺激,低密度脂蛋白中氧化卵磷脂成分被分解为游离脂肪酸、溶血卵磷脂,通过内皮细胞诱导黏附因子、细胞因子大量产生,继而增加巨噬细胞含量,促使摄入氧化型游离脂肪酸转变为泡沫细胞,继而在血管内膜聚集吸附,从而降低颈动脉斑块稳定性[20]。进一步作多因素logistic回归分析显示,Lp-PLA2≥52.61μg/L患者发生颈动脉斑块不稳定的风险是Lp-PLA2<52.61μg/L患者的1.845倍,这与李凤等[21]研究结果存在一定差异,可能与纳入对象及样本量不同等有关。此外,本研究还发现,Lp-PLA2对老年CI合并CHD患者预后不良的早期预测具有一定的价值,这可能是由于随血清Lp-PLA2水平的增加,颈动脉斑块阻塞颅内血管的风险也明显升高,易导致梗死体积增大,神经功能缺损程度加重,从而影响预后。然而,Lp-PLA2单独预测老年CI合并CHD患者的预后存在一定局限性,灵敏度较低。因此,本研究采用PTX3与Lp-PLA2联合预测老年CI合并CHD患者的预后,结果显示AUC、灵敏度、特异度分别为0.880、0.903、0.827,这提示两者联合检测有望成为老年CI合并CHD患者预后的重要预测手段,以指导临床开展个性化精准治疗,促进患者预后的改善。
综上所述,老年CI合并CHD患者血清PTX3、Lp-PLA2水平与颈动脉斑块稳定性密切相关,两者联合检测对患者预后评价有一定的参考价值。
