NT-proBNP联合ScvO2在脓毒性休克患者容量管理指导中的意义
2022-05-09马俊谢沥影周雨希范小龙唐小霞余庆华黎智宾
马俊 谢沥影 周雨希 范小龙 唐小霞 余庆华 黎智宾


【摘要】 目的:分析氨基末端利鈉肽前体(NT-proBNP)和中心静脉血氧饱和度(ScvO2)联合监测对脓毒性休克患者容量管理的临床价值。方法:将2019年1月-2020年12月佛山市高明区人民医院收治的脓毒性休克患者90例,根据不同治疗方式分为对照组、NT-proBNP组和联合组,每组30例。所有患者入ICU后给予复苏治疗,NT-proBNP组在对照组基础上增加BNP复苏指标,联合组在NT-proBNP组基础上增加ScvO2复苏指标,观察复苏前后各指标与NT-proBNP、临床指标及预后、死亡与存活患者急性生理学和慢性健康评定标准Ⅱ(APACHEⅡ)评分和中心静脉血氧饱和度。结果:三组复苏后24、72 h的HR、ScvO2、NT-proBNP比较,差异均有统计学意义(P<0.05);且NT-proBNP组、联合组复苏后24、72 h的HR、NT-proBNP均低于对照组,ScvO2均高于对照组,差异均有统计学意义(P<0.05);NT-proBNP组、联合组复苏后24、72 h的HR与复苏后72 h 的NT-proBNP均低于复苏前,两组复苏后24、72 h的ScvO2与复苏后24 h的NT-proBNP均高于复苏前,对照组复苏后24、72 h的NT-proBNP均高于复苏前,复苏后72 h的HR低于复苏前,差异均有统计学意义(P<0.05)。三组临床指标及预后比较,差异均有统计学意义(P<0.05);且NT-proBNP组、联合组机械通气时间、入住ICU时间、住院时间均短于对照组,多器官功能障碍综合征及治疗1、4周后死亡人数均少于对照组,差异均有统计学意义(P<0.05)。三组治疗4周后,50例存活,40例死亡。与存活患者比较,死亡患者APACHEⅡ评分明显较高,中心静脉血氧饱和度明显较低,差异均有统计学意义(P<0.05)。结论:NT-proBNP和ScvO2均可作为评估脓毒性休克患者预后的有效指标,两者联合监测对液体复苏的指导作用优于单纯监测。
【关键词】 脑钠肽 中心静脉血氧饱和度 脓毒性休克 复苏
Significance of NT-proBNP Combined with ScvO2 in the Guidance of Volume Management of Patients with Septic Shock/MA Jun, XIE Liying, ZHOU Yuxi, FAN Xiaolong, TANG Xiaoxia, YU Qinghua, LI Zhibin. //Medical Innovation of China, 2022, 19(09): -152
[Abstract] Objective: To analyze the clinical value of combined monitoring of blood N-terminal natriuretic peptide precursor (NT-proBNP) and central venous oxygen saturation (ScvO2) for volume management in patients with septic shock. Method: Ninety patients with septic shock who treated in Foshan City Gaoming District People’s Hospital from January 2019 to December 2020 were selected and divided into the control group, NT-proBNP group and combination group according to different treatment methods, 30 cases in each group. All patients were given resuscitation treatment after admission to ICU, NT-proBNP group was given BNP resuscitation index on the basis of the control group, and the combination group was given ScvO2 resuscitation index on the basis of NT-proBNP group. The indexes and NT-proBNP, clinical indexes and prognosis, acute physiology and chronic health assessment standard Ⅱ (APACHEⅡ) score in dead and surviving patients and the central venous oxygen saturation were observed before and after resuscitation. Result: There were significant differences in HR, ScvO2 and NT-proBNP among three groups at 24 and 72 h after resuscitation (P<0.05). The HR and NT-proBNP in the NT-proBNP group and the combination group at 24 and 72 h after resuscitation were lower than those in the control group, and the ScvO2 were higher than those in the control group, and the differences were statistically significant (P<0.05). The HR at 24 and 72 h after resuscitation and NT-proBNP at 72 h after resuscitation in the NT-proBNP group and the combination group were lower than those before resuscitation, and the ScvO2 at 24 and 72 h after resuscitation and NT-proBNP at 24 h after resuscitation in two groups were higher than those before resuscitation, while the NT-proBNP in the control group at 24, 72 h after resuscitation were higher than those before resuscitation, and the HR at 72 h after resuscitation was lower than that before resuscitation, and the differences were statistically significant (P<0.05). There were significant differences in clinical indicators and prognosis among three groups (P<0.05). The mechanical ventilation time, time to admission to ICU, and hospitalization time of the NT-proBNP group and the combination group were significantly shorter than those of the control group, while numbers of the multiple organ dysfunction syndrome and deaths after 1 and 4 weeks of treatment in the NT-proBNP group and the combination group were significantly less than those of the control group, and the differences were statistically significant (P<0.05). After 4 weeks of treatment in three groups, 50 cases survived and 40 cases died. Compared with surviving patients, APACHEⅡ score of dead patients was significantly higher, and the central venous oxygen saturation was significantly lower, and the differences were statistically significant (P<0.05). Conclusion: Both NT-proBNP and ScvO2 can be used as effective indicators to evaluate the prognosis of patients with septic shock, and the combined monitoring is better than monitoring alone in guiding fluid resuscitation.
[Key words] Brain natriuretic peptide Central venous oxygen saturation Septic shock Resuscitation
First-author’s address: Foshan City Gaoming District People’s Hospital, Guangdong Province, Foshan 528500, China
doi:10.3969/j.issn.1674-4985.2022.09.037
脓毒症是重度感染、创伤、烧伤等常见危重疾病的并发症,可导致脓毒性休克,国内发病率较高。脓毒性休克主要依靠早期液体复苏进行治疗,液体输注后,患者血流动力学迅速恢复,并维持稳定水平,这在整个治疗过程中非常关键,但对液体复苏尚缺乏安全有效的监测方法[1-2]。临床研究发现,脓毒症患者发病后,氨基末端利钠肽前体(NT-proBNP)水平会有不同程度升高,而中心静脉血氧饱和度(ScvO2)>70%提示组织容量充足,但仅依靠其中某种指标引导容量管理均有一定程度限制[3-4]。因此,对于脓毒性休克患者来说,不能单纯应用NT-proBNP或ScvO2指导容量管理,需要制定更为有效合理的指导方案来进一步改善患者预后。佛山市高明区人民医院将收治的90例脓毒性休克患者进行分组对比,分析NT-proBNP和ScvO2联合监测在其容量管理指导中的临床价值,现报道如下。
1 资料与方法
1.1 一般资料 选取2019年1月-2020年12月佛山市高明区人民医院收治的脓毒性休克患者90例作为研究对象。所有患者均符合《2008国际严重脓毒症和脓毒性休克治疗指南》中关于脓毒性休克的诊断标准[5]。纳入标准:年龄18周岁以上;符合2条及以上炎症反应诊断标准;组织呈现低灌注特征;有感染灶,伴器官功能障碍;血流动力学发生变化,需服用药物控制血压。排除标准:存在置入中心静脉导管(CVC)禁忌证;无法进行大剂量液体复苏;恶性肿瘤晚期、临终患者;肝肾功能不全;近期接受过专门的心肺复苏治疗;凝血功能障碍;原发性、继发性心功能不全;不在炎症反应综合征诊断范围内;二氧化碳排出能力降低;妊娠或哺乳期女性。将90例患者根据随机数字表法分为对照组、NT-proBNP组和联合组,每组30例。本研究已经医院伦理学委员会批准,患者及家属均知情同意并签署知情同意书。
1.2 方法 所有患者进入ICU后给予复苏治疗,置入中心静脉导管,不间断监测中心静脉压,保留患者血、尿、痰样本,抗生素抗感染,氧疗、机械辅助通气,输血,应用血管活性药物,控制血糖。液体复苏目标:补液,使中心静脉压达8~12 mmHg,平均动脉压65 mmHg及以上,若达不到以上标准,可根据患者病情给予一定量的多巴胺或去甲肾上腺素。NT-proBNP组在上述治疗的同时加入复苏指标:NT-proBNP水平在1 700 pg/mL以下;联合组在NT-proBNP组基础上,增加中心静脉血氧饱和度在70%及以上的复苏指标。如果中心静脉血氧饱和度未达到70%,且NT-proBNP水平未达到1 700 pg/mL以下,根据患者不同情况输注浓缩红细胞;若两者均未达到目标,可根据患者不同情况给予多巴酚丁胺治疗。三组均连续治疗4周,所有血流参数均要达到复苏目标,时间持续72 h。
1.3 觀察指标 (1)对比三组复苏前及复苏后24、72 h各项指标:包括平均动脉压(MAP)、心率(HR)、中心静脉压(CVP)、中心静脉血氧饱和度(ScvO2)及氨基末端利钠肽前体(NT-proBNP)。(2)对比三组临床治疗指标及预后:临床指标包括机械通气时间、入住ICU时间和住院时间,统计治疗期间发生多器官功能障碍综合征例数,治疗1、4周后死亡率。(3)于复苏后72 h记录并对比死亡患者和存活患者急性生理学和慢性健康评定标准Ⅱ(APACHEⅡ)评分和中心静脉血氧饱和度。
1.4 统计学处理 采用SPSS 26.0软件对所得数据进行统计分析,计量资料用(x±s)表示,多组间比较采用方差分析,组间比较采用独立样本t检验,组内比较采用配对t检验;计数资料以率(%)表示,比较采用字2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 三组一般资料比较 对照组,男17例,女13例;年龄45~86岁,平均(67.32±5.21)岁;平均APACHEⅡ评分(18.68±1.75)分;肺部感染14例,腹腔感染9例,其他7例。NT-proBNP组,男18例,女12例;年龄44~86岁,平均(67.14±5.18)岁;平均APACHEⅡ评分(18.49±1.64)分;肺部感染14例,腹腔感染10例,其他6例。联合组,男16例,女14例;年龄46~85岁,平均(67.25±4.96)岁;平均APACHEⅡ评分(18.65±1.71)分;肺部感染13例,腹腔感染10例,其他7例。三组性别、年龄、APACHEⅡ评分等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 三组复苏前及复苏后24、72 h各指标比较 三组复苏前各指标及复苏后24、72 h的MAP、CVP比较,差异均无统计学意义(P>0.05);三组复苏后24、72 h的HR、ScvO2、NT-proBNP比较,差异均有统计学意义(P<0.05);且NT-proBNP组、联合组复苏后24、72 h的HR、NT-proBNP均低于对照组,ScvO2均高于对照组,差异均有统计学意义(P<0.05);NT-proBNP组、联合组复苏后24、72 h的HR与复苏后72 h的NT-proBNP均低于复苏前,两组复苏后24、72 h的ScvO2与复苏后24 h的NT-proBNP均高于复苏前,对照组复苏后24、72 h的NT-proBNP均高于复苏前,复苏后72 h的HR低于复苏前,差异均有统计学意义(P<0.05)。见表1。
2.3 三组临床指标及预后比较 三组临床指标及预后比较,差异均有统计学意义(P<0.05);且NT-proBNP组、联合组机械通气时间、入住ICU时间、住院时间均短于对照组,多器官功能障碍综合征及治疗1、4周后死亡例数均少于对照组,差异均有统计学意义(P<0.05)。见表2。
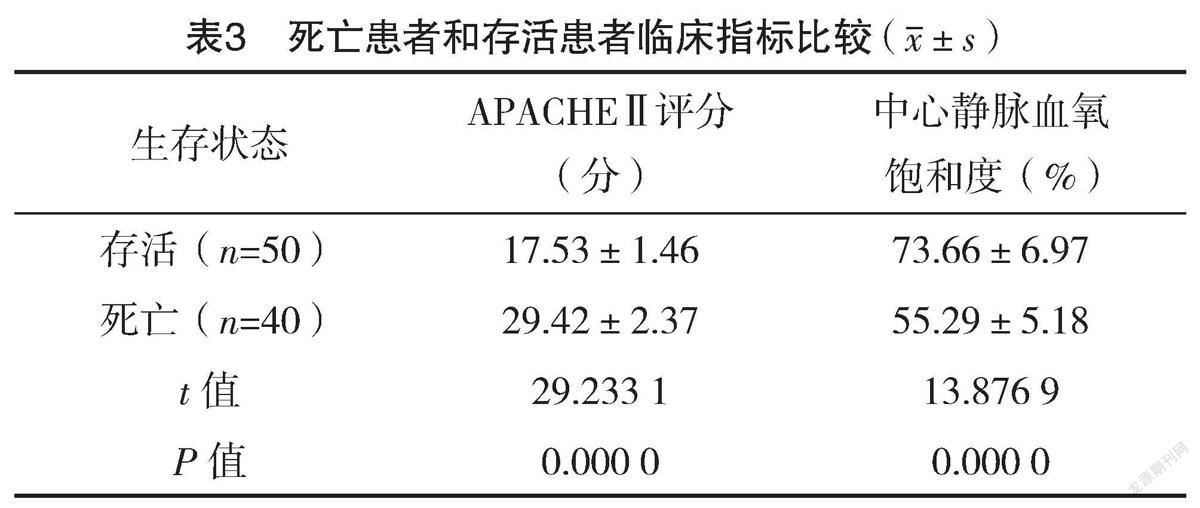
2.4 死亡患者和存活患者APACHEⅡ评分、中心静脉血氧饱和度比较 三组治疗4周后,50例存活,40例死亡。与存活患者比较,死亡患者APACHEⅡ评分明显较高,中心静脉血氧饱和度明显较低,差异均有统计学意义(P<0.05),见表3。
3 讨论
患者发生脓毒性休克后,出现微循环障碍、组织缺氧和代谢紊乱,病死率较高,严重威胁生命安全。脓毒症及脓毒性休克在近几年的发病率逐渐升高,患者全身组织灌注能力下降,氧供需失衡,死亡率超过30%[6]。NT-proBNP在一定程度上反映心肌细胞损伤,可作为心力衰竭的诊断指标。脓毒症患者血NT-proBNP水平会有不同程度升高,这是因为脓毒症导致心室壁张力增大,促进心肌细胞分泌NT-proBNP,可以显示出脓毒症病情轻重[7-8]。采用NT-proBNP引导液体管理时,拔管时间进一步加快,非机械通气时间延长,液体保持动态稳定负平衡,呼吸机相关性肺炎发生率明显降低,明显减少第二次机械通气,液体负荷明显减轻[9-10]。但临床研究同时也发现,NT-proBNP不能准确预测急性循环衰竭患者液体反应性[11]。相关研究显示,ScvO2可有效评估机体灌注水平,如果ScvO2>70%说明脓毒症患者组织容量很可能充足,有助于引导早期液体复苏,有效判断供需情况[12]。但近几年临床研究发现,脓毒性休克患者由于组织缺血缺氧、内毒素损伤细胞等,细胞功能出现障碍,阻断了有氧氧化进程,导致氧气缺失,即使给予液体复苏治疗,ScvO2在70%以上,机体仍然表现为高乳酸血症和组织低灌注[13-14]。
脓毒性休克患者均呈现复杂的血流动力学特征,在液体复苏治疗中,患者氧代谢和组织灌注情况需要进行实时监测[15]。常见的监测指标包括中心静脉压、平均动脉压、心率、尿量、乳酸清除率、中心静脉血氧饱和度、脑钠肽等[16]。NT-proBNP半衰期较长,血浆浓度和稳定性较高,敏感性和特异性更高,可预测脓毒性休克患者的预后情况[17]。混合静脉血氧饱和度可真实预测机体氧供需情况,但对患者损伤较大,费用也较高。中心静脉血氧饱和度不仅可以反映机体氧的供需,还可同时反映机体循环状态以及全身组织摄氧情况[18]。当机体输氧量降低或需氧过大时,中心静脉血氧饱和度就会相应降低;但如果机体氧利用出现障碍时,中心静脉血氧饱和度也会升高,虽然理论上达到复苏目标,但组织仍旧缺氧,病死率也会升高[19-20]。本研究结果显示,三组复苏前各指标及复苏后24、72 h的MAP、CVP及比较,差异均无统计学意义(P>0.05);三组复苏后24、72 h的HR、ScvO2、NT-proBNP比较,差异均有统计学意义(P<0.05);且NT-proBNP组、联合组复苏后24、72 h的HR、NT-proBNP均低于对照组,ScvO2均高于对照组,差异均有统计学意义(P<0.05);NT-proBNP组、联合组复苏后24、72 h的HR与复苏后72 h的NT-proBNP均低于复苏前,两组复苏后24、72 h的ScvO2与复苏后24 h的NT-proBNP均高于复苏前,对照组复苏后24、72 h的NT-proBNP均高于复苏前,复苏后72 h的HR低于复苏前,差异均有统计学意义(P<0.05)。提示对于脓毒性休克患者来说,ScvO2和NT-proBNP均为反映液体复苏效果的早期敏感指标。本研究结果显示,三组临床指标及预后比较,差异均有统计学意义(P<0.05);且NT-proBNP组、联合组机械通气时间、入住ICU时间、住院时间均短于对照组,多器官功能障碍综合征及治疗1、4周后死亡人数均少于对照组,差异均有统计学意义(P<0.05)。与存活患者比较,死亡患者APACHEⅡ评分明显较高,中心静脉血氧饱和度明显较低,差异均有统计学意义(P<0.05)。提示患者要尽早实施液体复苏治疗,中心静脉压、平均动脉压和心率达标后,再将NT-proBNP和中心静脉血氧饱作为复苏终极指标,使容量管理更为有效。
总之,NT-proBNP和ScvO2均可作為评估脓毒性休克患者预后的有效指标,两者联合监测对液体复苏的指导作用优于单纯监测。
参考文献
[1]王海军,邢学忠,曲世宁,等.脓毒症休克患者预后的影响因素分析[J].中国医刊,2020,55(10):1089-1092.
[2] NANDHABALAN P,IOANNOU N,MEADOWS C.Refractory septic shock: our pragmatic approach[J].Crit Care,2018,22(1):215.
[3] VINCENT J L,JONES G,DAVID S,et al.Frequency and mortality of septic shock in Europe and North America:a systematic review and meta-analysis[J].Crit Care,2019,23(1):196.
[4] BRÉCHOT N,HAJAGE D,KIMMOUN A,et al.Venoarterial extracorporeal membrane oxygenation to rescue sepsis-induced cardiogenic shock:a retrospective,multicentre,international cohort study[J].Lancet,2020,396(10250):545-552.
[5]姚咏明,黄立锋,林洪远.《2008国际严重脓毒症和脓毒性休克治疗指南》概要[J].中国危重病急救医学,2008,20(3):135-138.
[6] REINHART K,DANIELS R,KISSOON N,et al.Recognizing Sepsis as a Global Health Priority-A WHO Resolution[J].N Eng J Med,2017,377(5):414-417.
[7]焦明远,马俊凤,李彤.PCT、NT-pro BNP在脓毒症患者预后评估中的价值及与APACHE Ⅱ评分的关系[J].湖南师范大学学报(医学版),2019,16(4):179-182.
[8]陈玉红,赵钗,赵倩,等.中心静脉血氧饱和度联合静动脉二氧化碳分压差指导脓毒症患者容量管理[J].中国全科医学,2016,19(11):1276-1281.
[9]李尧炜,李晓峰,梁彦平,等.下腔静脉呼吸变异指数、血清脑钠肽水平对脓毒症休克患者容量反应性的预测效能[J].山东医药,2020,60(15):81-84.
[10]孟华东,周树生,查渝,等.最适宜下腔静脉宽度指导脓毒症休克患者 个体化液体管理的应用价值[J].安徽医科大学学报,2020,55(10):1637-1640.
[11] MARGOLES L M,MITTAL R,KLINGENSMITH N J,et al.
Chronic Alcohol Ingestion Delays T Cell Activation and Effector Function in Sepsis[J/OL].PLoS One,2016,11(11):e0165886.
[12]张志彪,严丽.PCT、LAC/ScvO2比值对脓毒症患者病情危重程度与预后的评估价值[J].临床急诊杂志,2019,20(2):119-123.
[13]樊培志,李春明,窦鹏娟,等.老年脓毒症休克患者血清NT-proBNP、SCVO2、P(v-a)CO2的变化与预后的关系[J].国际检验医学杂志,2017,38(23):3249-3251,3256.
[14] FERNANDO S M,BARNABY D P,HERRY C L,et al.
Helpful Only When Elevated: Initial Serum Lactate in Stable Emergency Department Patients with Sepsis Is Specific,but Not Sensitive for Future Deterioration[J].The Journal of Emergency Medicine,2018,54(6):766-773.
[15] KATO T S,DAIMON M,SATOH T.Use of cardiac imaging to evaluate cardiac function and pulmonary hemodynamics in patients with heart failure[J].Curr Cardiol Rep,2019,21(6):53.
[16] SCHMIDT C,BERGGREEN AE,HERINGLAKE M.Perioperative hemodynamic monitoring:Still a place for cardiac filling pressures[J].Best Pract Res Clin Anaesthesiol,2019,33(2):155-163.
[17]安春霞,则学英,唐山宝,等.NT-proBNP、CRP、PCT对脓毒症及脓毒症休克患者病情及预后的评估价值[J].中国病案,2020,21(4):98-102.
[18]王中华,王首红,廖小龙,等.中心静脉-动脉血二氧化碳分压差对老年脓毒症患者预后的评估价值[J].中华危重病急救医学,2018,30(8):727-730.
[19]李龙珠,张民杰,黄世芳,等.氨基末端B型脑钠肽前体与严重脓毒症、脓毒性休克患者死亡独立相关[J].暨南大学学报(自然科学与医学版),2019,40(4):303-308.
[20]程书立,柳彩侠,许继元.中心静脉-动脉二氧化碳分压差/动脉-中心静脉氧含量差在脓毒症休克患者复苏中的指导作用[J].中国急救复苏与灾害医学杂志,2020,15(1):71-74.
(收稿日期:2021-07-23)
基金项目:2020年佛山市科學技术局立项项目(2020001005077)
①广东省佛山市高明区人民医院 广东 佛山 528500
通信作者:马俊
