经鼻间歇正压通气治疗新生儿呼吸窘迫综合征的效果观察
2022-05-07宋丹丹
宋丹丹

摘 要:目的 讨论经鼻间歇正压通气治疗新生儿呼吸窘迫综合征的效果。方法 以回顾性研究法,选择2020年9月~2021年9月于烟台市蓬莱人民医院儿科接受诊疗的50例新生儿呼吸窘迫综合征患儿作为研究对象,将其以经鼻正压通气治疗方式的不同分为对照组25例与研究组25例。对照组:经鼻持续气道正压通气治疗,研究组:经鼻间歇正压通气治疗。观察指标:血气指标、呼吸力学指标、症状消失时间、治疗时间、治疗效果及并发症。结果 治疗前两组pH、血氧分压、二氧化碳分压、氧合指数指标比较,差异无统计学意义(P>0.05);治疗1 d后,研究组pH、血氧分压、氧合指数指标明显高于对照组,二氧化碳分压指标明显低于对照组,差异有统计学意义(P<0.05)。研究组呼吸机使用时间、氧疗时间及住院时间指标均明显短于对照组,差异有统计学意义(P<0.05)。治疗前两组气道峰压、平均气道压、吸气阻力及呼吸频率指标比较,差异无统计学意义(P>0.05);治疗1 d后,研究组气道峰压、平均气道压、吸气阻力及呼吸频率指标明显低于对照组,差异有统计学意义(P<0.05)。研究组呼吸加快消失时间、皮肤青紫消失时间、呼吸性呻吟消失时间、吸气性三凹征消失时间指标均明显短于对照组,差异有统计学意义(P<0.05)。研究组治疗效果总有效率明显高于对照组,差异有统计学意义(P<0.05)。研究组并发症总发生率明显低于对照组,差异有统计学意义(P<0.05)。结论 予以呼吸窘迫综合征新生儿经鼻间歇正压通气治疗措施有利于显著改善其血气指标及呼吸力学指标,提高治疗效果,减少并发症,缩短症状消失时间及治疗时间。
关键词:呼吸窘迫综合征;新生儿;经鼻间歇正压通气治疗
中图分类号:R722.12文献标识码:A文章编号:1009-8011(2022)-9-0141-04
新生儿呼吸窘迫综合征是由其机体内肺泡表面活性物质相对缺乏而引起,具体临床症状表现有发绀以及进行性呼吸困难等,若不及时进行治疗,将直接导致死亡[1]。在对该病症进行治疗时,采取必要的正压通气治疗措施十分重要,传统经鼻持续气道正压通气治疗不仅应用范围相对较窄,且存在并发症发生率较高的缺点[2]。经鼻间歇正压通气治疗措施可在一定程度上弥补传统经鼻持续气道正压通气治疗的不足,此项治疗措施实施期间无需进行气管插管操作,会通过以鼻罩辅助呼吸的方式来有效减少并发症及肺损伤,且可产生良好的通气功效,促进患儿血气指标恢复[3]。基于此,本次研究对2020年9月~2021年9月烟台市蓬莱人民医院收治的50例新生儿呼吸窘迫综合征患儿采取经鼻持续气道正压通气治疗与经鼻间歇正压通气治疗后的治疗效果进行研究分析。
1 资料与方法
1.1 一般资料
选择2020年9月~2021年9月于烟台市蓬莱人民医院接受诊疗的50例新生儿呼吸窘迫综合征患儿作为研究对象,将其以经鼻正压通气治疗方式的不同分为对照组25例与研究组25例。对照组中男15例、女10例;日龄1~8 d,平均日龄(5.32±0.53)d;体质量2~4.5 kg,平均体质量(3.54±1.25)kg。研究组中男13例、女12例;日龄1~7 d,平均日龄(5.87±0.82)d;体质量2~4.4 kg,平均体质量(3.71±1.32)kg。本研究经烟台市蓬莱人民医院伦理委员会批准,且所有患者均知情同意参与本研究。
1.2 纳入与排除标准
纳入标准:①与中华医学会重症医学分会制定急性肺损伤/急性呼吸窘迫综合征诊断和治疗指南(2006)[4]中有关于新生儿呼吸窘迫综合征诊断标准相符;②积极配合本次研究。
排除标准:①合并先天性疾病;②自身免疫系统障碍;③严重性感染。
1.3 方法
对照组:经鼻持续气道正压通气治疗,即将0.12 g的固尔苏注射液(生产企业:Chiesi Farmaceutici S.p.A.,注册证号H20181201)注入下部气管内,拔出气管插管,并连接持续气道正压通气装置。研究组:经鼻间歇正压通气治疗,准备好呼吸机(生产企业:上海聚慕医疗器械有限公司,型号:Drager Babylog 8000),将呼气末正压设置为4~6 cm,吸气峰压设置为15~20 cm H2O(1 cm H2O≈0.00978 kPa),呼吸频率设置为30~50次/min,吸气时间设置为0.35~0.45 s,依据新生儿经皮血氧饱和度适当地调节吸入的氧浓度,确保其经皮血氧饱和度维持在88%~95%。
两组均采取通气治疗至达到撤机标准,即吸气峰压及呼气末正压分别降低至<26%、3 cm H2O,血气指标恢复正常,症状基本消失[5]。
1.4 观察指标
观察指标:血气指标、呼吸力学指标、症状消失时间、治疗时间、治疗效果及并发症。①血气指标:包括pH、血氧分压、氧合指数指标、二氧化碳分压等,本次研究中并未选取所有血气指标作为观察指标,仅选取治疗前后变化显著指标进行观察。②呼吸力学指标:包括气道峰压、平均气道压、吸气阻力及呼吸频率,本次研究中并未选取所有呼吸力学指标作为观察指标,仅选取治疗前后变化显著指标进行观察。③症状消失时间:包括呼吸加快消失时间、皮肤青紫消失时间、呼吸性呻吟消失时间、吸气性三凹征消失时间。④治疗时间:包括呼吸机使用时间、氧疗时间、住院时间。⑤治疗效果:治疗效果中显效、有效及无效指标评定标准分别为:血气指标恢复正常,症状消失;血气指标改善,症状大致消失;未能达到以上标准[6]。总有效率=(显效+有效)例数/总例
数×100%。⑥并发症:包括低氧血症、张力性气胸、呼吸机相关性肺炎。总发生率=(低氧血癥+张力性气胸+呼吸机相关性肺炎)例数/总例数×100%。
1.5 统计学分析
应用SPSS 26.0软件处理数据,计数资料用[n(%)]表示,比较采用χ2检验;计量资料以(x±s)表示,比较采用t检验。P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者血气指标比较
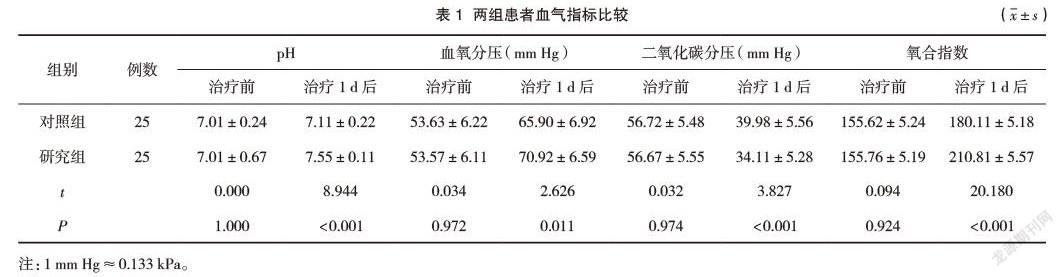
治疗前,两组pH、血氧分压、二氧化碳分压、氧合指数指标比较,差异无统计学意义(P>0.05);治疗1 d后,研究组pH、血氧分压、氧合指数指标明显高于对照组,二氧化碳分压指标明显低于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 两组患者呼吸力学指标比较
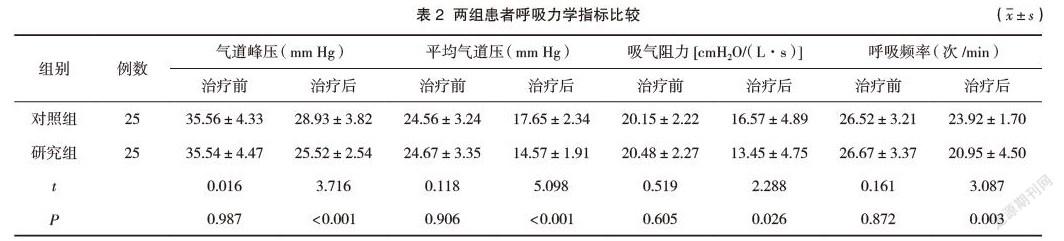
治疗前,两组气道峰压、平均气道压、吸气阻力及呼吸频率指标比较,差异无统计学意义(P>0.05);治疗1 d后,研究组气道峰压、平均气道压、吸气阻力及呼吸频率指标明显低于对照组,差异有统计学意义(P<0.05)。见表2。
2.3 两组患者症状消失时间比较
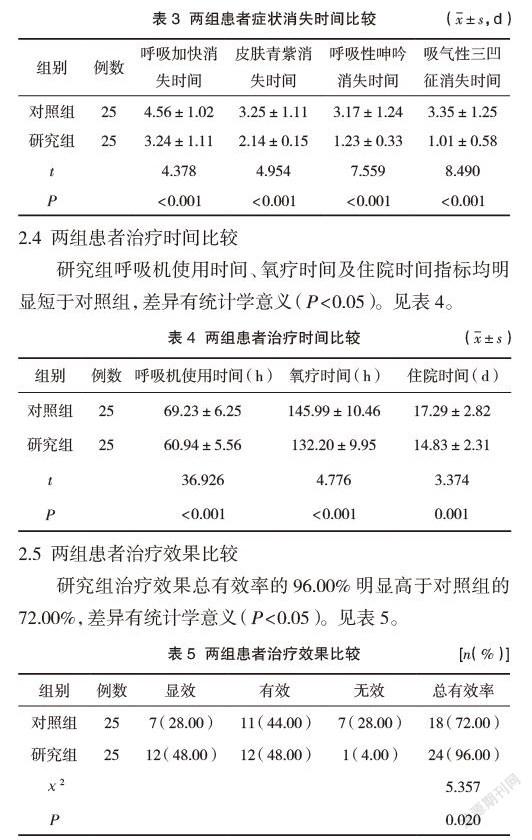
研究组呼吸加快消失时间、皮肤青紫消失时间、呼吸性呻吟消失时间、吸气性三凹征消失时间指标均明显短于对照组,差异有统计学意义(P<0.05)。见表3。
2.4 两组患者治疗时间比较
研究组呼吸机使用时间、氧疗时间及住院时间指标均明显短于对照组,差异有统计学意义(P<0.05)。见表4。
2.5 两组患者治疗效果比较
研究组治疗效果总有效率的96.00%明显高于对照组的72.00%,差异有统计学意义(P<0.05)。见表5。
2.6 两组患者并发症比较
研究组并发症总发生率的4.00%明显低于对照组的32.00%,差异有统计学意义(P<0.05)。见表6。
3 讨论
机械通气为有创治疗方式,若对新生儿呼吸窘迫综合征患儿采取此项护理治疗措施,将增加患儿声门损伤及创面感染概率[7],近年来,随着我国医疗技术的不断进步,使得无创呼吸机通气治疗在此疾病治疗中得到了极大的应用,该项治疗常见的有经鼻间歇正压通气与经鼻持续气道正压通气两种类型,其中以前者治疗方式治疗新生儿呼吸窘迫综合征更具优势[8]。
本次研究发现:治疗后研究组血气指标、呼吸力学指标、症状消失时间、治疗时间、治疗效果及并发症指标明显优于对照组,差异有统计学意义(P<0.05)。说明对比经鼻持续气道正压通气,经鼻间歇正压通气不仅可以尽快改善患儿血气指标及呼吸指标,促进症状缓解,提高疗效,缩短住院时间,且具有较高的治疗安全性,减少治疗后不良事件发生率。王太艮[9]在其文献研究中对43例新生儿呼吸窘迫综合征患儿采取经鼻间歇正压通气治疗后疗效有效率达到95.35%,该指标与本研究研究组96.00%相近,说明本次研究疗效获取结果有一定的可信度。袁艳冰、刘海燕[10]在其文献研究中对36例新生儿呼吸窘迫综合征患儿采取经鼻间歇正压通气治疗后,患儿pH、血氧分压(PaO2)、氧合指数(OI)、二氧化碳分压(PaCO2)指标均明显改善,这与本次研究的血气指标结果结论一致,再次验证本次研究的科学性。经鼻间歇正压通气基于经鼻持续气道正压通气发展而来,属于一种间歇正压呼吸支持模式,可作为呼吸支持治疗的初始模式,也可用于气管插管拔管后,其会通过间歇性膨胀及升高压力的方式来促使患儿进行呼吸运动,以此有效提高每分钟潮气量与通气量,确保气体顺利抵达肺部,并在一定程度上产生提高肺部充盈度及肺泡氧弥散面积的效果。此项治疗措施实施原理为:以提高间歇性压力的方式,来协调胸部呼吸运动及腹部呼吸运动,使之产生良性刺激,避免患儿发生呼吸衰竭及呼吸暂停现象,且此项治疗无需气管插管,可降低鼻损伤概率,提高治疗安全性[11]。经鼻间歇正压通气实施后将显著改善患儿的血气指标,且会在其正常呼吸周期内使气道压力处于稳定水平,使之减少其呼吸做功概率和呼吸肌疲劳概率,最终减缓肺泡表面活性物质的消耗水平,以扩张气道,提高肺部组织顺应能力,降低二氧化碳潴留与低氧血症概率。要保障经鼻间歇正压通气治疗实施安全有效,还应在治疗期间注意监测患儿血气及呼吸等情况,并结合监测结果及时调整呼吸机参数,以提高此项治疗的科学性及严谨性[12]。此外,予以呼吸窘迫综合征新生儿经鼻间歇正压通气治疗后,临床医师应在对患儿病情做出全面性评估后再作出撤机决定,并在撤机后根据其实际情况进行后续鼻导管吸氧或头罩吸氧等干预手段,且还需在撤机后继续加强对患儿呼吸状态及血气指标的观察分析。
综上所述,予以呼吸窘迫综合征新生儿经鼻间歇正压通气治疗措施有利于显著改善其血气指标及呼吸力学指标,提高治疗效果,减少并发症,缩短症状消失时间及治疗时间。
参考文献
[1]宫红梅,杨伟,刘晓娟,等.容量目标压力控制通气联合压力控制通气治疗新生儿呼吸窘迫综合征的疗效比较[J].安徽医学,2020, 41(12):1461-1464.
[2]杨丽,王亚亭.INSURE策略治疗新生儿呼吸窘迫综合征的临床观察[J].兵团医学,2020,18(4):2-5.
[3]王海燕,吴海霞,吴冬.高频振荡通气与间歇指令机械通气对新生儿呼吸窘迫综合征患儿血气指标及预后的影响[J].医疗装备,2020, 33(23):113-115.
[4]中华医学会重症医学分会.急性肺损伤/急性呼吸窘迫综合征诊断和治疗指南(2006)[J].中华急诊医学杂志,2007,16(4):343-349.
[5]卢鹏程.经鼻间歇正压通气治疗新生儿呼吸窘迫综合征的临床研究评——《儿科呼吸系统疾病实例分析》[J].介入放射学杂志,2020, 29(11):1182.
[6]潘红,刘世英.高频振荡通气结合肺泡表面活性物质治疗新生儿呼吸窘迫综合征的效果分析[J].基层医学论坛,2020,24(23):3282-3283.
[7]张慧,李锋,张树清.鼻腔持续与间歇正压通气联合肺表面活性物质治疗新生儿呼吸窘迫综合征的疗效[J].儿科药学杂志,2020,26(9):28-31.
[8]蓝丽,邓云森,李盛强.无创辅助通气对新生儿呼吸窘迫综合征转化生长因子-β1、miR-21的影响[J].中国医学创新,2020,17(25):5-8.
[9]王太艮.新生儿呼吸窘迫综合征治疗中经鼻间歇正压通气的应用临床效果[J].中外医疗,2020,39(24):17-19.
[10]袁艳冰,刘海燕.经鼻间歇正压通气与经鼻持续正压通气治疗早产儿合并新生儿呼吸窘迫综合征的安全性及有效性分析[J].吉林医学,2020,41(11):2629-2631.
[11]程可萍,方程钰,胡晓慧,等.经鼻同步间歇正压通气治疗新生儿呼吸窘迫综合征的疗效及对患儿PCO2和PcCO2的影响[J].中国妇幼保健,2020,35(16):3007-3010.
[12]王汉玲,冯利.经鼻持续气道正压通气联合肺表面活性物质治疗新生儿呼吸窘迫綜合征的效果观察[J].实用临床医药杂志,2020, 24(15):108-111.
