经会阴超声引导下前列腺穿刺在肛门狭窄或闭锁患者中的应用价值
2022-05-05陈杭军周一波
陈杭军 周一波
前列腺癌是全球发病率第二的恶性肿瘤,居男性癌症死因的第五位[1]。目前也是我国死亡率最高的男性泌尿生殖系统肿瘤并呈明显的持续增长趋势[2]。前列腺穿刺活检是前列腺癌诊断的金标准,目前常用的穿刺活检方法多在经直肠超声引导下进行[3],但是部分低位直肠癌或肛门术后的患者无法经直肠定位,易错过早期诊断并延误治疗。经会阴超声是使用超声探头在会阴部扫查,可以较清晰地显示前列腺组织,可用于引导前列腺穿刺[4]。但目前相关研究较少,本研究旨在探讨经会阴超声引导下前列腺穿刺在肛门狭窄或闭锁患者中的临床应用价值,现报道如下。
1 对象和方法
1.1 对象 选取2017年1月至2020年5月浙江大学医学院附属金华医院怀疑前列腺癌合并严重痔疮、低位直肠癌术后等原因导致的肛门狭窄或闭锁并经会阴超声引导下行前列腺穿刺的患者29例(观察组),年龄 52~92(69.1±9.5)岁,前列腺体积 35~62(43.3±4.2)ml,前列腺特异性抗原(prostate specific antigen,PSA)9.5~60.4(22.5±3.3)μg/L。纳入标准:(1)因严重痔疮、低位直肠癌术后等原因导致肛门狭窄或闭锁;(2)行会阴超声引导下经会阴前列腺穿刺术;(3)PSA>10 μg/L;(4)PSA 4~10 μg/L,游离比总前列腺特异性抗原(free/total PSA,f/tPSA)可疑或前列腺特异性抗原密度(prostate-specific antigen density,PSAD)值可疑。排除标准:(1)有明确泌尿道疾病史、下尿路症状及体征;(2)凝血功能异常。选取本院同期行经直肠超声引导下前列腺穿刺患者122例作为对照组,年龄59~88(68.3±9.7)岁,前列腺体积 33~59(40.6±5.3)ml,PSA 10.2~52.4(25.2±2.5)μg/L。纳入标准:(1)行直肠超声引导下经会阴前列腺穿刺术;(2)PSA>10 μg/L;(3)PSA 4~10 μg/L,f/tPSA 可疑或 PSAD 值可疑。排除标准与观察组相同。两组患者术前均行血常规、凝血功能、尿常规及前列腺磁共振检查。两组患者年龄、前列腺体积、PSA的差异均无统计学意义(均P>0.05)。本研究经本院医学伦理委员会批准,所有患者及患者家属均签署知情同意书。
1.2 方法 选用日本日立HI VISION Preirus超声仪进行引导,观察组超声探头频率为4~9 MHz的腹部凸阵探头;对照组为双平面探头,频率分别为4~9 MHz(凸阵探头)及5~10 MHz(线阵探头);巴德18 G自动活检枪;21 G PTC穿刺针。观察组患者取截石位,垫高臀部,使用胶布向上固定阴囊,充分暴露会阴部;常规消毒会阴区;使用超声探头在会阴区进行前列腺扫查(图1)并引导21 G PTC针在皮下逐层浸润麻醉;以尿道矢状切面为分界,左右两侧分别穿刺5针。如MRI检查提示有异常信号,则再对可疑区域加穿1~2针。对照组患者采用经直肠超声引导下经会阴前列腺穿刺(图2),其他操作过程与观察组相同。
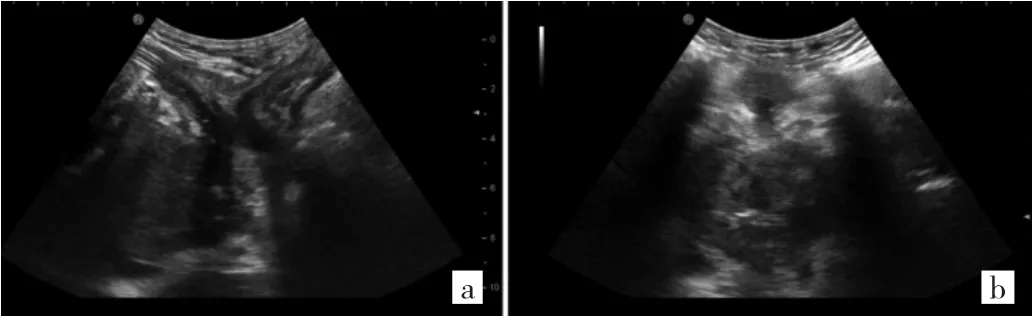
图1 经会阴超声扫查前列腺图像(a:前列腺纵切面;b:前列腺横切面)
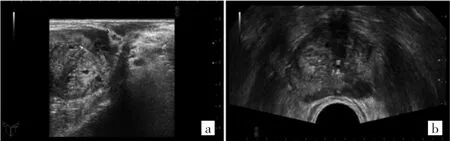
图2 经直肠超声扫查前列腺图像(a:前列腺纵切面;b:前列腺横切面)
1.3 观察指标 穿刺完成后观察15 min,如无明显不适,回病房卧床休息。记录患者术中前列腺穿刺针数、穿刺使用时间(探头接触患者至穿刺结束所耗时间),采用疼痛视觉模拟评分(visual analogue scale,VAS)对患者术中痛感进行评分;记录患者术后并发症及病理检查结果,根据病理检查结果(如为前列腺癌则记为阳性)计算穿刺的单针阳性率(阳性针数/总针数)及阳性检出率(阳性病例/总病例)。
1.4 统计学处理 采用SPSS 19.0统计软件。计量资料以±s表示,组间比较采用两独立样本t检验;计数资料以百分比表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者穿刺结果 两组患者均穿刺成功。观察组单针阳性率及VAS评分低于对照组,但穿刺时间长于对照组,差异均有统计学意义(均P<0.05)。两组患者阳性检出率比较差异无统计学意义(P>0.05),见表1。
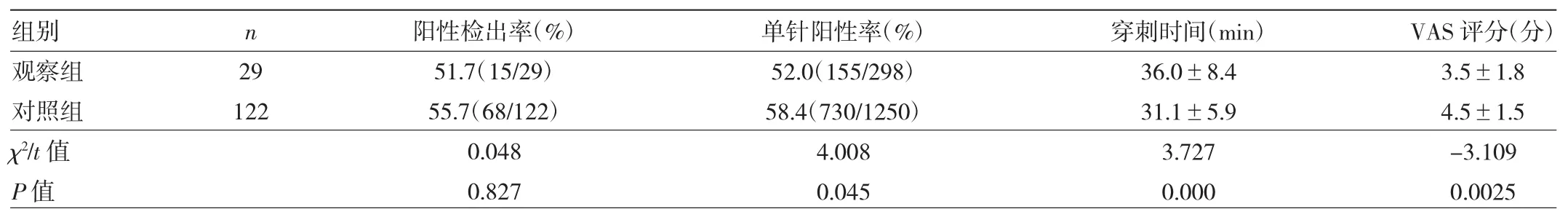
表1 两组患者阳性检出率、单针阳性率、穿刺时间、VAS评分的比较
2.2 两组患者术后并发症发生情况的比较 两组患者中术后并发症(血尿、尿潴留、会阴部疼痛及发热)比较差异均无统计学意义(均P>0.05),见表2。血尿及会阴部疼痛患者经卧床休息及大量饮水后症状在3~5 d内消失;对照组中出现发热及尿潴留的患者分别行抗感染及导尿管留置导尿治疗后痊愈。
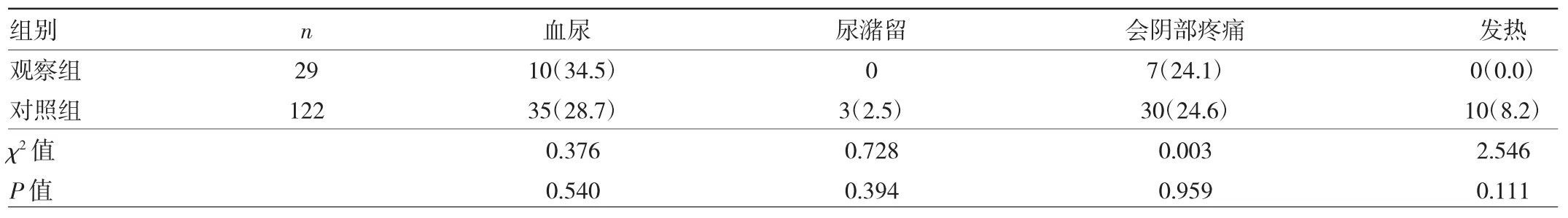
表2 两组患者术后并发症发生情况的比较[例(%)]
3 讨论
自从Hodge在1989年首次运用直肠超声引导下进行前列腺6点穿刺后,该技术被迅速推广应用[5]。该穿刺技术的关键是直肠超声引导,但是部分患者因各种原因导致的肛门狭窄或闭锁而无法行直肠超声引导下的前列腺穿刺。虽然现在有MRI引导下的经会阴前列腺穿刺技术,但是该技术检查耗时长,费用高昂,设备要求高,而且无法在有心脏起搏器的患者中进行,因此临床应用较少,仅在部分医院进行[6]。这类患者的前列腺癌前期筛查仅靠血清学PSA检查或多参数MRI扫查且无法获得病理学信息,局限性较大,因此如何为这部分患者进行安全、有效的前列腺穿刺成为了临床医师和影像科医生的难题。本研究所有患者均成功获取前列腺病理组织。两组患者阳性检出率无统计学差异,与蔡清源等[7]研究结果相仿,表明经会阴超声引导下的前列腺穿刺是一种有效的穿刺手段。两组患者阳性检出率略高于既往的报道,其原因可能与入组患者的PSA水平及前列腺体积有关。据以往研究表明,前列腺穿刺阳性检出率与PSA水平呈正相关,但是随着前列腺体积增大,阳性检出率反而降低[8]。但是观察组的单针穿刺阳性率低于对照组,主要原因可能为经会阴扫查时,前列腺及尿道距体表较远,远场的分辨率不足导致靶目标的显示不够清晰而使靶向穿刺不够准确。既往文献也报道经会阴超声在对部分细小结构的探查中稍逊于经直肠超声[9],对于靶目标显示欠清晰的患者可以结合超声造影或多模态融合导航技术,可能可以提高单针阳性率。经直肠超声检查时超声声束方向与穿刺针垂直,可以更好的观察针道,从而节约穿刺时间,且凸阵探头在扫查时不能固定,需要实时调整方向和角度,对于操作者的技术要求更高,因此观察组的穿刺时间高于对照组。经直肠超声引导下前列腺穿刺的VAS评分明显高于经会阴超声引导,陆萍萍等[10]提出直肠探头在进入直肠内时的VAS就达3.7分,可能是因为直肠探头在直肠内移动时也会造成患者会阴区的疼痛与不适,从而加重穿刺时的痛感,对于部分疼痛不耐受的患者可以在全身麻醉下进行穿刺。本研究中观察组主要并发症为疼痛及血尿,无寒战、高热及盆腔脓肿或血肿等严重并发症发生,并且在对症治疗后均得到缓解,因此该引导技术相对安全。
虽然经会阴超声引导下的前列腺穿刺相对安全且有较高的检出率,但仍有一定的不足之处:(1)使用腹部凸阵探头进行引导时对于操作者的要求较高;(2)单针阳性率较低;(3)观察组病例数较少。在今后的研究中将增加病例数,引入多模态的超声,如弹性及超声造影进行引导。
综上所述,经会阴超声引导下的前列腺穿刺是一种相对安全、有效的穿刺方式,在怀疑患有前列腺癌的肛门狭窄或闭锁患者中有一定的临床应用价值。
