病灶清除联合融合外固定术治疗晚期活动性膝关节结核的效果及对预后的影响
2022-04-26张贺龙王慧燕高建国
张贺龙,王慧燕,高建国,刘 威,李 硕
结核病是因结核分枝杆菌导致的慢性传染性疾病,肺为其主要感染部位,近年全球范围发病率逐步升高,骨关节结核为肺外结核病[1]。在骨关节结核病中膝关节结核发病率仅次于脊柱结核,且我国近年膝关节结核发病率逐年升高,约占全部骨关节结核的10%[2]。目前抗结核药物保守及手术常用于膝关节结核的治疗,但单纯抗结核治疗无法取得较好效果,故手术治疗对于本病至关重要,而本病手术方式较多[3],不同手术效果不一,故探讨本病最佳手术方式非常必要[4]。膝关节结核早期表现缺乏特异性,若不能及时诊治,会发展为全膝关节结核,侵犯关节软骨、滑膜,致关节内冷脓肿和窦道形成,严重者膝关节结构破坏,造成不可逆性骨质破坏与膝关节功能损伤,影响正常的膝关节功能,且致残率高[5]。结核病灶清除术及融合外固定术是目前治疗晚期活动性膝关节结核的常用术式。晚期活动性膝关节结核己有干骺端骨和关节软骨广泛破坏,关节畸形、强直或严重屈曲挛缩,致膝关节功能障碍,影响患者生存质量;加之疾病处于活动期,不能行人工膝关节置换术,故有学者指出,晚期活动性膝关节结核患者行结核病灶清除术联合融合外固定术,能促进病情恢复,加强患膝关节稳定性,减少组织损伤,同时还能防止结核活动期行人工膝关节置换术导致结核复发。故本研究进一步观察病灶清除联合融合外固定术治疗晚期活动性膝关节结核的效果及预后,以期更好地指导临床治疗。
1 资料与方法
1.1临床资料 选取我院2019年2月—2021年2月收治的晚期活动性膝关节结核81例。纳入标准:经临床及影像学等检查诊断为膝关节结核,且为晚期活动性,影像学提示关节周围骨质疏松、骨质破坏、关节间隙狭窄或消失,关节腔或周围脓肿形成;单侧膝关节结核;患膝关节肿胀、局部压痛、活动严重受限,有或无低热、乏力、盗汗、食欲不振、消瘦、精神欠佳、体质量下降等,患膝关节液结核杆菌培养及抗体培养阳性,红细胞沉降率、C反应蛋白升高;意识清晰者;年龄38~62岁且性别不限;临床资料完整者。排除标准:伴心、脑、肺、肾等重要器官功能障碍者;伴严重精神疾病者;拒绝行人工关节置换术者;依从性差或失访者;伴严重内科系统疾病及其他部位活动性结核者;不能耐受手术或长期抗结核治疗者;临床资料不全或不能配合本研究者。根据治疗方法分为观察组43例和对照组38例。2组性别、年龄等方面比较差异无统计学意义(P>0.05),具有可比性。
1.2治疗方法 2组均予常规四联抗结核治疗[异烟肼片(沈阳红旗制药有限公司,国药准字H62020339)、利福平胶囊(沈阳红旗制药有限公司,国药准字H35020866)、盐酸乙胺丁醇胶囊(华北制药河北华诺有限公司,国药准字H42022126)及吡嗪酰胺胶囊(沈阳红旗制药有限公司,国药准字H31020105)]治疗2周,同时予营养支持及纠正贫血、低蛋白血症、电解质紊乱等治疗。待红细胞沉降率控制在60 mm/h左右或有下降趋势且控制血红蛋白>100 g/L后方可行后续手术治疗。对照组予结核病灶清除术,硬膜外麻醉或腰麻、备皮、消毒、备血。患者取仰卧位,打止血带,采用膝前正中切口,显露膝关节腔,首先清理髌上囊、内外侧间隙内病变滑膜及髌骨、股骨滑车上坏死骨组织,屈曲膝关节,清理髌下、髁间窝、交叉韧带、关节间隙内病变滑膜,根据具体骨质破坏情况,刮除坏死骨组织、软骨及死骨,直到有正常骨质出现。清理彻底后,碘伏盐水浸泡关节腔,生理盐水冲洗干净,关节腔内局部留置利福平0.6 g。膝关节腔内经留置引流管缝合切口。术后予普通抗感染3~5 d。术后7 d方可拔管,术后持续予四联抗结核治疗18~24个月。观察组在对照组基础上联合融合外固定术。基本操作同对照组,清除患膝关节腔病变组织后,屈曲膝关节,切除前后交叉韧带,修整股骨髁及胫骨平台关节面,用碘伏盐水浸泡关节腔,生理盐水冲洗干净,关节腔内局部留置利福平0.6 g,安装外固定架固定膝关节(屈曲15°,外翻5~8°,外旋10°)后留置引流管并缝合,术后予普通抗感染治疗3~5 d。术后观察引流量<10 ml时拔除引流管,术后3个月拆除外固定架后及早行患膝关节功能锻炼。观察组术后持续予四联抗结核治疗12个月后将药物改为利福平+异烟肼再继续抗结核治疗6个月。
1.3观察指标
1.3.1膝关节功能:术前及术后18个月评估2组患膝关节功能。膝关节功能采取Lysholm评分系统评估,总分100分,评分越高表示患者患膝关节功能越好[6]。
1.3.2生活质量:术前及术后18个月评估2组生活质量。用健康状况调查简表(SF-36)评定生活质量,该量表主要由生理健康及心理健康2部分组成,分数越高表示患者生活质量越好[7]。
1.3.3手术及术后相关指标:比较2组手术时间、术中出血量。比较2组低蛋白血症、贫血、切口感染发生情况。术后随访18个月,比较2组膝关节结核复发率。

2 结果
2.1膝关节功能 术后18个月,2组膝关节功能Lysholm评分均升高,且观察组升高程度大于对照组(P<0.01)。见表1。
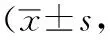
表1 2组晚期活动性膝关节结核手术前后膝关节功能比较分)
2.2生活质量 术后18个月,2组SF-36评分均升高,且观察组高于对照组(P<0.01)。见表2。
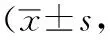
表2 2组晚期活动性膝关节结核手术前后生活质量比较分)
2.3手术相关指标 2组手术时间、术中出血量比较差异无统计学意义(P>0.05)。见表3。
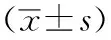
表3 2组晚期活动性膝关节结核手术相关指标比较
2.4复发及术后并发症发生情况 术后随访18个月,观察组复发4例(9.30%),对照组复发10例(26.32%)。观察组膝关节结核复发率低于对照组(P<0.05)。观察组发生术后低蛋白血症7例(16.28%)、贫血9例(20.93%)、切口感染2例(4.65%),对照组发生术后低蛋白血症1例(2.63%)、贫血2例(5.26%)、切口感染1例(2.63%)。2组低蛋白血症、贫血发生率高于对照组(P<0.05),切口感染率比较差异无统计学意义(P>0.05)。
3 讨论
膝关节结核为常见的骨关节结核,其是由结核杆菌引起的肺外结核,通常单侧发病,双侧同时发病者较少[8],本研究对象均为单侧发病患者。本病是一种致残性疾病,发病时结核杆菌侵犯关节软骨,在骨关节处形成冷脓肿和窦道,严重者可致残,故采取及时有效治疗以改善患者患膝关节功能、提高生活质量非常重要[9]。
对于膝关节结核临床常采用抗结核治疗,但单纯抗结核治疗无法取得较好效果,需行手术治疗[10]。病灶清除术不仅可切除结核性滑膜、肉芽组织,减少肉芽组织破坏关节软骨,改善软骨负营养状态,利于关节软骨修复,借此保留全部或部分膝关节功能[11]。膝关节结核病灶清除术具有操作简单、患膝关节损伤小、易被患者接受等优点,且能改善患者患膝关节功能、提高生活质量,但术中需注意保护腓总神经,彻底清除病变组织,为术后康复创造良好基础[12]。晚期膝关节结核患者因大部分关节面和关节软骨破坏,患膝关节畸形、强直或严重屈曲挛缩,关节功能丧失,故仅予结核病灶清除术并不能有效改善患膝关节功能;加之患膝关节腔内有大量肉芽组织及脓肿,疾病处于活动期,加之人工关节费用高、治疗周期长,不适于行人工膝关节置换术。故晚期活动性膝关节结核患者选择病灶清除术联合融合外固定术,有助于促进病情恢复,加强患膝关节稳定性。单纯膝关节病灶清除术,因病变清除不彻底,极易导致复发,局部形成窦道,需要多次手术清除及长期伤口换药,导致治疗费用增加,大部分患者难以接受。
TANG等[12]指出采用病灶清除术联合融合外固定术治疗晚期活动性膝关节结核效果较好,可改善患膝关节功能,增加患膝关节稳定性。本研究结果显示,术后18个月,2组膝关节功能Lysholm、生活质量SF-36评分均升高,且观察组高于对照组;术后随访18个月,观察组膝关节结核复发率低于对照组。提示病灶清除联合植骨融合外固定术治疗晚期活动性膝关节结核可明显改善患膝关节功能和生活质量,降低短期复发率。本研究还显示,观察组术后低蛋白血症、贫血发生率高于对照组。提示此类患者行病灶清除术联合融合外固定术治疗后应注意低蛋白血症及贫血的纠正。
综上,采用病灶清除术联合融合外固定术治疗晚期活动性膝关节结核可明显改善患者患膝关节功能和生活质量,降低短期复发率,但术后低蛋白血症及贫血发生率较高,临床应给予一定程度的重视并及时干预纠正。
