动态血压监测血压变异性在急性脑梗死溶栓治疗预后评估中的应用
2022-04-25覃克达廖宝共秦秀玲班胜斌
覃克达 廖宝共 卢 非 秦秀玲 班胜斌
广西科技大学第一附属医院,广西 柳州 545007
急性脑梗死(acute cerebral infarction,ACI)可导致患者脑部血液循环障碍,造成脑组织缺血、缺氧,使脑组织坏死或软化,威胁患者生命安全。溶栓是ACI 首选治疗方案,可疏通闭塞血管,恢复脑血供,减少脑组织坏死,如阿替普酶,属于临床常用血栓溶解药,可将纤溶酶原转化纤溶酶,溶解血栓,改善脑部血液循环,保障患者生命安全。但研究发现,溶栓治疗期间多因素均可能影响ACI 患者预后,降低患者整体获益[2]。研究指出,高血压作为ACI独立危险因素之一,溶栓治疗期间血压大幅波动,可能会影响患者的血流动力学,增加预后风险[3]。如ACI 患者血压过低可导致颅内灌注压下降,使患者侧支开放不良,无法有效代偿患者缺血状况,加重缺血半暗带损伤,造成不良预后。血压升高短期内虽可有助于挽救缺血半暗带脑组织,利于血流灌注,但持续高压可加重脑水肿,不利于患者治疗。因此,及时关注患者血压变化对改善患者预后有重要意义。
血压变异性(blood pressure variability,BPV)是反映机体动脉血压变化程度的关键性指标。研究表明,BPV 与脑梗死的发展联系密切,血压变异性无论减少或增大均可影响机体自我调节,造成相应脏器损伤,其异常变化可能会增加脑梗死风险[4]。结合上述研究所得结果猜测,BPV 可能与ACI 患者溶栓预后存在一定关系,且对患者预后风险可能有一定评估价值。本研究通过24 h动态血压监测ACI患者溶栓结束后BPV,旨在分析BPV 与ACI 溶栓治疗患者预后的关系及其预测ACI患者溶栓治疗预后的价值。
1 资料与方法
1.1 一般资料 经广西科技大学第一附属医院医学伦理委员会审核批准,选取2018-01—2020-12 接受溶栓治疗的80 例ACI 患者为研究对象。男46 例(57.50%),女34 例(68.00%);年龄51~74(62.54±3.62)岁;入院时美国国立卫生研究院卒中量表评分5~13(9.53±1.06)分;发病至入院时间1.2~4.1(2.61±0.44)h;合并基础疾病:高血压17 例(42.50%),糖尿病16 例(40.00%),高脂血症12 例(30.00%)。患者及家属已签署知情同意书。
1.2 入选标准 (1)纳入标准:ACI符合相关指南标准,且经颅脑CT 或MRI 检查提示有梗死病灶;发病至入院时间<4.5 h;均接受溶栓治疗;依从性好,可配合研究。(2)排除标准:凝血功能异常;合并颅脑肿瘤或其他恶性肿瘤;近3 个月有抗凝治疗史;精神障碍,交流异常;入院时收缩压≥185 mmHg(1 mmHg=0.133 kPa)或收缩压≥110 mmHg。
1.3 方法
1.3.1 溶栓治疗方法:所有患者入院后均立即接受阿替普酶(Boehringer Ingelheim Pharma GmbH &Co. KG,S20160055,规格:50 mg)溶栓治疗,先将5 mg 阿替普酶与10 mL 0.9%氯化钠溶液混合后静脉推注,后将45 mg阿替普酶溶于100 mL 0.9%氯化钠溶液中,于60 min内静滴结束。
1.3.2 预后评估及分组:于治疗48 h 采用NIHSS 评估患者预后,量表包括意识水平、视野、上下肢运动、感觉等11 个项目,总分42 分,得分越高提示神经功能越差。参照ALBERTE-WOODWARD 等[5]研究,将溶栓后NIHSS 评分增加≥2 分ACI 患者纳入预后不良组,反之则纳入预后良好组。
1.3.3 24 h 动态血压监测:于溶栓治疗结束行24 h动态血压监测;将无创便携式24 动态血压监测仪(康泰医学系统股份有限公司,型号:ABPM50)佩戴在患者非瘫痪肢上臂,进行连续24 h 动态监测,白天(07:00~22:00)间隔30 min 监测1 次,晚上(22:00~07:00)间隔60 min 监测1 次。注意监测期间需嘱咐患者避免肢体大幅度运动,并禁止接近有磁场或高电压场所,同时在血压监测袖袋充气时,应保持手臂放松,自然垂直;此外,检查期间嘱咐患者不要擅自打开记录盒,且不要洗澡,预防记录盒损坏。记录患者24 h 收缩压(stolic blood pressure,SBP)变异系数[(coefficient of variation,CV),24hCVSBP]、24 h舒张压(diastolic blood pressure,DBP)CV(24hCVDBP)。
1.3.4 实验室指标检查:取患者溶栓前静脉血5 mL,分别置于2支抗凝管内,其中一支采用血细胞分析仪(济南童鑫生物科技有限公司,型号:HF-3800)测定血红蛋白水平;取另一支试管,离心(转速3 000 r/min,离心半径10 cm,离心15 min)取血清,采用免疫比浊法(Siemens Healthcare Diagnostics Inc,国械注进20202400440)测定胱抑素C(Cystatin C,Cys C)水平。
1.4 统计学方法 采用SPSS 23.0 软件进行数据处理,符合正态分布的计量资料采用均数±标准差(±s)表示,组间比较采用独立样本t检验;偏态分布的用中分位数间距[M(P25,P75)]表示,组间比较采用Mann-Whitney U 检验;计数资料用率(%)表示,组间比较采用χ2检验;经Logistic 回归分析,检验各主要指标(Cys C、24hCVSBP、24hCVDBP)与ACI 患者溶栓预后的关系;绘制受试者工作曲线(ROC),并计算曲线下面积(AUC),以检验BPV(24hCVSBP、24hCVDBP)预测ACI 患者溶栓预后不良风险价值,AUC 值>0.9 表示预测性能较高,AUC 值0.70~0.90 预测性能一般,AUC 0.5~0.7性能较差;检验水准α=0.05。
2 结果
2.1 ACI 患者溶栓治疗预后情况 80 例ACI 患者溶栓后12例预后不良,占15.00%。
2.2 预后良好、预后不良ACI患者相关基线资料比较 预后不良ACI患者Cys C、24hCVSBP、24hCVDBP均高于预后良好患者(P<0.05),组间其他基线资料比较无显著差异(P>0.05)。见表1。
2.3 各主要指标与ACI 患者溶栓预后的关系回归分析 将表1 中差异有统计学意义的变量作为自变量(Cys C、24hCVSBP、24hCVDBP),将ACI患者溶栓预后情况作为因变量(预后不良=“1”,预后良好=“0”),建立多元回归模型,结果显示,24hCVSBP、24hCVDBP、Cys C异常变化可能与ACI患者溶栓预后有关,二者升高可能是ACI 患者溶栓预后不良的风险因子(OR>1,P<0.05)。见表2。
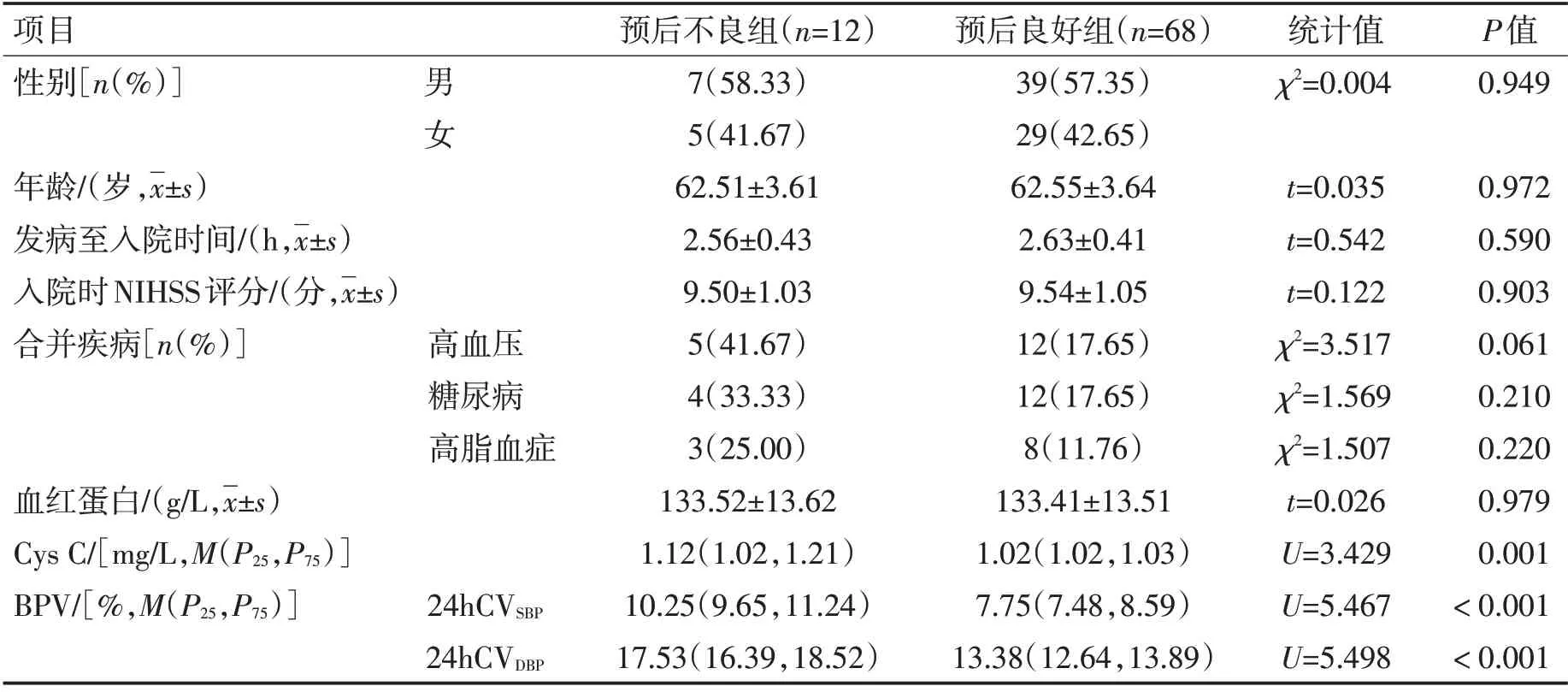
表1 预后良好、预后不良ACI患者相关基线资料比较Table 1 Comparison of baseline data of ACI patients with good prognosis and poor prognosis

表2 各主要指标与ACI患者溶栓预后的关系回归分析Table 2 Regression analysis results of the relationship between the main indicators and the prognosis of thrombolysis in patients with ACI
2.4 24hCVSBP、24hCVDBP预测ACI 患者溶栓预后不良风险价值分析 绘制ROC 曲线(图1)发现,24hCVSBP、24hCVDBP单一及联合检测预测ACI 患者溶栓预后不良风险的AUC 均>0.8,均有一定预测价值,联合预测价值更高。见表3。
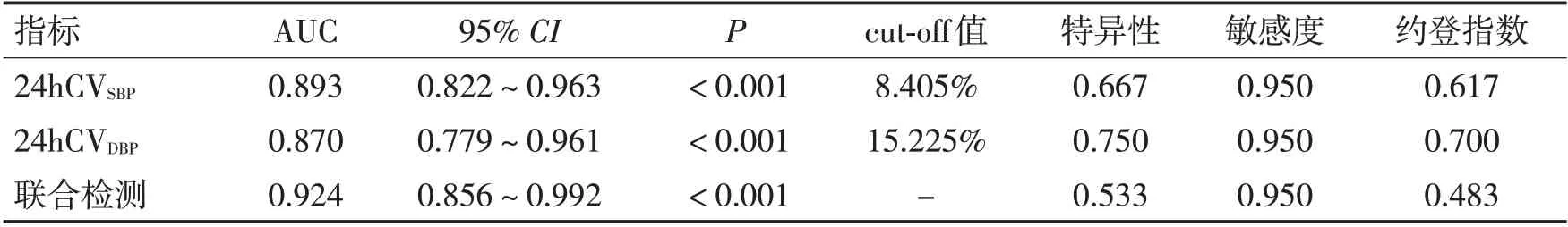
表3 24hCVSBP、24hCVDBP预测ACI患者溶栓预后不良风险价值分析Table 3 The results of risk value analysis of 24hCVSBP and 24hCVDBP in predicting poor prognosis of thrombolysis in ACI patients

图1 24hCVSBP、24hCVDBP单一及联合检测预测ACI患者溶栓预后不良风险的ROC曲线Figure 1 ROC curve of 24hCVSBP and 24hCVDBP single and combined detection to predict the risk of poor prognosis of thrombolysis in ACI patients
3 讨论
溶栓作为ACI有效治疗手段,虽可改善脑缺血、缺氧情况,但部分患者经治疗后仍出现神经功能恶化,造成不良预后,威胁患者生命安全[6]。据报道,ACI 患者溶栓后神经功能恶化发生率11%~42%,而短期神经功能恶化说明患者可能出现脑组织受损、脑水肿程度加重情况,从而出现预后不良高风险。本次研究显示,ACI 患者溶栓后预后不良发生率为15.00%,表明ACI患者溶栓后预后不良风险较高。
研究显示,约70%的ACI患者病情发作时伴血压升高表现,且高血压已被证实是ACI 发生的独立危险因素[7]。BPV 是反映动态血压变化情况主要指标。据报道,相比平均血压,BPV评估心血管疾病发生风险价值更高[8]。24hCVSBP、24hCVDBP是评估BPV主要指标,其中24hCVSBP是指24hSBP 变化情况,24hCVDBP是指24hDBP 变化情况,二者升高提示血压波动幅度较大。研究表明,BPV 升高会导致血流动力学不稳定,加重血管内皮细胞损伤,从而增加动脉粥样硬化斑块形成风险,同时血压不平稳可能会刺激动脉血管壁,阻滞纤溶酶原激活物抑制剂-1(plasminogen activator inhibitor 1,PAI-1)生成,促进明胶酶生成,影响动脉血管壁代谢功能[9]。同时,BPV增大可影响缺血半暗带血流供应情况,且ACI患者颅内动脉粥样硬化导致血管自助调节能力下降,从而进一步加重ACI 患者缺血半暗带缺血情况,增加预后不良风险。另有研究指出,BPV 升高会影响血管切应力,提高单核细胞与血管内皮细胞黏附作用,诱发血管炎症反应,从而损坏血管壁[10]。据报道,脑梗死发生后梗死灶四周毛细血管多伴内皮细胞损伤及缺血表现,而溶栓治疗后侧支循环开放,小血管会恢复血流灌注,但血管长时间缺血、缺氧,血管内膜脆性增加,断裂风险升高[11]。脑血管灌注恢复期间,若ACI患者BPV升高,高血压可能增加脑血管张力,增加血管破裂出血风险,而低血压会造成脑血管低灌注,影响脑血供,加重神经细胞损伤。
本研究显示,预后不良ACI 患者24hCVSBP、24hCVDBP表达均高于预后良好患者,说明预后不良ACI患者多伴血压大幅波动情况,24hCVSBP、24hCVDBP升高可能是ACI患者溶栓预后不良的风险因子。进一步绘制ROC曲线发现,24hCVSBP、24hCVDBP预测ACI患者溶栓预后不良风险均有较高价值,以二者联合预测价值最佳,可见ACI 患者24hCVSBP、24hCVDBP不仅与患者溶栓预后有关,且可用于预测患者溶栓术后预后风险,可能对指导其他合理干预有积极意义。对于溶栓治疗结束24hCVSBP、24hCVDBP升高ACI患者,临床应根据患者实际情况合理使用降压药,以平稳降压,调节BPV,保护患者的血管功能。
本研究还发现,预后不良ACI患者Cys C表达高于预后良好患者,说明Cys C表达也可能与ACI患者溶栓治疗预后有关。Cys C 是一种半胱氨酸蛋白酶抑制剂,研究表明,Cys C与脑梗死、急性心肌梗死等多种心脑血管疾病均存在密切联系[12]。通常情况下,Cys C 低表达,若受到外界因素刺激,将导致Cys C 含量增加,将诱导各类炎症介质释放,促进动脉粥样硬化形成,而粥样硬化斑块脱落或血栓形成可能会再次堵塞脑动脉,造成脑梗死进展,从而增加ACI患者溶栓预后风险[13-14]。但本研究显示,Cys C 异常表达与ACI溶栓治疗预后无关,这一结果可能与Cys C受其他炎症因子水平影响有关。
ACI溶栓治疗患者有较高的预后不良风险,可能与24hCVSBP、24hCVDBP升高有关,考虑未来行24 h 动态血压监测患者BPV,辅助评估预后不良风险,可能对早期合理干预、改善患者预后有积极意义。ACI患者由于应激状态,血糖水平可进一步上升,增加血液黏稠度,从而损伤血管内皮细胞,促进炎症因子释放,加重脑组织损伤,增加预后不良风险。本研究仅对血压变化进行研究,未来可对患者血糖进行24 h 动态检测,以更好预测ACI患者溶栓治疗预后不良风险。
