淋巴细胞亚群及炎症因子与自身免疫性脑炎的相关性
2022-04-25杨诗怡焦淑洁
杨诗怡 吴 静 焦淑洁
郑州大学第一附属医院,河南 郑州 450052
自身免疫性脑炎(autoimmune encephalitis,AE)是指一类影响中枢神经系统的炎症性疾病。AE 患者的主要临床表现包括行为和情绪变化、记忆和认知缺陷、癫痫发作及运动障碍。针对神经细胞的不同抗体,AE分为以细胞内抗原(突触内、细胞质或核蛋白)、细胞外突触蛋白或细胞表面抗原的抗体为特征的亚型[1],以往研究发现淋巴细胞亚群可能在其发病机制中起重要作用。
抗体介导的免疫反应主要涉及B细胞诱导的抗体产生和CD4+T细胞的活化。研究发现自身免疫性边缘性脑炎(limbic encephalitis,LE)患者脑脊液中CD4+/CD8+T细胞比值与血-脑屏障功能障碍密切相关,说明CD4+T和CD8+T细胞在LE自身免疫中有潜在作用[2]。此外,在实验性AE小鼠模型中发现抗N-甲基-D-天冬氨酸受体(anti-N-methyl-D-aspartate receptor,NMDAR)IgG与脑室内B细胞分化为浆细胞和脑脊液中蛋白质浓度增加之间存在联系,这些发现提示浆细胞在抗NMDAR自身抗体产生中起作用[3]。另外,有研究通过观察与T细胞相关的细胞因子在疾病中变化探究T细胞与AE的关系[4]。
目前对于自身免疫性脑炎的治疗主要分为一线免疫治疗、二线免疫治疗和长程免疫治疗,一线包括糖皮质激素、静脉注射免疫球蛋白和血浆置换,二线则包括利妥昔单抗与静脉用环磷酰胺,长程治疗包括吗替麦考酚酯等口服免疫制剂。本研究通过观察自身免疫脑炎患者外周血淋巴细胞亚群及相关炎症因子的测量及其变化,明确是否可用于评估AE疾病的严重程度和治疗的有效性,以及在不同治疗方法中是否存在差异。
1 资料与方法
1.1 临床资料 纳入2017-09—2021-12 在郑州大学第一附属医院诊断为自身免疫性脑炎的患者,所有患者均符合《柳叶刀》2016年发表的AE诊断标准[5],其中排除既往行免疫治疗、合并结缔组织疾病或其他自身免疫性疾病以及合并B细胞、T细胞淋巴瘤或其他器官肿瘤的患者。本研究经郑州大学第一附属医院伦理委员会批准。
本研究收集48例行淋巴细胞亚群检测的患者及18 例行炎症因子检测的自身免疫性脑炎患者的资料,根据自身免疫性抗体将患者分为NMDAR、抗LGI1 抗体、抗GABAR、抗AMPAR 和抗Caspr2 抗体5组,进行组间比较,若组间差异无统计学意义则将各组合并分析。收集患者人口统计学特征、主要临床症状、抗体类型、常规血液学指标、脑脊液各项检查结果、脑电图结果、头颅磁共振成像结果、肿瘤筛查结果、mRS 评分、外周血淋巴亚群比例、外周血炎症因子、免疫治疗方案及治疗效果。mRS 评分获取于患者检测前,与患者行检测时病情平行,并将数据去个人化后纳入分析。
1.2 检测方法 采用间接免疫荧光法对所有患者进行血、脑脊液自身免疫性脑炎相关抗体检测,检测试剂盒及仪器均购自欧蒙医学实验诊断股份公司。取空腹静脉血使用流式细胞术检测淋巴细胞亚群,检测试剂盒及仪器均购自碧迪生物科学,另外取空腹静脉血使用流式免疫荧光发光法检测细胞因子,检测试剂盒及仪器均购自天津旷博同生生物技术有限公司。具体检测步骤严格按照试剂盒说明书进行操作。
1.3 统计学方法 使用SPSS 26.0进行统计分析,并使用GraphPad Prism 8 软件(GraphPad Software Inc,La Jolla CA,USA)作图。正态分布变量用均值±标准差(±s)表示,非正态分布变量用四分位区间及中位数表示。2 组间比较使用独立性t 检验或秩和检验,多组间比较使用方差分析或Kruskal-Wallis检验。免疫治疗前后外周血淋巴细胞亚群及细胞因子比较采用配对t检验和Wilcoxon检验。此外,外周血淋巴细胞亚群及细胞因子与疾病严重程度的关系分析采用Pearson 和Spearman 相关分析,并绘制受试者工作特征曲线以评估外周血淋巴细胞亚群及细胞因子在预测疾病进展中的敏感性和特异性。P<0.05 为差异有统计学意义。
2 结果
2.1 淋巴细胞亚群与AE严重程度 将患者按自身免疫性抗体进行分组,对不同组患者外周血CD3+T细胞(F=0.265,P=0.768)、CD4+T 细胞(F=0.901,P=0.414)、CD8+T 细胞(F=2.217,P=0.122)、CD19+B 细胞(F=2.675,P=0.083)及CD4+/CD8+T 细胞比值(F=2.248,P=0.119)进行比较差异均无统计学意义。对外周血淋巴细胞亚群与自身免疫性脑炎疾病严重程度相关性进行分析,CD3+T细胞、CD8+T细胞与mRS评分呈正相关,CD4+T 细胞、CD4+/CD8+T 细胞比值与mRS评分呈负相关(表1),而CD19+B细胞与mRS评分无明显相关性(P=0.562)。另外,通过绘制受试者工作曲线进一步分析外周血淋巴细胞亚群比例在预测疾病严重程度中的价值(图1)。将mRS评分>3分定义为疾病严重状态[6],分析后发现CD8+T 细胞预测AE严重程度的最佳cut-off值为25.15,敏感性和特异度分别为100.0%和59.5%,而CD4+/CD8+T细胞比值的cut-off 为1.56,敏感性和特异度分别为100.0%和58.3%(表2),余淋巴细胞亚群百分比均无诊断价值。

表1 外周血淋巴细胞亚群与自身免疫性脑炎疾病严重程度的相关性Table 2 Correlation of peripheral blood lymphocyte subsets with autoimmune encephalitis disease severity

表2 ROC曲线及曲线下面积Table 2 ROC curve and area under the curve
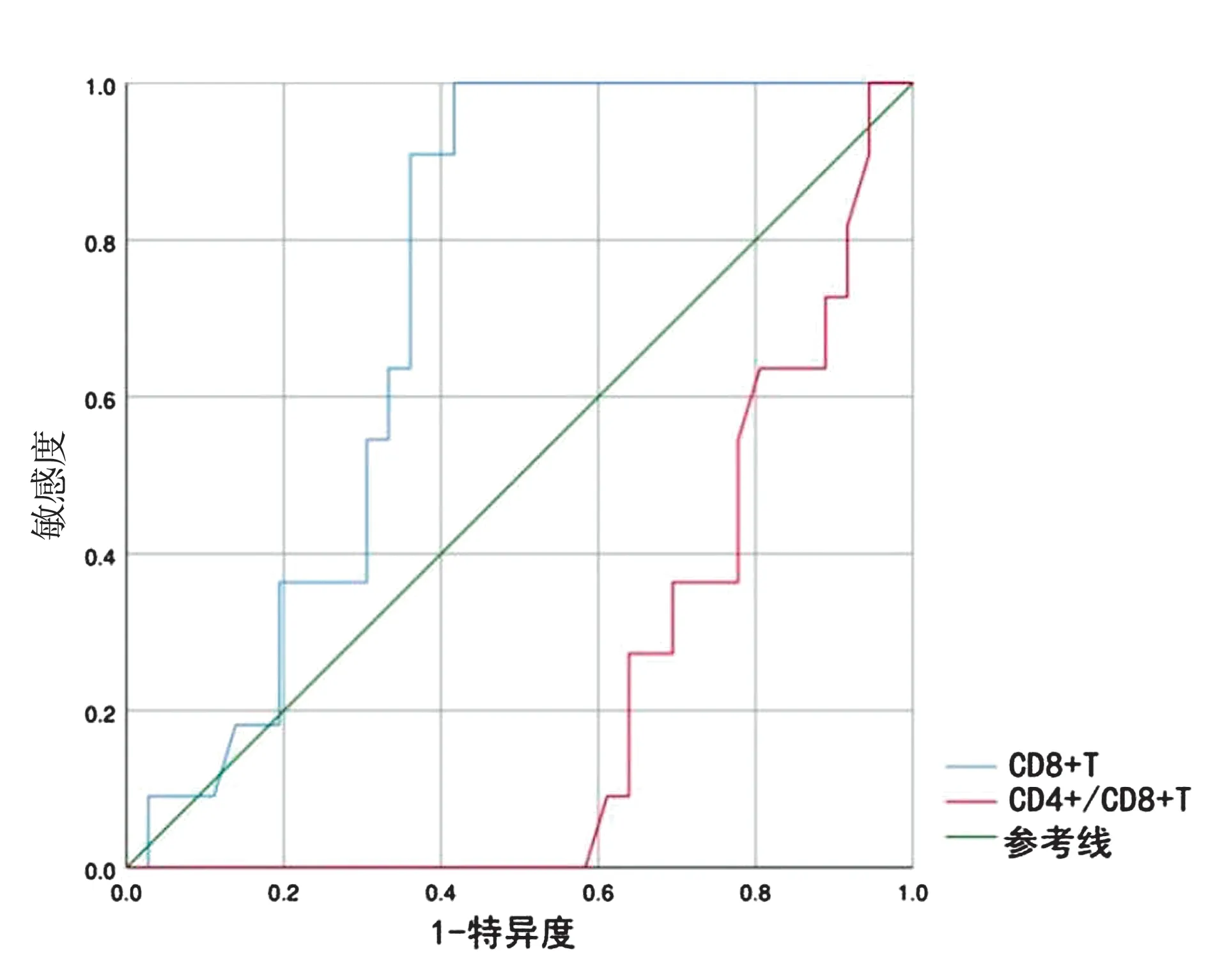
图1 AE患者CD8+ T细胞比例及CD4+ T/CD8+ T细胞比值ROC曲线Figure 1 CD8+ T-cell ratio and CD4+ T/CD8+ T-cell ratio ROC curve in AE patients
2.2 淋巴细胞亚群在AE治疗前后变化 对收集到的19例患者行一线免疫治疗前后外周血淋巴细胞亚群变化的数据进行分析,根据一线免疫治疗方法对其进行分组,分析后发现治疗组间CD8+T 细胞存在差异(P=0.002),血浆置换治疗组前后变化趋势与其他治疗组不同,将其治疗组数据去除后再次分析组间差异无统计学意义(P=0.514),对剩下17例治疗前后数据变化进行分析后发现,CD8+T细胞比例(P=0.001)(图2)及CD4+/CD8+T 细胞比值(P=0.02)(图3)在免疫治疗前后差异具有统计学意义,CD8+T 细胞比例较治疗前降低,CD4+/CD8+T细胞比值较治疗前升高,而CD3+T 细胞(P=0.492)、CD4+T 细胞(P=0.331)及CD19+B细胞比例(P=0.135)在治疗前后差异无统计学意义。

图2 CD8+ T细胞比例治疗前后对比,P=0.001Figure 2 Comparison of CD8+ T cell ratio before and after treatment

图3 CD4+/CD8+ T细胞比值治疗前后对比,P=0.02Figure 3 Comparison of CD4+/CD8+ T cell ratio and after treatment before and after treatment
2.3 炎症因子与AE 严重程度 根据既往研究,选取收集IL-2、IL-4、IL-6、IL-8、IL-10、IL-17A、TNF-α、IFN-γ等炎症因子检测数据,将患者按自身免疫性抗体进行分组,对不同组患者炎症因子进行比较,分析未发现组间差异。后对炎症因子与自身免疫性脑炎疾病严重程度相关性进行分析,其中IL-10与mRS评分呈正相关(表3),余炎症因子与mRS 评分则无明显相关。另外,通过绘制工作曲线进一步分析了炎症因子在预测疾病严重程度中的价值。在分析中将mRS 评分大于3 分定义为疾病严重状态,分析后均无诊断价值(表3)。
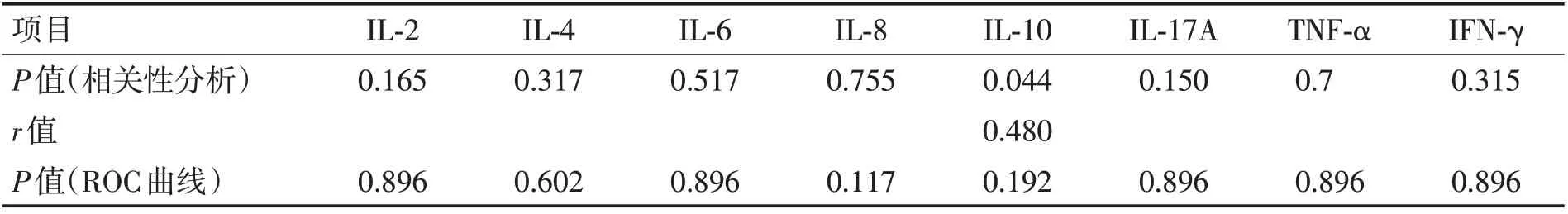
表3 炎症因子与自身免疫性脑炎疾病严重程度相关性及ROC曲线Table 3 Correlation between inflammatory factors and autoimmune encephalitis disease severity and ROC curve
2.4 炎症因子在AE 治疗前后变化 收集到9 例患者行一线免疫治疗前后炎症因子变化的数据,根据一线免疫治疗方法对其进行分组,分析未发现组间差异。对其治疗前后数据变化进行分析后发现,IL-6(P=0.015,图4)和IL-8(P=0.018,图5)在免疫治疗前后差异有统计学意义(P<0.05),均较治疗前降低,余炎症因子治疗前后差异无统计学意义(P>0.05)。

图4 IL-6治疗前后对比,P=0.015Figure 4 Comparison of IL-6 before and after treatment after treatment

图5 IL-8治疗前后对比,P=0.018Figure 5 Comparison of IL-8 before and after treatment after treatment
3 讨论
目前AE的发病机制及病理学尚不明确,多项研究表明其涉及多种不同类型的致病抗体,有研究发现B细胞及T细胞介导自身免疫参与其中。DALE等[7]的研究发现,与其他非炎症性神经系统疾病患者相比,AE 患者的脑脊液中含有更多的CD19+B 细胞。另一项研究发现,在未接受免疫治疗的NMDAR-AE患者的脑实质中,存在环绕在脑血管周围B 细胞和浆细胞套以及分散的T细胞和巨噬细胞[8]。WAGNON等[3]发现,针对小鼠的NMDA受体区域进行免疫抵抗2 周后,小鼠出现类似脑炎的临床症状,在给予鸡尾酒疗法治疗后症状获得缓解,并发现浸润的B 细胞起源于外周淋巴器官,在外周血分化后进入脑室。以上结果表明B细胞反应可以诱导由NMDA受体介导的自身免疫反应。此外,有研究报道抗GABAR脑炎患者的脑脊液和海马中存在CD8+T细胞的单克隆扩增,提示单克隆扩增的CD8+T 细胞潜在致病性及伴随的侵袭性与自身抗体作用之间可能存在联系。
目前在AE患者中有关血-脑屏障破坏的证据很少,因此,对外周抗体转运至中枢神经系统的具体机制仍不清楚。然而,有证据表明在AE患者的脑组织中存在CD8+T 细胞[9]和浆细胞[10],表明致病性自身抗体可以在鞘内合成。关于多发性硬化患者的研究发现,患者的中枢神经系统中存在大量免疫细胞浸润,这种情况也会导致病原性抗体的鞘内合成。这些从外周向中枢神经系统迁移的细胞包括记忆B细胞、浆母细胞[11]和自身反应性T细胞[12],显示出破坏血-脑屏障、渗入脑实质、导致少突胶质细胞破坏并导致神经细胞死亡的能力[13]。因此,推测这些外周自身反应性细胞T 细胞的进入和激活导致其他T 细胞和巨噬细胞的募集,从而形成炎性病变。另外,记忆B 细胞和浆母细胞可随着外周血CD19+B 细胞的增多而增多,进入中枢神经系统分化为浆细胞产生抗体。基于以上结论,推测外周血淋巴细胞亚群的百分比与疾病活动和复发相关,并根据其进行了相关数据收集及分析发现,CD3+T细胞、CD8+T细胞与mRS 评分呈正相关,以及CD4+T 细胞、CD4+/CD8+T细胞比值与mRS 评分呈负相关。在NIELS 等[2]的研究中,有血-脑屏障功能障碍的LE患者CD4+/CD8+T细胞比值均较对照组低,与本研究结果一致,共同提示CD8+T与CD4+T细胞参与AE发病,支持了外周免疫细胞可以穿越血-脑屏障,且过度活化的免疫细胞可以增强炎症反应并加重疾病的推测。在绘制ROC曲线时将mRS 评分>3 定义为严重的AE,分析出外周血CD8+T细胞对于疾病严重状态的敏感性和特异性分别为100%和59.5%,CD4+/CD8+T细胞比值对于疾病严重状态的敏感性和特异性分别为100%和58.3%,表明可以使用外周血淋巴细胞亚群百分比评估疾病的严重程度,并进一步研究其指导治疗的价值。
因淋巴细胞亚群与AE疾病严重程度相关,进一步研究一线免疫治疗前后外周血淋巴细胞亚群百分比的变化。组间分析发现,CD8+T 细胞治疗组间存在差异,对其原因进行探查时发现,主要差异出现在血浆置换治疗组中,除外后再次进行分析则无明显组间差异,进一步分析发现,AE 患者一线免疫治疗后CD8+T细胞显著减少,且CD4+/CD8+T细胞比值治疗后升高,这可能归因于以下几个因素:在一线免疫治疗中,糖皮质激素是一种广谱免疫抑制剂,高剂量可以抑制细胞毒性T细胞反应并抑制其发展[14]。静脉注射免疫球蛋白可能通过抑制T细胞受体反应抑制T细胞免疫调节[15-16],在自身免疫性血小板减少性紫癜患者接受治疗时,人免疫球蛋白可以提高CD3+和CD4+T细胞水平,降低CD8+T细胞水平[17]。免疫吸附理论基础是选择性地从循环血液中去除致病因子,还被认为对炎症或抗炎细胞因子有免疫调节作用[18]。而血浆置换则是用冰冻血浆等血液溶液进行替换,数据检测可能受置换后血浆中淋巴细胞亚群影响,因此造成以上组间差异。另外,有研究建议接受利妥昔单抗治疗的AE定期检测外周血中CD19+B细胞的百分比,如果该比例>1%[19],则需要重复给药。但本研究并未发现免疫治疗前后外周血中CD4+T 细胞和CD19+B 细胞之间的差异,这可能由本研究收集到的病例数较少造成。在数据收集过程中,一些在进行淋巴细胞亚群检测前已接受免疫治疗的患者被排除在数据分析之外,但观察这些患者在免疫治疗期间的淋巴细胞亚群及病情变化发现,3例患者在一线免疫治疗和长期口服药物后病情逐渐好转,其来院复查时CD8+T 细胞也同前分析一样均较前降低;另2例同样未纳入分析的患者则在进行血浆置换和皮质类固醇治疗后仍出现病情恶化及复发,对此患者的淋巴细胞亚群多次复查后发现,病情恶化后该患者的CD8+T细胞较前上升。由于个人经济情况及其他特殊原因,病情未得到改善的患者往往不再选择行多次淋巴细胞亚群复查,因此,收集到相关数据较少,无法将其与疗效佳患者进行对比分析。
有研究通过支持淋巴细胞功能或参与淋巴细胞分化和存活的细胞因子,验证淋巴细胞在自身免疫性脑炎中的参与作用。LIBA 等[4]发现,随访期间对AE患者及对照组的脑脊液进行收集比较发现,患者脑脊液中IFN-γ、TNF-α和IL-17A等Th细胞相关的细胞因子水平在各个时期均显著高于对照组。CONG等[20]的研究检测抗NMDAR 脑炎急性期患者脑脊液中的IL-6、TNF-α、IL-10 同样也高于对照组,且随病情的缓解呈下降趋势。在另一项研究中则发现脑内注射TNF-α和IL-6 可以使抗NMDAR 脑炎大鼠的记忆及学习功能损害加重[21]。而有研究给自身实验性脑脊髓炎小鼠模型注射免疫球蛋白发现,可通过抑制引流淋巴结和脾脏中Th17和Th1细胞的分化显著降低疾病的严重程度,且以上两种细胞产生的细胞因子IL-17 和IFN-γ也同时减少[22]。因此,同样收集了AE患者行炎症因子检测的数据进行分析,在对其治疗前后数据变化进行分析后发现,IL-6和IL-8在免疫治疗前后差异有统计学意义,均较前降低。而对其与自身免疫性脑炎疾病严重程度相关性进行分析后,仅发现IL-10 与mRS 评分呈正相关,进一步绘制ROC 曲线时发现其均无诊断价值。由于目前对AE的检测主要集中在脑脊液和外周血中相关抗体,接受外周血淋巴细胞亚群及炎症因子检测的患者数量不足,所以收集数据并不充分,这是主要的局限性,可能与以上分析结果相关。
淋巴细胞亚群的活化和增值是AE 患者外周免疫系统异常活动和发病机制的重要组成部分,细胞因子可能参与其中。CD8+T 细胞与mRS 评分呈正相关,而CD4+/CD8+T 细胞比值与mRS 评分呈负相关,对于自身免疫性脑炎具有一定诊断价值。不同一线治疗中血浆置换治疗组CD8+T 细胞变化与其他治疗组存在差异,一线免疫治疗后CD8+T 细胞较前降低,而CD4+/CD8+T 细胞比值较前上升,表明外周CD8+T、CD4+T 细胞比例与自身免疫脑炎的严重程度相关。通过监测外周血淋巴细胞亚群比例的变化,可用来评估自身免疫脑炎治疗方案的有效性,也有助于协助判断治疗用药剂量和用药周期。细胞因子分析显示,IL-6 和IL-8 在免疫治疗后较前降低,但其与mRS评分无显著相关,IL-10与mRS评分呈正相关,但进一步绘制ROC 曲线时无明显预测价值。由于目前淋巴细胞亚群与细胞因子不是AE 患者的主要疾病观察指标,因而收集到病例数及有多次复查意向的患者数目不足,导致研究数据较少,可能是造成以上无统计学意义分析结果的主要原因。
本研究仍存在其他不足:第一,部分抗体相关类型的AE较为罕见,如抗GABAR抗体脑炎,因此在分析不同抗体类型相关脑炎间差异的数据较为缺乏。第二,属于回顾性研究,无法对患者的治疗及相关检测进行实验相关干涉。第三,由于利妥昔单抗、吗替麦考酚酯等免疫抑制剂价格昂贵,患者服药依从性不足,相关随访数据较难获得。今后进一步研究应提升患者数量及疾病抗体种类多样性。
