早期子宫内膜癌及癌前病变患者保留生育功能治疗后复发的影响因素△
2022-04-18许金美胡蕊李丽萍王燕俞晶
许金美,胡蕊,李丽萍,王燕,俞晶
昆明医科大学第三附属医院(云南省肿瘤医院)妇科,昆明 650118
子宫内膜癌是常见的妇科肿瘤之一,近年来随着生活水平的提高,其发病率呈上升趋势,特别是西方国家。很多未生育的患者被诊断为子宫内膜癌,这些患者有强烈的保留生育功能愿望。年龄≤40岁的子宫内膜癌患者保留生育功能治疗的成功率较高,具有更好的预后[1]。宫腔镜评估和病灶切除加孕激素治疗是早期子宫内膜癌/不典型增生患者有效且安全的保留生育功能的治疗方法[2]。对于早期子宫内膜癌/不典型增生但仍想妊娠的患者,可考虑行浅表子宫内膜全切术并行孕激素治疗,较少损害育龄女性的生育功能或妊娠结局[3]。近年来,对于子宫内膜癌的保留生育功能治疗已有相关专家共识和治疗方案[4],并且相关研究疗效显著。相关指南推荐子宫内膜癌及癌前病变保留生育功能治疗后复查2次病理结果阴性可以停止口服孕激素治疗,完成治疗后行手术治疗。但部分患者自治疗结束至妊娠期间出现复发。现已有文献对保留生育功能治疗后复发的影响因素进行分析,但相关研究仍较少。本研究旨在分析子宫内膜癌及癌前病变患者保留生育功能治疗后复发的影响因素,为临床决策及进一步研究分子机制等提供有效的参考。
1 资料与方法
1.1 一般资料
收集2017年1月至2020年10月在昆明医科大学第三附属医院诊治的早期子宫内膜癌及子宫内膜不典型增生并要求保留生育功能患者的病历资料。纳入标准:①组织学检查证实为子宫内膜不典型增生或子宫内膜高分化腺癌;②影像资料显示无肌层浸润,无可疑宫外受累征象;③告知病情,患者有强烈保留生育功能的愿望;④年龄≤45岁;⑤无药物治疗及妊娠禁忌证;⑥依从性好,能规律按时返院复查。排除标准:①其他类型的子宫内膜癌;②组织学分化差;③合并其他恶性肿瘤。根据纳入、排除标准,共纳入早期子宫内膜癌患者(ⅠA期子宫内膜高分化腺癌)23例及子宫内膜不典型增生患者33例。本研究经医院伦理委员会审批通过,所有患者均知情同意并签署知情同意书。
1.2 研究方法
所有患者行宫腔镜下病灶评估,局限型肿瘤予病灶摘除或电切术,术后口服甲地孕酮160 mg/d;弥散型肿瘤先予口服甲地孕酮160 mg/d,若病灶转变为局限型行宫腔镜下病灶摘除或电切术,切除后继续予孕激素治疗。所有患者每3个月行宫腔镜检查结合病理检查评估治疗效果。达完全缓解后,有妊娠计划者,在病理结果2次阴性后建议咨询生殖遗传专家进行备孕指导;短期内无妊娠计划者予放置左炔诺孕酮宫内系统(levonorgestrel intrauterine system,LNG-IUS)维持治疗。收集并统计患者体重指数(body mass index,BMI)、病灶大小、病灶形态、是否使用促排卵药、年龄、既往病史、诊断、缓解时间、成功妊娠情况、是否维持治疗等临床资料。
1.3 统计学分析
采用SPSS 24.0软件进行数据分析。计数资料以例数及率(%)表示,组间比较采用χ2检验或Fisher确切概率法;影响因素分析采用Logistic回归分析;以P<0.05为差异有统计学意义。
2 结果
2.1 临床疗效
56例患者经孕激素联合宫腔镜治疗均已达到完全缓解,其中15例出现治疗后复发,41例未出现复发。3例复发患者进行了分期手术(术后病理:1例为子宫内膜复杂性非典型增生;1例为ⅠA期、G1级子宫内膜样腺癌,无肌层浸润;1例为子宫内膜腺体呈增生性改变);8例患者再次保守治疗后缓解;4例患者在治疗中。
2.2 孕激素联合宫腔镜治疗后复发的单因素分析
本研究纳入56例早期子宫内膜癌及癌前病变保留生育功能治疗患者,根据完全缓解后是否复发,分为复发患者(n=15)和未复发患者(n=41)。单因素分析结果提示,不同BMI及是否使用促排卵药患者复发情况比较,差异均有统计学意义(P<0.05)。(表1)
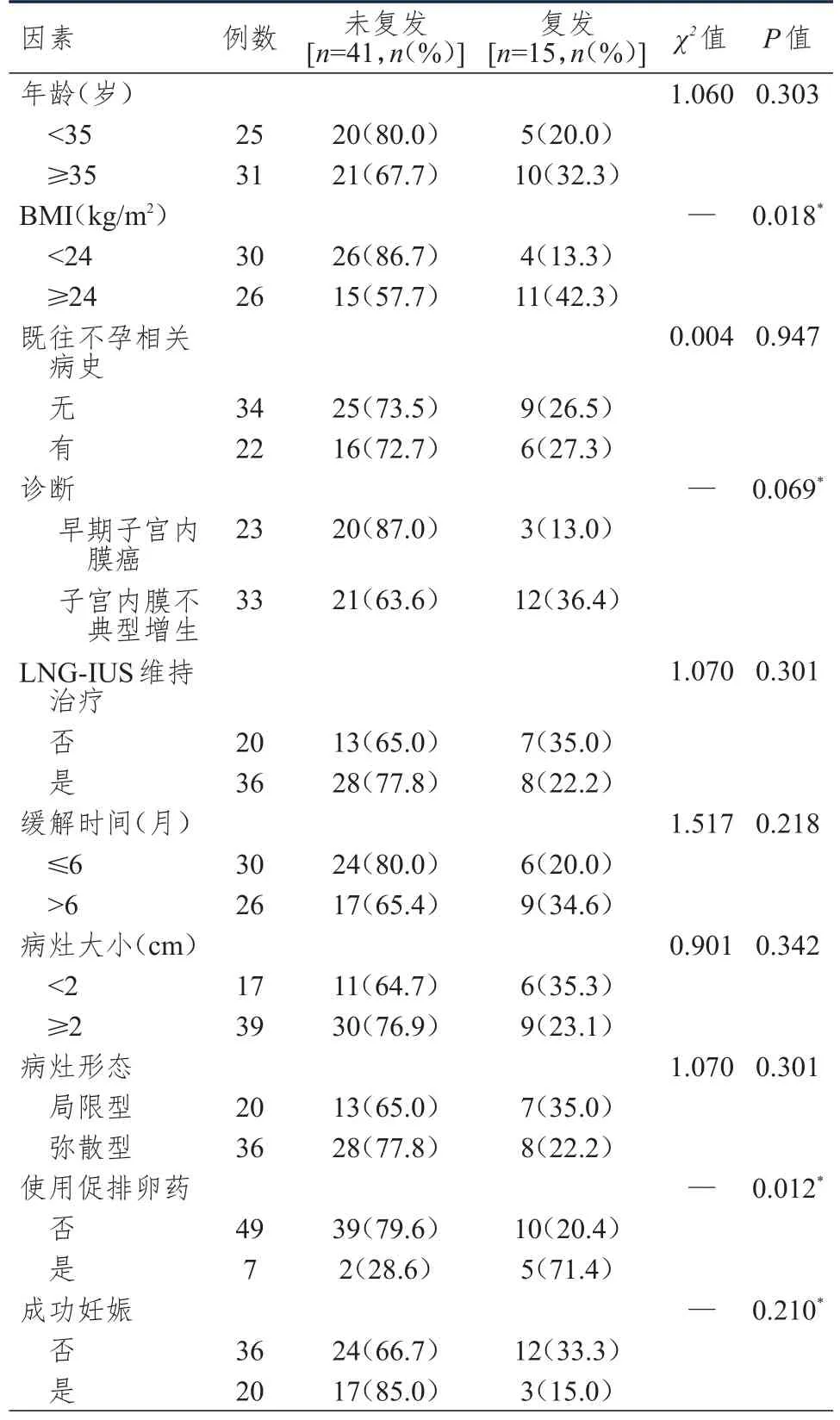
表1 孕激素联合宫腔镜治疗后复发的单因素分析( n=56)
2.3 孕激素联合宫腔镜治疗后复发的多因素分析
以早期子宫内膜癌及癌前病变保留生育功能治疗完全缓解后是否复发作为因变量(未复发=0,复发=1),以单因素分析中P<0.1的因素BMI、诊断、是否使用促排卵药为自变量进行多因素Logistic回归分析。多因素分析结果提示,BMI≥24 kg/m2(OR=14.028,95%CI:1.622~121.325)、使用促排卵药(OR=34.234,95%CI:2.525~464.138)是早期子宫内膜癌及癌前病变患者保留生育功能治疗后复发的危险因素(P<0.05)。(表2)

表2 孕激素联合宫腔镜治疗后复发的Logistic多因素分析
3 讨论
早期子宫内膜癌/子宫内膜不典型增生保留生育功能治疗效果较好,目前治疗过程中,主要以完全缓解后妊娠作为治疗终点,所以,对于治疗后完全缓解但还未进行妊娠的患者,部分患者会有复发及进展的风险。国内外学者已从各角度对子宫内膜癌及癌前病变的保留生育功能方面进行研究,但目前关于治疗后复发的相关机制、影响因素等方面研究仍较少。
本研究对经宫腔镜联合孕激素治疗后早期子宫内膜癌/子宫内膜不典型增生患者的病历资料进行回顾性分析,56例患者中有15例出现治疗后复发,41例未出现复发。3例复发患者进行了分期手术(术后病理:1例为子宫内膜复杂性非典型增生;1例为ⅠA期、G1级子宫内膜样腺癌,无肌层浸润;1例为子宫内膜腺体呈增生性改变);8例患者再次保守治疗后缓解;4例患者在治疗中。相关研究显示,LNG-IUS对早期子宫内膜癌/子宫内膜不典型增生患者的治疗有较高缓解率和良好的生育结局[5]。宫腔镜切除术与LNG-IUS相结合作为早期子宫内膜癌及癌前病变的保留生育治疗方法显示出与文献中单独使用孕激素的报道相似的反应率和活产率,但复发率要低得多[6]。使用口服避孕药或LNGIUS维持治疗可能是预防复发的一种选择[7-8]。本研究虽然未显示出明显差异,但是鉴于病例数相对较少,仍然建议经口服孕激素治疗缓解后暂时不能妊娠的患者,使用LNG-IUS维持治疗,降低复发率。
孕激素治疗期间体重变化对完全缓解、复发、妊娠和活产率几乎没有影响。然而,治疗前后BMI≥25 kg/m2是治疗反应差和复发率高的重要预测因素[9]。严格控制BMI≥30 kg/m2患者体重可提高缓解率和妊娠率,降低复发率[10]。在治疗中,控制在正常BMI可能起到辅助治疗的作用,它可以提高缓解率和减少复发[11]。结合本研究显示,对于完全缓解患者,严格控制体重<24 kg/m2,可相对减少复发。本研究未显示出妊娠对复发的影响,但是相关研究显示,完全缓解后妊娠可降低复发率[12]。对于完全缓解后的患者,相关指南建议在2次病理结果阴性后应尽快咨询生殖中心,辅助生殖技术可提高妊娠率,但是部分子宫内膜癌患者暴露于多囊卵巢综合征、肥胖等高危因素而引起不孕,促排卵药的使用即是针对这部分无排卵患者。研究显示,枸橼酸氯米芬似乎与卵巢癌和子宫内膜癌的风险增加有关[13-14]。来曲唑相对于枸橼酸氯米芬妊娠率更高,妊娠时间更短[15]。本研究显示,使用促排卵药后复发风险增加,所以对于完全缓解后患者,可以采取来曲唑进行促排卵,对于促排卵后引起的复发需要进一步研究其机制以预防和治疗。
综上所述,使用促排卵药及BMI≥24 kg/m2是早期子宫内膜癌及癌前病变患者治疗后复发的独立危险因素,所以治疗后完全缓解患者若有生育条件,建议在控制体重的同时尽快生育,如需要使用促排卵药可选择来曲唑,若暂时无生育条件,可以选用LNG-IUS维持治疗。但本文是回顾性研究,总体病例数相对较少,纳入的影响因素不够全面,还需扩大样本量深入分析,同时需建立多层次、多中心的综合研究,以为临床综合治疗提供更详实的理论基础。
