对中低位直肠癌保肛术后患者采取盆底肌功能训练对其大便失禁的意义研究
2022-04-15马宏娴王欣
马宏娴 王欣
大肠癌是临床常见恶性肿瘤之一,近年来,中低位直肠癌的临床发病率己紧随胃癌而居第二位,在我国患者中,中低位直肠癌患者占71.26%[1],其发病率在患者高龄以后迅速上升,目前我国老年直肠癌患者在逐渐增加[2]。对于中低位直肠癌治疗,临床手术仍是主要方法,且经腹会阴直肠癌联合根治术作为直肠癌外科治疗的经典术式,至今仍是主要手术方式,但患者腹部永久性肠造口,常给患者留下苦恼,故对于低位直肠癌患者,进行保肛与否,成为现代临床治疗的焦点[3,4]。国外针对中低位直肠癌保肛术患者术后肠道功能障碍的康复研究,临床研究尝试使用多种康复方法,来排除患者治疗术后可能存在的排便功能障碍,集中于改善中低位直肠癌保肛术患者大便失禁的症状,目前盆底肌训练集中于会阴收缩运动,此训练方法患者痛苦小,术后可刺激肛门括约肌,增强其收缩力,从而改善排便功能[5,6]。作者对此进行研究,报告如下。
1 资料与方法
1.1一般资料 选取2020 年1 月~2021 年1 月在大连大学附属新华医院收治的60 例中低位直肠癌保肛术后患者,随机分为对照组和试验组,每组30 例。对照组患者年龄55~75 岁,平均年龄(62.11±4.30)岁;试验组患者年龄55~76 岁,平均年龄(62.21±4.60)岁。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.2纳入及排除标准 纳入标准:纳入术前经病理诊断为直肠癌的患者;临床按照全直肠系膜切除术加双吻合技术,进行直肠癌保肛手术的患者;患者为单原发癌,无合并严重的心脑血管等器官疾病;患者无磁共振检查禁忌证。排除标准:术前存在梗阻,及结直肠壁有不同程度的水肿,存在术后吻合口瘘患者;存在远处转移的患者,如肝转移、盆腔广泛种植、锁骨上淋巴结转移等;病灶较大的患者;术前存在括约肌功能障碍,或有其他影响排便功能的患者,如抗生素相关性腹泻、便秘等患者;存在有脊柱手术史、神经系统疾病,和存在有其他严重疾病的患者;无法进行手术的患者。
1.3方法 对照组采取临床常规康复方法,术后鼓励患者早期下床,积极进行锻炼,合理膳食,密切观察生命体征。试验组在对照组的基础上,采取盆底肌功能训练指导。综合盆底肌锻炼依次包括腹式呼吸、凯格尔运动和抬臀提肛运动。①腹式呼吸:患者把手放在腹部,吸气并将腹部的手向上提起,患者尽可能憋气暂停1.5 s;呼气时,使患者腹肌收缩2 s,重复3 次。②腹部按摩:患者平躺并按压,揉捏腹部中间,中指和食指两个手指用力按压患者肚脐旁、下腹以及肚脐,按压每个穴位大约2 min,用拇指按压穴位,然后以肚脐为中心,进行顺时针按摩,每次约3.5 s,重复3 次,按摩时,临床应注意轻重程度,不要增加患者手术切口方向的力量。③凯格尔运动:患者运动方法与对照组相同,临床重复2 次。患者采取卧位,利用髋部的力量,双腿交叉,患者应用力夹住会阴,收缩提肛肌,以及周围的肌肉约2.5 s,放松4 s,重复3 次。④提肛运动:患者仰卧在床上,双脚蹬在床上,以头为支撑点,然后利用盆底肌肉力量,来抬高患者臀部。同时,患者尽量收缩相关肌肉2.5 s,然后放松臀部,放松相关肌肉2.5 s,重复2 次。⑤腿部运动:按揉患者足三里穴2 min,用拇指按压至发热,然后依次抬起双腿,当患者身体条件允许时,可以同时有力抬起双腿,重复2 次。
1.4观察指标及判定标准 比较两组患者临床效果、临床各项指标评分(肛门直肠功能评分、直肠癌患者专用生存质量问卷评分、肠道症状自我管理评分、失禁相关评分)。肛门直肠功能评分采用患者肛门直肠功能评分表,该量表从便意、排便控制、排便感觉等方面,对患者进行评价,每方面包含5 个等级,分别赋分为0~5 分,总分折算为0~10 分。依据患者所得总分,将患者肛门功能划分为四个等级,优为患者得分7~10分,良为患者得分5~7分,一般为患者得分3~5分,差为患者得分0~2 分。直肠癌患者专用生存质量问卷评分,是一种广泛用于患者相关生活质量的研究量表,是在其他相关生存量表的基础上开发的,包括3 个功能区和7 个症状,包括患者的身体、焦虑等项目;个别项目包括患者尿失禁、口干和脱发等相关症状,共10 个项目,每个条目从患者完全没有到非常多,分别对应0~5 分,临床采用极差化,将粗分转换成为0~100 分的标准分,得分越高,表示患者功能状态越好,症状越轻,其在国内外结直肠癌患者中准确性良好。患者肠道症状自我管理评分,术后患者肠道症状自我管理行为问卷,由临床设计,该问卷共4 个维度,17 个条目,其中治疗控制3 个项目、饮食控制2 个项目、肛周皮肤控制4 个项目、寻求帮助5 个项目、自我调整4 个项目、社交管理4 个项目;各项从没有到总是,分别记为0~5 分,总得分为0~100 分,得分越高,表示患者对其自我管理越好,其中治疗管理和饮食管理的患者得分均在0~25 分之间,肛周皮肤管理及自我情绪调整、社交管理维度的得分均在0~5 分之间,其适宜用来评价直肠癌患者保肛术后,患者肠道症状自我管理行为。失禁相关评分比较,评价中低位直肠癌保肛术后患者术后1、3、6 个月的肛门排便功能情况:0 分为正常,30 分为患者完全性肛门失禁,分值高低代表患者肛门失禁的严重度。临床治疗康复效果评价:优为患者大便可自我控制,患者全天无失禁症状,可存在有排便意图,患者可控制排便时间最少>6 min,患者平均排便次数<1 次/d;良为患者可以自我控制大便干燥,患者偶尔存在的稀便会导致夜间出现尿失禁,患者可以区分排气和排便,可以在2 min 内控制排便,大约4 次/d;差为患者存在干性稀便失禁,患者无法区分排便和排气,没有排便意图。总有效率=(优+良)/总例数×100%。
1.5统计学方法 采用SPSS23.0 统计学软件处理数据。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1两组患者临床效果比较 试验组治疗总有效率73.33%高于对照组的33.33%,差异有统计学意义(P<0.05)。见表1。
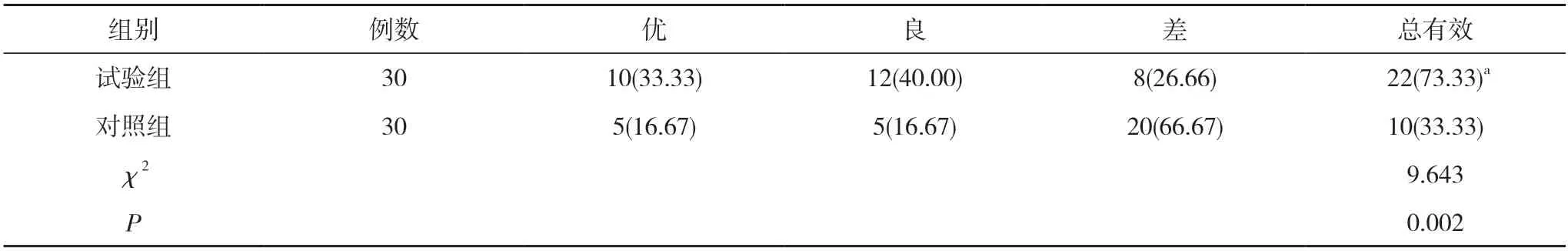
表1 两组患者临床效果比较[n(%)]
2.2两组患者临床各项指标评分比较 试验组患者肛门直肠功能评分(8.66±1.06)分、直肠癌患者专用生存质量问卷评分(82.33±10.16)分、肠道症状自我管理评分(88.14±7.83)分、失禁相关评分(12.32±3.13)分均优于对照组的(6.59±0.89)、(68.24±5.24)、(75.59±5.92)、(25.58±5.13)分,差异均具有统计学意义(P<0.05)。见表2。
表2 两组患者临床各项指标评分比较 (,分)

表2 两组患者临床各项指标评分比较 (,分)
注:与对照组比较,aP<0.05
3 讨论
排便是一个非常复杂的生理过程,需要整个神经系统及肛门括约肌的共同作用,低位直肠癌切除术后患者排便功能的恢复情况,是临床手术成功与否的判定标准[7]。当患者的部分直肠被手术切除时,导致患者相关的排便神经受到刺激,从而影响患者直肠内外神经功能的反射[8,9]。导致术后患者肛门自主控便能力下降,术后均有不同程度的大便失禁,表现为患者大便次数多,排便不能控制,因此,如何预防直肠癌保肛术后患者大便失禁是临床十分关注的问题[10,11]。排便是一种复杂的重要生理功能,对低位直肠癌保肛术患者实施持续有效的盆底肌肉锻炼,注重在训练过程中指导患者正确掌握盆底肌肉锻炼的方法,可预防中低位直肠癌保肛术后患者存在的大便失禁,该方法简单,没有副作用[12]。
综上所述,中低位直肠癌保肛术后患者采取盆底肌功能训练对其大便失禁的缓解效果显著,值得临床推广。
