经皮经肝穿刺胆管引流术在肝门部胆管癌治疗中的近期效果分析
2022-03-23景东帅袁鹏飞董帅军
景东帅 袁鹏飞 董帅军
(河南科技大学第一附属医院胃肠外科 洛阳 471000)
肝门部胆管癌是胆管癌的主要类型,约占所有胆管癌的60%,该肿瘤体积小、生长缓慢、局部浸润强、预后差,且肿瘤进展期间易侵犯肝门部的门静脉及肝动脉[1]。手术切除是临床治疗肝门部胆管癌的主要方法,但肿瘤侵犯、细胞浸润明显,使手术切除率降低,根治性切除率仅在30%~50%[2]。因此对中晚期或丧失根治切除术机会患者,临床多采用R1/R2切除、经皮经肝穿刺胆管引流术、胆道支架植入等方法进行治疗。尤其是随着介入放射技术的发展,使肝门部胆管癌介入治疗取得极大进展,为了进一步提高肝门部胆管癌的治疗效果,本研究对肝门部胆管癌患者分别采用经皮经肝穿刺胆管引流术与胆道支架植入治疗,比较不同手术治疗效果,旨为临床治疗提供参考,现报道如下。
1 资料与方法
1.1 一般资料
选取我院2018年1月~2019年12月期间收治的65例肝门部胆管癌患者,按数字随机抽取分为对照组(32例)和观察组(33例)。对照组32例中男18例,女14例;年龄40~74岁,平均年龄(59.86±3.82)岁;胆管癌Bismuth-Corlete分型:I型2例,Ⅱ型8例,Ⅲ型12例,Ⅳ型10例;肝功能Chlid-Pugh分级:A级20例,B级12例。观察组33例中男20例,女13例;年龄40~75岁,平均年龄(60.15±3.91)岁;胆管癌Bismuth-Corlete分型:I型2例,Ⅱ型6例,Ⅲ型13例,Ⅳ型12例;肝功能Chlid-Pugh分级:A级18例,B级15例。两组患者基线资料无统计学意义(P>0.05),可对比。
纳入标准:(1)入组患者经表现、CT、MRI、穿刺病理等综合检查确诊为肝门部胆管癌[3];(2)患者肝内无肿瘤转移或远处转移;(3)既往无放化疗史;(4)患者临床资料完整;(5)患者对研究知情,并签署同意书。排除标准:(1)伴严重的心肝肺功能异常;(2)肝内肿瘤转移;(3)伴肝硬化、心脑血管疾病、腹水及肾脏疾病者;(4)伴其他肿瘤者。
1.2 方法
两组患者治疗前进行肝、肾、血尿常规检查,对照组采用胆道支架植入治疗,患者取左侧俯卧位,十二指肠镜做内镜逆行胆胰管造影术,明确梗阻位置、程度及范围,将导丝置入胆道并超过梗阻部位,扩张胆道狭窄部位,置入金属支架(长径6~8cm)、塑料支架(8.5~10Fr),支架两端超过梗阻部位1cm以上。观察组采用经皮经肝穿刺胆管引流术治疗,患者取仰卧位,在超声引导下明确穿刺部位,选择合适的目标导管,对穿刺部位以2%利多卡因局部麻醉,经皮经肝穿刺,置入8F导管,建立操作通道,做胆管外引流,宜做肝叶单侧引流,确保引流通畅。两组手术操作由同一组经验丰富、专业性强的手术、麻醉医师操作。两组患者术后常规并发症预防,出院后进行电话及门诊随访,术后每3个月随访1次。
1.3 观察指标
(1)比较两组患者首次插管引流成功率;(2)比较两组患者肝功能变化:在患者术前、术后7d采集患者晨起静脉血5mL,静置20min,离心处理5min,3000r/min,采用全自动生化分析仪(7170型,日本株式)测定肝功能相关指标,包括血清碱性磷酸酶(ALP)、丙氨酸氨基转移酶(ALT)、总胆汁酸(TBA)及总胆红素(TBIL),由操作人员严格按照说明书操作,正常范围:ALT为0~40U/L、ALP为53~128U/L、TBIL为5.1~19.0μmol/L、TBA为0·10μmol/L;(3)并发症:记录两组患者术后胆道出血、胆道感染、胰腺炎等并发症发生情况;(4)比较两组患者手术每天引流量及住院时间;(5)生存率:两组患者均定期随访24个月,记录患者术后12个月、24个月的生存率。
1.4 统计学方法
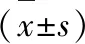
2 结果
2.1 两组首次插管引流成功情况
观察组患者术后首次插管引流成功率高于对照组,差异有统计学意义(P<0.05),见表1。
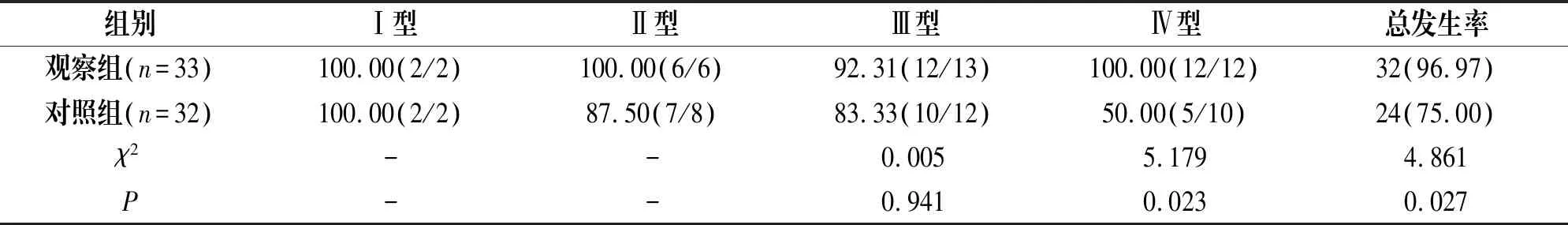
表1 两组患者首次插管引流成功情况比较[n(%)]
2.2 两组肝功能比较
两组患者术前肝功能指标比较,差异无统计学意义(P>0.05);两组患者术后肝功能指标较治疗前明显降低,差异有统计学意义(P<0.05),观察组术后肝功能指标低于对照组(P<0.05),见表2。
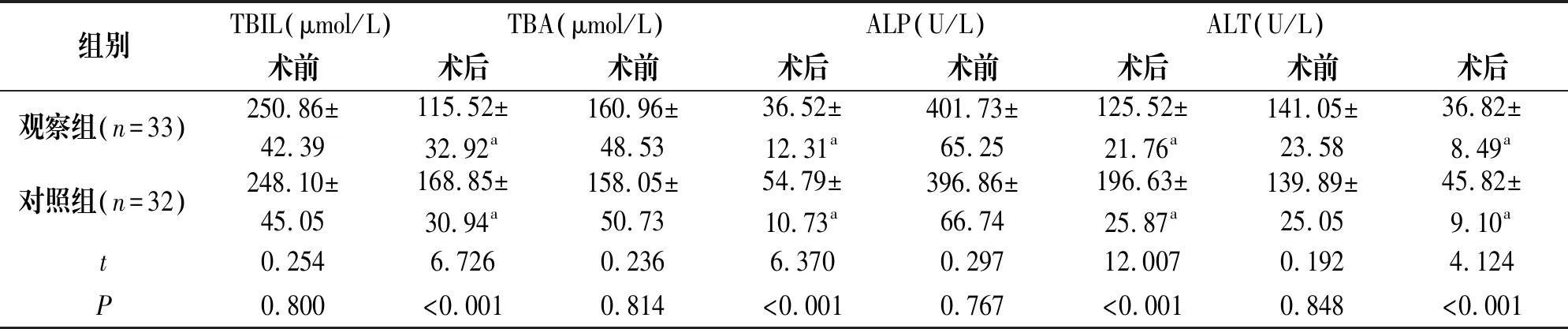
表2 两组患者手术前后肝功能比较
2.3 两组并发症情况比较
两组术后并发症发生情况比较,差异无统计学意义(P>0.05),见表3。

表3 两组术后并发症发生情况比较[n(%)]
2.4 两组手术引流及住院时间比较
两组患者每天手术引流量及住院时间比较,差异无统计学意义(P>0.05),见表4。
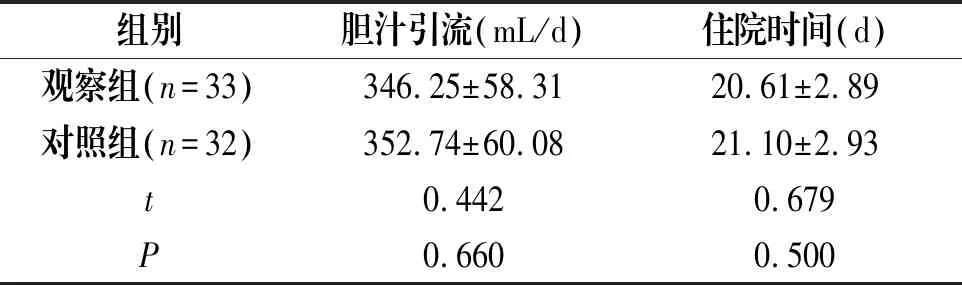
表4 两组患者手术引流及住院时间比较
2.5 两组患者术后生存率比较
两组患者术后12个月、24个月生存率比较,差异无统计学意义(P>0.05),见表5。
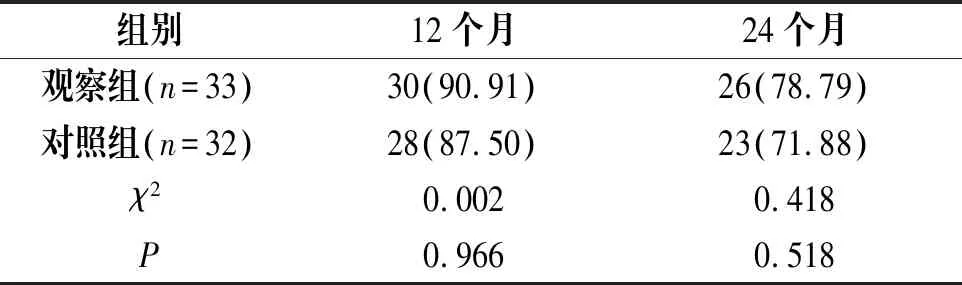
表5 两组患者术后生存率比较[n(%)]
3 讨论
肝门部胆管癌患者的预后较差,肿瘤完整切除术后患者中位生存期仅为30~46个月,5年生存率在25%~40%[4~5]。但患者疾病早期无明显表现,多数患者在确诊后疾病已逐渐进展至中晚期,进而增加手术难度,手术根除率低。因此临床在治疗肝门部胆管癌时,多通过胆道引流术解除梗阻性黄疸、肝损害,以期延长患者生存时间,为手术、支架植入及放化疗治疗提供坚实的前提条件。目前胆道支架植入及经皮经肝穿刺胆管引流术是常用的胆道引流术,其中胆道支架植入是姑息性治疗选择之一,内镜下操作安全有效、定位准确,可重复性操作,能有效解除胆道中低位恶性梗阻[6]。但胆道支架植入无法实现多支狭窄引流,单支支架植入减黄效果不明显,未引流的胆汁因引流不畅而导致胆管炎、肝脓肿等并发症的发生。经皮经肝穿刺胆管引流术是基于经皮经肝胆道造影技术发展起来的介入性微创技术,对胆管癌、肝门区转移等恶性肿瘤有显著效果,而且患者术后病情稳定,生存时间明显延长[7]。
本组研究,观察组患者术后首次插管引流成功率96.97%高于对照组的75.00%,胆管癌Bismuth-Corlete分型Ⅳ型穿刺引流成功率100.0%高于对照组的50.0%,差异有统计学意义(P<0.05)。其结果表明了经皮经肝穿刺胆管引流术具有较高的手术穿刺引流成功率。据邓毅磊等[8]研究发现经皮肝穿刺胆道外引流和内外引流术都能迅速有效的缓解黄疸症状,引流效果相当。姜静华等[9]研究表明超声引导经皮经肝穿刺胆管引流术治疗恶性梗阻性黄疸有较高的穿刺成功率,且穿刺次数少,并发症少、疼痛轻。因此多结果再次证实了经皮经肝穿刺胆管引流术的治疗有效性。分析原因是胆道支架植入对高位胆道梗阻缺乏效果,而且支架植入时需要先做胆道狭窄扩张,若胆道扩张不充分,则会增加第二根支架植入难度,导致手术成功率降低。经皮经肝穿刺胆管引流术对高位胆道梗阻效果较好,术中无需切开乳头,可保留患者术后括约肌功能,避免肠液反流,适用性广、对设备要求不高,更具应用效果;同时经肝穿刺置入导管,置入路径短,力距短,弯度小,导丝置入方便,故能提高穿刺治疗成功率[10]。本组研究,观察组、对照组患者术后12个月、24个月生存率以及术后并发症、胆汁引流量、住院时间比较,差异无统计学意义(P>0.05)。结果证实了经皮经肝穿刺胆管引流术有较高的安全性,且患者预后良好。由于肝门部胆管癌患者因黄疸会引起全身器官功能障碍,此时采用两种胆道引流技术,可及时充分胆汁引流,短时间内解除黄疸,减轻胆道梗阻,并能阻止恶性肿瘤对机体的侵犯,改善患者生存质量。
肝功能损害是肝门部胆管癌患者常见病理损害,是影响患者预后、生存质量的主要病因。本组研究,两组患者术后肝功能指标ALP、ALT、TBA及TBIL较治疗前明显降低(P<0.05),且观察组术后肝功能指标低于对照组(P<0.05)。结果表明两种胆道引流技术可改善患者术后肝功能,减黄效果及胆道梗阻解除效果达到预期。分析原因是胆道支架植入,无法实现多支狭窄引流,单支支架植入减黄效果不明显;双支支架引流操作难度高,而且对高位梗阻扩张不充分,使术后肝功能改善不明显;经皮经肝穿刺胆管引流术采用双侧胆管同时引流技术,可相应增加引流范围,故而能减退黄疸,改善患者术后肝功能;同时该引流技术的引流管直径较粗、引流成功率高,可随时调整引流位置,引流充分,若左右肝管未连通,可进行双侧肝管置管,或采用多根置管引流,以此能提高引流充分量,减轻黄疸。但采用经皮经肝穿刺胆管引流术时,对患者肝内胆管的要求较高,术前需要选择合适的靶导管,通常胆汁引流术时的穿刺导管直径应超过4mm,若靶胆管不足4mm,为了充分引流,需要选择其他引流方法。而且经皮经肝穿刺胆管引流术需要外置引流管、引流袋,会影响患者的生存质量,但本研究尚未探讨。
综上所述,胆道支架植入、经皮经肝穿刺胆管引流术治疗肝门部胆管癌均有较高的临床效果,远期生存率相当,并发症较少。但经皮经肝穿刺胆管引流术穿刺引流成功率高,尤其是对Ⅳ型患者,穿刺引流充分,并能明显改善患者肝功能,应用意义高。但本研究尚有不足,研究样本量少,使研究结果数据存在偏倚,且对患者的生存质量未进行探索,仍需以后研究扩大样本量、设计前瞻性随机对照试验,以此明确经皮经肝穿刺胆管引流术的治疗价值。