内固定手术与人工髋关节置换术治疗老年髋部骨折的疗效及术中出血量对比
2022-03-23郭树胜常连胜
郭树胜 常连胜
(1.鹤壁市淇县人民医院骨科 鹤壁 456750;2.郑州大学第一附属医院 郑州 450052)
髋部骨折在临床较为常见,老年人群是高发人群,患病率为3%~4%[1]。由于患者需要长期卧床,因此保守治疗极易引发褥疮、肺炎等并发症,对患者的生活质量造成严重不良影响[2]。近年来,在老年髋部骨折的治疗中,内固定术、人工髋关节置换术在飞速发展的内固定物、置换术的作用下在临床得到了日益广泛的应用[3]。但是,目前临床还没有统一内固定术、人工髋关节置换术的应用效果。本研究对比了老年髋部骨折治疗中人工髋关节置换术与髓内钉内固定手术的疗效及术中出血量,旨在为临床提供有效依据。
1 资料与方法
1.1 一般资料
回顾性选取2019年4月~2021年4月本院老年髋部骨折患者78例,依据手术方法分为人工髋关节置换术组和髓内钉内固定手术组各39例。人工髋关节置换术组患者男22例(56.41%),女17例(43.59%);年龄61~83岁,平均年龄(70.25±10.35)岁;在骨折类型方面,粗隆间骨折21例(53.85%),股骨颈骨折18例(46.15%);在Carden分型方面,Ⅰ型5例(12.82%),Ⅱ型19例(48.72%),Ⅲ型12例(30.77%),Ⅳ型3例(7.69%)。髓内钉内固定手术组患者男21例(53.85%),女18例(46.15%);年龄60~82岁,平均年龄(69.56±8.25)岁;在骨折类型方面,粗隆间骨折20例(51.28%),股骨颈骨折19例(48.72%);在Carden分型方面,Ⅰ型6例(15.38%),Ⅱ型18例(46.15%),Ⅲ型11例(28.21%),Ⅳ型4例(10.26%)。两组患者的一般资料比较差异均不显著(P>0.05)。
1.2 纳入和排除标准
纳入标准:(1)年龄均在60岁及以上;(2)均经X线检查、CT检查、MRI检查等确诊为髋部骨折;(3)均符合髋部骨折的诊断标准[4]。排除标准:(1)伴沟通障碍;(2)伴脏器功能不全;(3)合并血液疾病。
1.3 方法
1.3.1髓内钉内固定手术组
患者取仰卧位,进行全身麻醉,应用近端防旋髓内钉,外展牵引后以较慢的速度内收内旋10°~15°闭合复位,C臂机透视下检查复位效果,理想后对牵引复位进行维持,将一长度为5cm左右的切口纵行开在大转子上方,经大转子正中开口处向髓腔中置入导丝,之后向股骨颈中下1/3处置入主钉。导向器引导下向股骨头打入螺旋刀片,C臂机确认理想后锁定,用瞄准器将远端导针打入,对活动性出血情况进行检查,无活动性出血后对切口进行反复冲洗,常规引流,将切口逐层缝合起来。
1.3.2人工髋关节置换术组
患者取健侧卧位,将软垫放置在髋部,将一长度为15cm左右的切口纵行开在髋关节后外侧,对肌群进行分离后将髋关节囊切开,尽可能保留连接骨折块的筋膜组织,对大小转子进行复位后用钢丝将其固定起来,在小转子上1cm处截骨,将股骨头取出来,对髋臼进行处理,将臼杯安放其中后扩髓,将股骨头假体、股骨柄置入,安装后复位髋关节,对关节松紧度进行测试,理想后对活动性出血情况进行检查,无活动性出血后对切口进行反复冲洗,常规引流,将切口逐层缝合起来。
1.4 观察指标
随访6个月。(1)手术相关指标;(2)疼痛程度:采用视觉模拟评分法(VAS),总分0~10分,表示无痛~剧痛[5];(3)髋关节功能:采用Harris髋关节功能评分量表,内容包括疼痛、关节活动度、功能、畸形4个维度,总分0~100分,表示差~优[6];(4)术后并发症发生情况。
1.5 疗效评定标准
优:治疗后患者无疼痛感,具有显著较轻的症状、显著较好的骨折愈合;良:治疗后患者疼痛感轻微,具有较轻的症状、较好的骨折愈合;可:治疗后患者疼痛感中度,症状在一定程度上减轻,骨折有所愈合;差:治疗后患者疼痛感严重,症状没有减轻或加重,骨折没有愈合[6]。
1.6 统计学分析
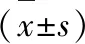
2 结果
2.1 两组患者的手术相关指标比较
人工髋关节置换术组患者的术中出血量多于髓内钉内固定手术组(P<0.05),术后引流量少于髓内钉内固定手术组(P<0.05),下地锻炼时间、骨折愈合时间、负重活动时间、住院时间均短于髓内钉内固定手术组(P<0.05),但两组患者的手术时间、输血量之间的差异均不显著(P>0.05),见表1。
2.2 两组患者手术前后的疼痛程度、髋关节功能比较
两组患者手术后的VAS评分均低于手术前(P<0.05),Harris评分均高于手术前(P<0.05);手术后,人工髋关节置换术组患者的VAS评分低于髓内钉内固定手术组(P<0.05),Harris评分高于髓内钉内固定手术组(P<0.05),见表2。
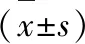
表1 两组患者的手术相关指标比较
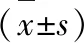
续表1 两组患者的手术相关指标比较

表2 两组患者手术前后的疼痛程度、髋关节功能比较(分,
2.3 两组患者的临床疗效比较
人工髋关节置换术组患者髋关节功能恢复的优良率为92.31%(36/39),高于髓内钉内固定手术组的79.49%(31/39)(P<0.05),见表3。

表3 两组患者的临床疗效比较[n(%)]
2.4 两组患者的术后并发症发生情况比较
人工髋关节置换术组患者的术后并发症发生率为7.69%(3/39),低于髓内钉内固定手术组25.64%(10/39)(P<0.05),见表4。

表4 两组患者的术后并发症发生情况比较[n(%)]
3 讨论
老年人由于骨质退化、疏松,极易有骨折发生,其中髋部骨折较为常见[7]。在髋部骨折的治疗中,手术治疗是临床采用的有效方法,但是由于老年人具有特殊的骨质、减退的机体功能等,因此患者术后极易有多种并发症发生,这就加大了临床治疗难度[8]。相关医学研究表明[9~10],在老年髋部骨折的治疗中,人工髋关节置换术比内固定术的再手术率、返修率低,更能使患者患肢以较快的速度恢复到损伤前水平,促进患者卧床时间的有效缩短,对延迟愈合、畸形愈合等并发症的发生进行避免,并促进患者疼痛程度的减轻。
本研究结果表明,人工髋关节置换术组患者的术中出血量多于髓内钉内固定手术组,术后引流量少于髓内钉内固定手术组,下地锻炼时间、骨折愈合时间、负重活动时间、住院时间均短于髓内钉内固定手术组;手术后,人工髋关节置换术组患者的VAS评分低于髓内钉内固定手术组,Harris评分高于髓内钉内固定手术组;人工髋关节置换术组患者髋关节功能恢复的优良率高于髓内钉内固定手术组;人工髋关节置换术组患者的术后并发症发生率低于髓内钉内固定手术组。说明人工髋关节置换术比内固定手术更能促进患者下床锻炼时间、负重活动时间的缩短、术后疼痛程度的减轻、髋关节功能恢复优良率的提升,从而对患者预后进行更好的改善。
综上所述,老年髋部骨折治疗中人工髋关节置换术的疗效较髓内钉内固定手术显著,但术中出血量较多,值得推广。