经鼻高流量氧疗与无创正压通气治疗COPD急性加重期患者的临床对照研究
2022-03-22胡宏凯
胡宏凯
平顶山市第二人民医院(河南 平顶山 467000)
COPD是一种不可逆的肺功能障碍疾病,会诱发各种呼吸系统疾病,COPD急性加重期的发病原因是COPD不断发病造成感染或急性感染[1]。临床表现为慢性咳嗽、咳痰、呼吸困难等症状。目前治疗COPD的主要有氧疗、药物治疗、无创正压通气等。首选治疗是NPPV,能提供患者一定程度的气道正压,改善患者心肺功能,但耐受性差,易发生胃胀、不易排痰等[2-3]。目前,HFNC被广泛应用于AECOPD患者,HFNC与无创正压通气比,能更好的促使气道内分泌物排出,降低二氧化碳潴留情况,提高通气效率,增加患者的舒适度。本文旨在对比HFNC和NPPV治疗COPD急性加重期患者的临床疗效,现报道如下:
1 资料与方法
1.1研究对象 选取2018年1月至2019年1月于本院就诊收治的65例COPD急性加重期患者为研究对象,并对患者的临床及随访资料进行回顾性分析,按照治疗方式的不同将其分为观察组A组(HFNC)33例、对照组B组(NPPV)32例。其中观察组男18例,女15例,年龄为62~78岁,平均年龄为(68.15±4.02)岁;对照组男19例,女13例,年龄为65~80岁,平均年龄为(69.23±3.96)岁;两组患者(年龄、性别比例)等资料比较无统计学意义(P>0.05)。纳入标准:(1)符合第八版《内科学》中COPD急性加重期的诊断标准[4];(2)治疗前半个月内未使用糖皮质激素;(3)血红蛋白(Hb)≥80g/L;(4)可耐受无创正压通气;(5)本次研究获得本院伦理委员会批准,所有患者均签署知情同意书。排除标准:(1)存在交流障碍者;(2)合并严重肝肾功能及心脑血管疾病者;(3)呼吸极弱并有严重排痰困难者;(4)口面部有创伤,无法佩戴面罩的患者;(5)不愿配合治疗的患者。
1.2研究方法 两组患者首先进行常规治疗即:平喘、化痰、抗感染等。观察组在常规治疗基础上加HFNC治疗,选用新西兰费雪派克高流量呼吸湿化治疗仪吸入,先经过加温加湿,由鼻导管输送氧气,鼻导管初始氧浓度为30%,维持高流量吸氧5小时,高流量吸氧总时间为12小时/天,一个疗程为3天。对照组在常规治疗基础上实施NPPV治疗,选取BiPAP Vision呼吸机(美国伟康公司),压力范围在4~30cmH2O(1cm H2O=0.098kPa),初始呼气压在3~6cmH2O,根据患者情况调整气压,直至患者建立耐受性;氧浓度为30%~40%,呼吸频率为10~15次/分,维持无创正压通气5小时,无创正压通气总时间为12小时/天,一个疗程为7天。
1.3观察指标
1.3.1 临床疗效 根据患者症状改善情况进行评估,分为显效:患者临床症状消失或明显改善,生命体征恢复正常;有效:患者临床症状有所缓解或恢复,生命体征有所缓解或恢复;无效:患者临床症状和生命体征无缓解或加重。总有效率=(显效+有效)/总例数×100%。治疗前后用心电监护仪或听诊器测出心率(HR)和呼吸频率(RR)。
1.3.2 舒适度评分量表 采用Kolcaba舒适的分类编制的舒适状况量表(GCQ)来评估患者的舒适度。该量表包括社会文化、心理精神、环境、生理四个维度,共28项指标,采用Likert1-4级评分法进行评分,分数越高越舒适。
1.3.3 腹胀 患者在未进食时,行无创通气会发生腹胀,每周发作次数阻止了进食量,且每周发作次数较多。符合功能性胃肠病诊断标准。
1.3.4 生化指标 两组患者均在治疗前后抽取动脉血(3ml),使用PL2200锐锋血气分析仪(普朗医疗)测定两组患者的PH、氧分压(PaO2)、血乳酸(Lac)及二氧化碳分压(PaCO2)值。
1.3.5 肺功能检查 两组患者使用德国耶格Master Scope肺功能仪进行检测。主要测定以下指标:用力肺活量(FVC)、第1秒用力呼气量(FEV1)及FEV1/FVC。

2 结果
2.1两组患者治疗效果比较 A组患者临床总有效率高于B组(90.90%VS 71.87%)(χ2=3.910,P=0.048),见表1。

表1 两组患者治疗效果比较(n/%)
2.2两组患者治疗前后呼吸功能指标比较 治疗后两组患者PH值评分均较治疗前比较无统计学意义(P>0.05),两组患者PaO2、Lac、RR、HR指标评分高于治疗前,PaCO2指标评分低于治疗前(P<0.05),且A组治疗后PaO2、Lac、RR、HR指标评分显著高于B组,PaCO2指标评分显著低于B组(P<0.05),见表2。
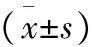
表2 两组患者治疗前后呼吸功能指标比较
2.3两组患者舒适度比较 治疗后,两组患者社会文化维度比较无统计学意义(P>0.05),A组舒适度总分、生理维度、心理精神维度及环境维度分数显著高于B组(P<0.05),见表3。
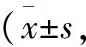
表3 两组患者舒适度评分比较分)
2.4两组患者辅助通气时间、腹胀及颜面压迫感比较 两组患者辅助通气时间比较无统计学意义(P>0.05),治疗期间A组无腹胀出现,B组出现15例(P<0.05),A组出现1例颜面压迫感,B组出现10例颜面压迫感(P<0.05),见表4。
2.5两组患者肺功能比较 两组患者治疗后FVC、FEV1、FEV1/FVC指标水平较治疗前升高(P<0.05),且A组患者FVC、FEV1、FEV1/FVC指标水平显著高于B组(P<0.05),见表5。
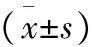
表4 两组患者辅助通气时间及腹胀、颜面部压迫发生率比较

表5 两组患者肺功能比较
3 讨论
NPPV是不需要气管插管情况下常用的呼吸方法之一,通过鼻面罩等无创方式连接呼吸机进行治疗[5-6]。氧疗能改善黏膜系统的清除功能,产生低水平气道正压,促进肺泡开放,减少二氧化碳的呼出量,从而减少呼吸做功,提高舒适度[7-9]。HFNC是一种新型氧疗方式,能精准调整氧浓度,通过加温加湿装置,由专属鼻导管输送氧[10-12]。加温加湿的气流能降低气流阻力,缓解机体热量的消散,改善气道的传导性,同时降低患者心脏和呼吸负荷,防止出现低氧血症。HFNC因为接近生理呼吸,解决患者面部的压迫感,同时方便患者进行和交流,进而提高患者依从性[13-14]。本研究结果显示,A组临床疗效高于B组(P<0.05),说明经鼻高流量氧疗较无创正压通气治疗COPD急性加重期患者的临床疗效更为显著,其结果是由于由于HFNC满足了患者对氧流量的需求,有效减少吸气阻力、呼吸做功,促进机体肺复张;另外,HFNC治疗可产生低水平的呼吸末正压,对气道分泌物的清除具有积极作用,能减少局部死腔,并增加肺泡通气量;同时HFNC治疗还结合了鼻塞和面罩的优点,进而在使用中方便、快捷,不仅提高患者治疗依从性,提高临床疗效。既往研究虽报道NPPV治疗COPD急性加重期患者疗效肯定,但影响疗效的因素众多,除患者本身疾病的严重程度外,使用NPPV治疗的的耐受程度、依从性以及痰液的清理等,均对疗效有影响[15]。A组FVC与FEV1指标评分明显高于B组,说明HFNC更有效改善呼吸疲劳,促进肺泡氧气和二氧化碳交换,有效增强肺功能,提高吸氧效果,减轻呼吸困难症状。B组出现10例颜面压迫感及15例腹胀,A组未出现腹胀及1例颜面压迫感,表明HFNC是经鼻导管进行呼吸,患者在治疗过程中可以进食讲话、咳嗽、讲话等,可有效避免患者因张口呼吸导致的胃肠胀气。本研究结果中A组患者舒适度总分显著高于B组,说明NFNC发生窒息等不适感比无创呼吸机辅助通气明显降低。A组患者的生理维度、心理精神维度及环境维度分数高于B组,说明可以从心理精神、生理感受和环境等方面改善患者的治疗。两组患者治疗后FVC、FEV1、FEV1/FVC指标水平较治疗前升高,且A组显著优于B组,提示通过加温湿化NFNC的气流可降低气流阻力,延缓机体热量的消耗,改善气道的传导性,增强肺的顺应性,减少气道分泌物的黏度,从而提高气末肺容积。
综上所述,HFNC较NPPV在治疗COPD急性加重期患者的临床疗效更佳,能有效缓解二氧化碳的潴留,改善血气指标及肺功能,促进患者早日康复,值得临床推广。
