尿α1-微球蛋白及N-乙酰-β-D-氨基葡萄糖苷酶/尿肌酐在慢性HBV感染相关肝病患者早期肾损伤中的检测价值
2022-03-18张静怡唐映梅杨文霞
张静怡, 唐映梅, 杨 娴, 杨文霞
昆明医科大学第二附属医院 消化内科, 昆明 650000
慢性乙型肝炎的防治是一个全球性的难题,全世界感染HBV的患者高达2.5~3.5亿[1],慢性HBV相关肝病患者肾功能损伤发生率较高。HBV感染相关肝病患者出现肾损伤的机制较多,患者的老龄化,合并高血压、糖尿病,HBV病毒免疫复合物在肾脏的沉积,广泛应用核苷和核苷酸类药物(NUC)抗病毒的肾小管毒性作用,肝硬化失代偿导致的肾脏血流减少等机制增加了患者的肾损伤风险。合并肾脏疾病严重影响了慢性HBV相关肝病患者的预后,增加了病死率,因此对该类患者早期、全程监测肾功能十分重要。
本研究通过对纳入的慢性HBV感染相关肝病(慢性乙型肝炎、肝硬化)患者监测常规肾功能指标、肾小管损伤指标尿α1-微球蛋白(α1-microglobulin,α1-MG)、尿N-乙酰-β-D-氨基葡萄糖苷酶(N-acetyl-β-D-glucosaminidase,NAG)、N-乙酰-β-D-氨基葡萄糖苷酶/尿肌酐(NAG/UCr)等,旨在了解慢性HBV相关肝病患者的肾损伤特点,探索监测肾功能的灵敏指标,为临床上该类患者的肾功能监测提供参考。
1 资料与方法
1.1 研究对象 从2019年8月—2020年8月在本院就诊的1830例慢性HBV感染相关肝病患者中选取完善了尿微量蛋白检查的85例患者为研究对象。其中28例既往未接受NUC抗病毒治疗,32例接受恩替卡韦(ETV)治疗,25例接受富马酸替诺福韦二吡酯(TDF)治疗。纳入标准:符合2018年美国肝病学会诊断标准[2];排除标准:合并其他肝炎病毒(甲、丙、丁、戊)感染;合并酒精性脂肪性肝病、非酒精性脂肪性肝病、自身免疫性肝病、布加氏综合征等其他肝病的患者;既往诊断过慢性肾脏疾病的患者;合并影响肾功能的自身免疫性疾病,如系统性红斑狼疮、过敏性紫癜的患者;特殊人群,如精神异常者、孕妇、哺乳期妇女及儿童患者。
1.2 研究方法 记录患者基本信息及各项检查指标,包括年龄,性别,病程,用药种类、疗程,是否合并高血压、糖尿病,影像学检查,常规实验室检查(血常规,凝血功能,肝功能,肾功能,HBV血清抗原、抗体标志物,HBV DNA定量,尿常规)以及尿微量蛋白测定(α1-MG、NAG、NAG/UCr)。
1.3 标本收集及检测 采集患者晨起时空腹血液及清洁中段尿液。使用ELISA法检测HBV血清抗原、抗体标志物;使用PCR7500分析仪检测血清HBV DNA定量(采用圣湘生物公司试剂);使用C16000生化分析仪检测血肝肾功能指标;用免疫散射比浊法检测尿微量蛋白。上述指标均由医院检验科完成。肾小球滤过率(eGFR)采用肾病流行病学协作组肌酐公式计算,eGFR=141×min(Scr/k,1)α×max(Scr/k,1)-1.209×0.993Age×1.018(女性);k=0.7(女性),0.9(男性);α=-0.329(女性),-0.411(男性)。本研究以eGFR<90 mL·min-1·1.73m-2或α1-MG>1.25 mg/dL或NAG>13.5 U/L或NAG/UCr>16 U/g cr为肾功能异常。
1.4 伦理学审查 所有研究对象均同意知情,研究方案取得昆明医科大学第二附属医院伦理委员会批准,批号:审-PJ-2020-56。
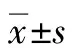
2 结果
2.1 纳入研究患者基线资料 85例慢性HBV感染相关肝病患者中男58例,女27例,平均年龄(49.62±12.58)岁,有用药史57例(67.1%),其中ETV 34例,TDF 25例。基线资料见表1。
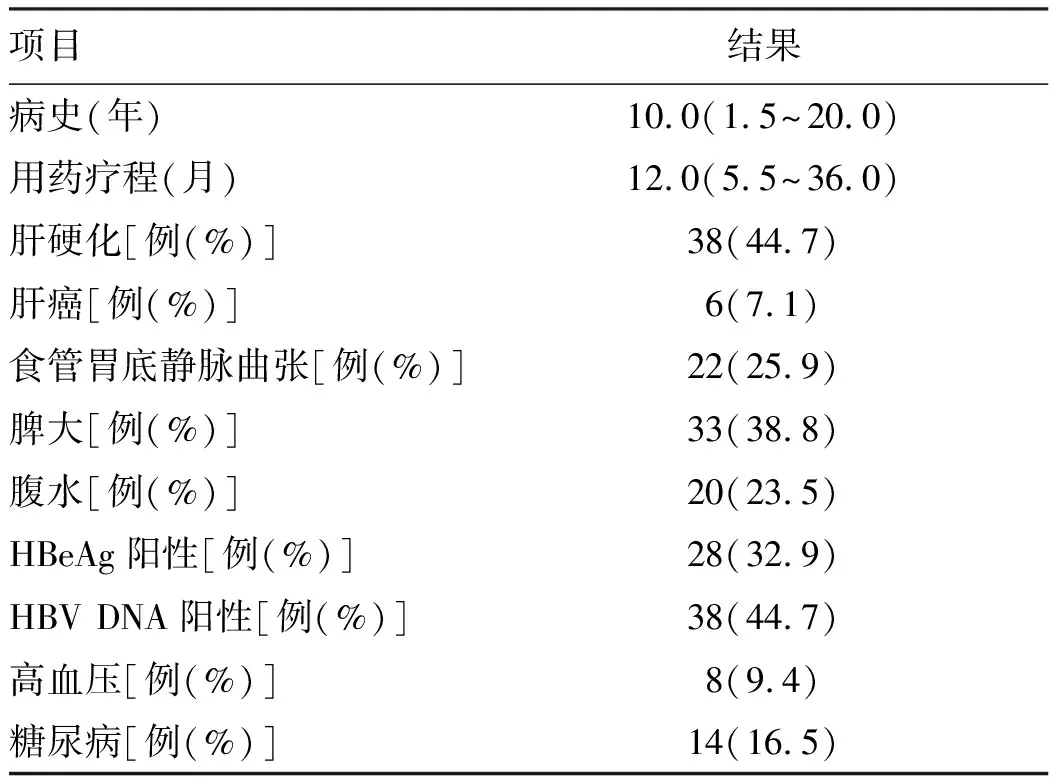
表1 85例慢性HBV感染相关肝病患者基线资料
2.2 NUC治疗与未治疗的慢性HBV感染相关肝病患者肾功能指标比较 共有85例患者纳入分析,尚未接受NUC治疗患者28例,男17例,女11例,年龄(49.68±14.30)岁;接受NUC治疗患者57例,男41例,女 16例,年龄(49.60±11.78)岁。两组患者性别,年龄,病史,肝硬化、肝癌、糖尿病、高血压发生率,HBeAg阳性率相比差异均无统计学意义(P值均>0.05);HBV DNA阳性率尚未开始NUC抗病毒治疗组高于治疗组,差异有统计学意义(P<0.05),肝功能水平ALT、AST、ALP、GGT、Alb、TBil水平两组间比较差异均无统计学意义(P值均>0.05)。尚未开始NUC治疗组患者尿α1-MG水平较治疗组明显升高(P<0.05)(表2)。

表2 NUC治疗与未治疗的慢性HBV感染相关肝病患者肾功能指标比较
2.3 ETV治疗与TDF治疗的慢性HBV感染相关肝病患者肾功能指标比较 共有57例患者纳入分析,接受ETV治疗患者32例,男23例,女9例,年龄(49.33±11.91)岁;接受TDF治疗患者25例,男18例,女7例,年龄(51.05±11.91)岁。两组患者性别,年龄,病史,用药疗程,肝硬化、肝癌、糖尿病、高血压发生率,HBeAg、HBV DNA阳性率相比差异均无统计学意义(P值均>0.05);肝功能水平ALT、AST、ALP、GGT、Alb、TBil水平两组间比较差异均无统计学意义(P值均>0.05)。ETV治疗组患者与TDF治疗组患者肾功能水平相比差异均无统计学意义(P值均>0.05)(表3)。

表3 ETV与TDF治疗的慢性HBV感染相关肝病患者肾功能指标比较
2.4 HBeAg阳性与HBeAg阴性慢性HBV感染相关肝病患者肾功能指标比较 共有85例患者纳入分析,HBeAg阴性患者57例,男38例,女19例,年龄(50.75±12.44)岁;HBeAg阳性患者28例,男20例,女8例,年龄(47.32±12.77)岁;两组患者性别,年龄,病史,肝硬化、肝癌、糖尿病、高血压发生率,NUC治疗率,用药种类,用药疗程,HBV DNA阳性率相比差异均无统计学意义(P值均>0.05);肝功能指标ALT、AST水平HBeAg阳性组高于HBeAg阴性组,差异均有统计学意义(P值均<0.05),ALP、GGT、Alb、TBil水平两组间比较差异均无统计学意义(P值均>0.05)。HBeAg阳性组患者的尿α1-MG水平较HBeAg阴性组明显升高(P<0.05)(表4)。

表4 HBeAg阳性与HBeAg阴性慢性HBV感染相关肝病患者肾功能指标比较
2.5 HBV DNA阳性与HBV DNA阴性慢性HBV感染相关肝病患者肾功能指标比较 共有85例患者纳入分析,HBV DNA阴性患者47例,男35例,女12例,年龄(50.32±13.0)岁;HBV DNA阳性患者38例,男23例,女15例,年龄(50.11±11.9)岁;两组患者性别,年龄,病史,肝硬化、肝癌、糖尿病、高血压发生率,用药种类,用药疗程,HBeAg阳性率相比差异均无统计学意义(P值均>0.05);NUC治疗率、ALT、AST、GGT、Alb水平HBV DNA阳性组高于HBV DNA阴性组,差异均有统计学意义(P值均<0.05),ALP、TBil水平两组间比较差异均无统计学意义(P值均>0.05)。HBV DNA阳性组患者的尿α1-MG、NAG、NAG/UCr水平较HBV DNA阴性组升高,差异均有统计学意义(P值均<0.05)(表5)。

表5 HBV DNA阳性与HBV DNA阴性慢性HBV感染相关肝病患者肾功能指标比较
2.6 合并肝硬化与非肝硬化的慢性HBV感染相关肝病患者肾功能指标比较 共有85例患者纳入分析,非肝硬化患者47例,男29例,女18例,年龄(49.24±14.72)岁;肝硬化患者38例,男29例,女9例,年龄(51.35±9.28)岁,两组患者性别,年龄,病史,肝癌、高血压、糖尿病发生率,NUC治疗率,用药种类,用药疗程,HBeAg、HBV DNA阳性率相比差异均无统计学意义(P值均>0.05);肝功能指标AST、ALP、GGT、TBil水平肝硬化组高于非肝硬化组,Alb水平肝硬化组低于非肝硬化组,差异均有统计学意义(P值均<0.05),ALT水平两组相比差异无统计学意义(P>0.05)。肝硬化组患者尿NAG、NAG/UCr水平较非肝硬化组明显升高(P值均<0.05)(表6)。
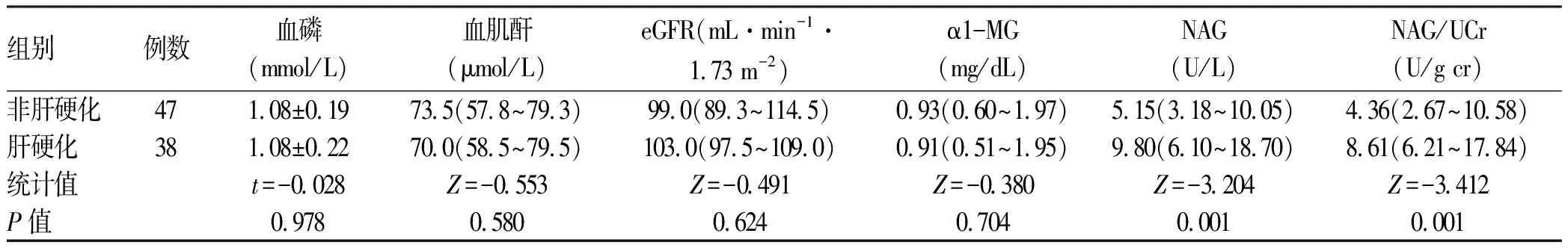
表6 合并肝硬化与非肝硬化慢性HBV感染相关肝病患者肾功能相关指标比较
2.7 慢性HBV感染相关肝病患者α1-MG、NAG/UCr与eGFR异常情况比较 α1-MG异常患者占比与eGFR异常占比相比较,差异有统计学意义(χ2=7.178,P=0.007);α1-MG联合NAG/UCr检测异常占比与eGFR异常占比相比较,差异有统计学意义(χ2=8.049,P=0.005)。经McNemar检验分析,α1-MG联合NAG/UCr检测与eGFR检测优劣性比较,二者差异有统计学意义(P=0.015),提示联合检测更具优势(表7)。

表7 慢性HBV感染相关肝病患者α1-MG、NAG/UCr与eGFR异常情况比较
2.8 各影响因素与α1-MG、NAG/UCr的相关性分析 Spearman相关性分析示患者年龄、合并肝癌、腹水、HBeAg阳性、HBV DNA阳性、GGT与α1-MG呈正相关,用药与α1-MG呈负相关,差异均有统计学意义(P值均<0.05)。患者年龄、合并肝癌、肝硬化、食管胃底静脉曲张、脾大、腹水、水肿、Child评分、FIB-4、HBV DNA阳性、ALT、AST、ALP、GGT、TBil与NAG/UCr呈正相关,Alb与NAG/UCr呈负相关,差异均有统计学意义(P值均<0.05)(表8)。
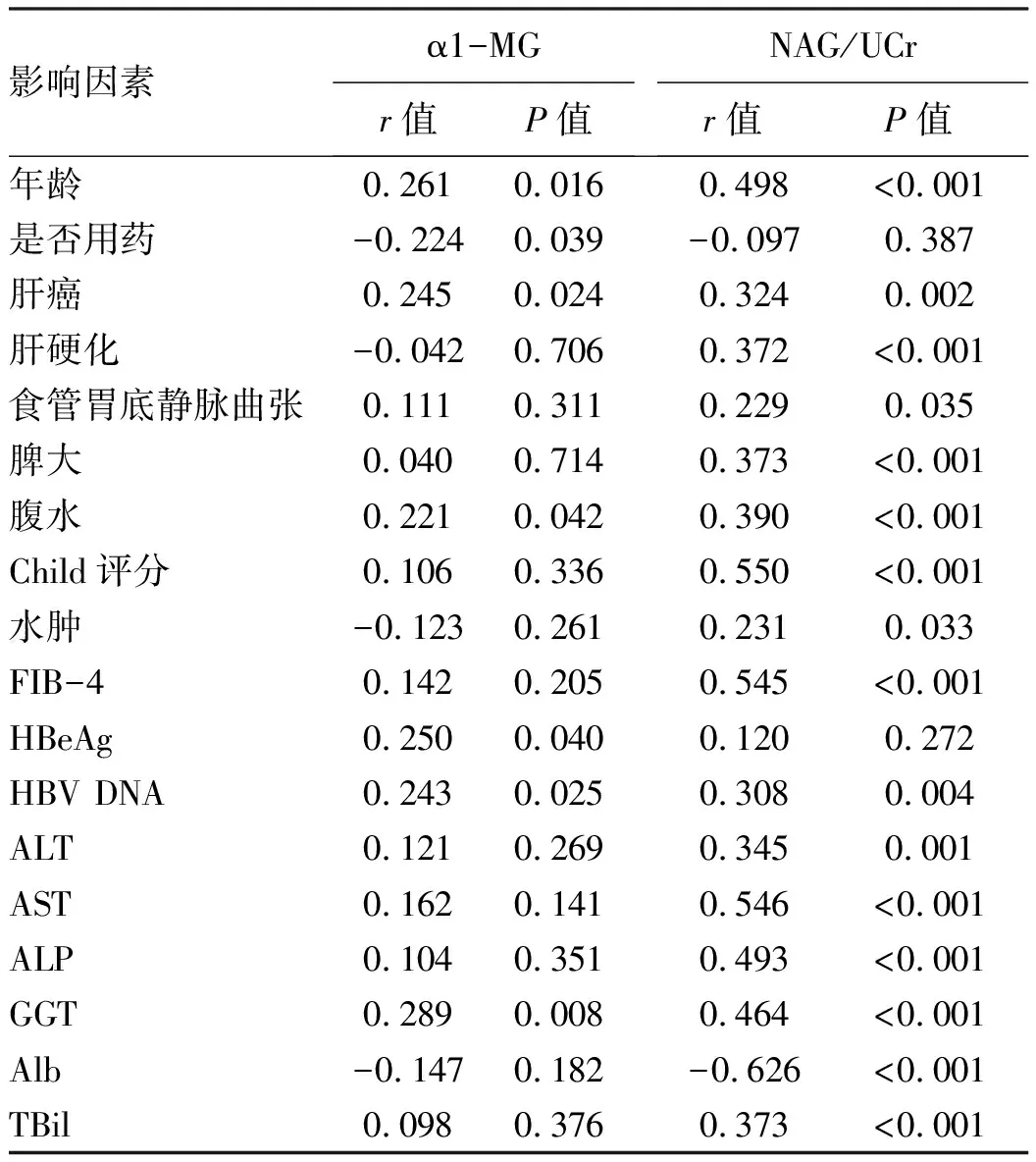
表8 各影响因素与α1-MG、NAG/UCr的相关性分析
2.9 各相关因素与α1-MG的多元线性回归分析 以α1-MG为因变量,将上述单因素分析有统计学意义的变量(年龄、是否用药、HBeAg、HBV DNA、肝癌、合并腹水、GGT)作为自变量纳入方程,进行多元线性回归分析,结果显示年龄、HBeAg阳性、合并肝癌是α1-MG升高的独立危险因素(P值均<0.05)(表9)。
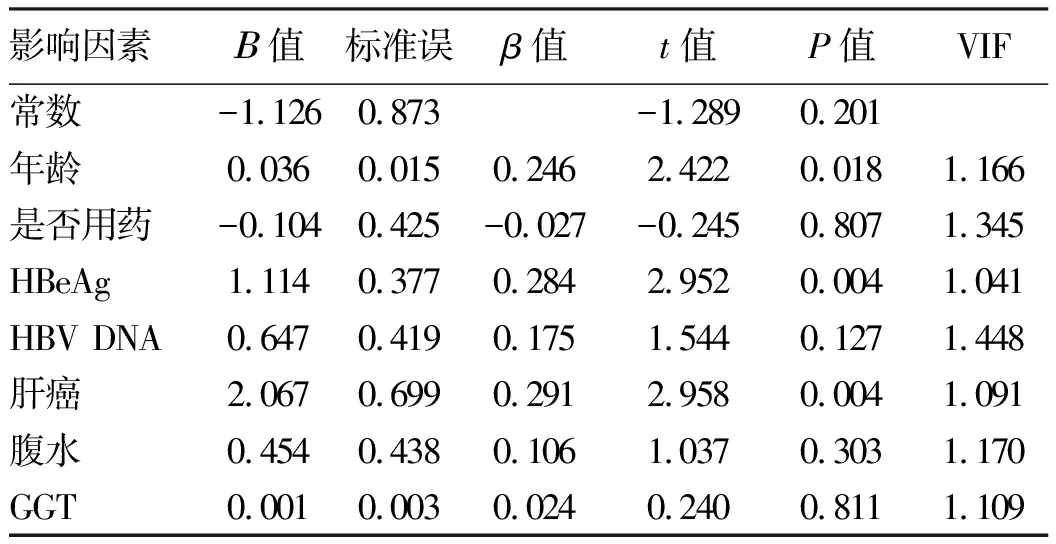
表9 各相关因素与α1-MG的多元线性回归分析
2.10 各相关因素与NAG/UCr的多元线性回归分析 以NAG/UCr为因变量,将上述单因素分析有统计学意义的变量(年龄、肝癌、肝硬化、食管胃底静脉曲张、脾大、FIB-4、水肿、腹水、Child评分、HBV DNA、ALT、AST、ALP、GGT、Alb、TBil)作为自变量纳入方程,进行多元线性逐步回归分析,结果显示FIB-4值升高、合并腹水、食管胃底静脉曲张、HBV DNA阳性、高TBil是NAG/UCr升高的独立危险因素(P值均<0.05)(表10)。
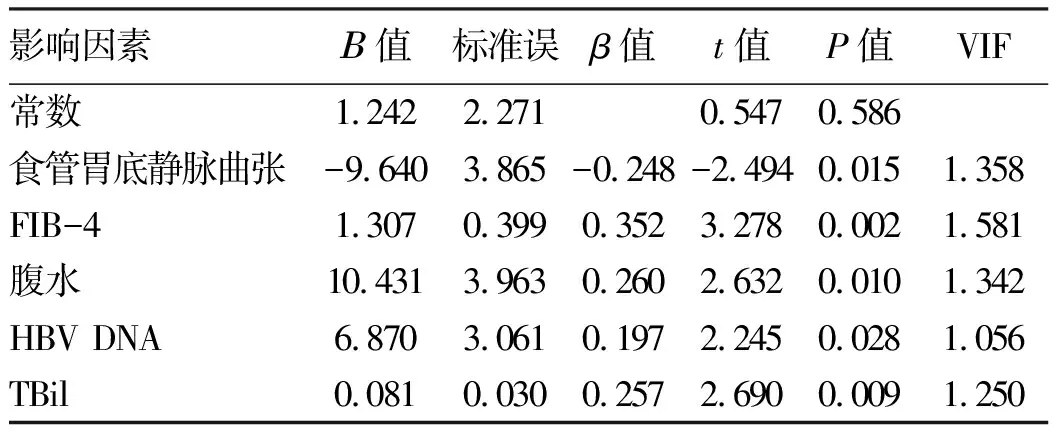
表10 各相关因素与NAG/UCr的多元线性回归分析
3 讨论
慢性HBV相关肝病患者肾功能损伤发生率较高,多种机制均可导致患者的肾功能受损。目前,慢性HBV相关肝病患者呈现老龄化,随着年龄的增长,肾功能逐渐衰退,eGFR呈下降趋势,40岁以后,年龄每增长10岁,eGFR下降近10 mL·min-1·1.73 m-2。高龄患者合并的高血压、糖尿病控制不佳也可增加肾损伤风险。HBV难以完全清除,可导致慢性乙型肝炎相关性肾炎,通过HBV免疫复合物沉积介导的免疫反应,以及HBV病毒基因X编码蛋白、Toll样受体4、Notch1信号通路介导的肾小管损伤导致肾功能受损[3-6]。肝硬化失代偿期患者有效循环血量减少,肾素-血管紧张素系统激活,肾血管收缩,同时由于腹水等原因使肾脏受压,肾血流量明显减少,导致肾功能受损。此外,部分NUC抗病毒药物具有明显的肾小管毒性作用,长期使用可蓄积在肾小管上皮细胞内,损伤肾小管上皮细胞的mtDNA,导致肾小管上皮细胞的转运蛋白及线粒体改变或凋亡,使肾小管重吸收功能障碍[7]。
目前临床上常用血肌酐、eGFR来监测慢性HBV相关肝病患者的肾损伤,但血肌酐水平易受到性别、年龄、体质量、种族和体型等影响;而eGFR的计算临床上多是通过肾病流行病学协作组肌酐公式(即CKD-EPI 公式)等推算出,有研究[8]指出这些基于肌酐的eGFR估算公式均容易高估eGFR。并且在早期肾小管损伤时,肾脏代偿能力强,症状并不明显,血肌酐、eGFR可无明显变化。因此,仅通过血肌酐、eGFR评价早期肾小管轻微损伤可能并不敏感,在监测患者早期肾损伤时存在一定的滞后性。
α1-MG是一种由肝脏和淋巴组织分泌的小分子蛋白,能自由通过肾小球滤过膜,绝大部分通过肾小管重吸收,由于该蛋白产生恒定,且测定几乎不受尿液pH波动的影响,在肾小管损伤时,早期尿液中小分子蛋白α1-MG就可增加[9],因此被认为是较特异的肾功能损伤指标。NAG是一种特异存在于肾小管上皮细胞的酸性水解酶,在肾脏中含量相对稳定,在肾小管的近曲小管内含量最丰富,当肾小管上皮细胞受损时,细胞内溶酶体膜破裂,大量NAG释放入血,因此NAG对于肾小管的损伤具有很高的敏感性和特异性。NAG/UCr排除了性别、年龄等因素影响,能更真实准确的反映肾小管功能[10-11]。
本研究中,HBeAg阳性组较HBeAg阴性组患者的尿α1-MG水平明显升高;HBV DNA阳性组较HBV DNA阴性组患者的尿α1-MG、NAG、NAG/UCr水平明显升高,经NUC抗病毒治疗组患者较未治疗组尿α1-MG水平明显降低,提示病毒复制活跃、病毒免疫复合物存在时HBV相关肝病患者肾小管损伤风险增加,尽早的抗病毒治疗促使HBeAg、HBV DNA转阴,有助于保护患者的肾功能。本研究中经ETV治疗组与TDF治疗组患者肾功能无明显差异,而一项回顾性研究[12]指出,在使用阿德福韦治疗27个月后,10.5%的患者eGFR较基线水平下降了20%。可能与本研究中抗病毒时间较短有关,在一定疗程内使用某些核苷(酸)抗病毒治疗对患者的肾功能是安全的,但长期应用可能会继发肾功能损伤。肝硬化组患者的尿NAG、NAG/UCr水平较非肝硬化组明显升高,可能与肝硬化患者肝功能失代偿,大量腹水产生,有效体循环血量减少,肾血流量减少加重了肾损伤有关。对本研究中所有患者eGFR、尿α1-MG、NAG/UCr异常率的比较发现,联合检测α1-MG、NAG/UCr可在eGFR尚处于正常范围内的肾损伤早期提示异常。高龄、HBeAg阳性、合并肝癌是α1-MG升高的独立危险因素,FIB-4值升高、合并腹水、食管胃底静脉曲张、HBV DNA阳性、高TBil是NAG/UCr升高的独立危险因素。
综上所述,慢性HBV相关肝病患者的肾损伤可能发生在病毒复制活跃期、肝硬化失代偿期、肝功能恶化,以及高龄的患者中,应注意监测这类患者的肾小管功能指标;适当疗程的NUC抗病毒治疗可以缓解HBV对肾功能的损伤,但长期使用NUC会增加肾小管损伤风险;当患者选择制定抗病毒治疗方案时,如果已提示存在肾功能损伤,则应选择肾毒性小的NUC,如ETV、拉米夫定、富马酸丙酚替诺福韦。联合检测尿α1-MG、NAG/UCr能在肾小管功能损伤早期提示异常,这为慢性HBV相关性肝病患者提供了更合理、有效的肾功能监测方案。
利益冲突声明:本研究不存在研究者、伦理委员会成员、受试者监护人以及与公开研究成果有关的利益冲突。
作者贡献声明:张静怡负责课题设计,数据收集,资料分析,拟定写作思路,撰写论文;杨娴、杨文霞参与收集数据及分析;唐映梅负责指导撰写文章并最后定稿。
