低危膜性肾病伴肾小管间质病变临床及病理分析
2022-03-02胡丽莎王宇晖童孟立
胡丽莎 王宇晖 童孟立
膜性肾病是成人肾病综合征的主要病因之一,具有上皮下免疫复合物沉积和肾小球基底膜增厚的组织病理学特征。约25%~30%继发于自身免疫性疾病、感染、药物、恶性肿瘤等相关的膜性肾病,未发现继发因素的膜性肾病称为特发性膜性肾病(IMN)。根据2012年改善全球肾脏病预后组织(KIDIO)指南及专家共识,评估24 h尿蛋白定量<4 g为低风险患者,可先给予非免疫抑制治疗,但也有部分患者会随着疾病进展而发展至尿毒症期,为评估不同病理特征低危膜性肾病患者的预后情况,作者对低危膜性肾病伴肾小管间质病变患者的临床和病理资料进行回顾性分析,为临床诊断及治疗提供参考。
1 资料与方法
1.1 临床资料 选取2015年5月至2019年11月本院低危特发性膜性肾病伴肾小管间质病变患者233例。所有患者均行肾穿刺活检证实,临床病历资料完整。其中伴肾小管间质病变133例,不伴肾小管间质病变100例。纳入标准:①符合IMN病理特点且肾组织PLA2R阳性;②入院时查24 h尿蛋白定量<4 g。排除标准:①系统性红斑狼疮、病毒性肝炎、肿瘤、药物及其他感染引起的继发性膜性肾病患者;②病理合并IgA肾病患者。
1.2 临床特征及病理资料 收集所有患者入院时的临床资料,如病程时间、性别、年龄、BMI、收缩压、舒张压、尿常规、肾小球滤过率(GFR,采用MDRD公式计算)、24 h尿蛋白定量、血肌酐、血PLA2R抗体等,收集随访6个月时相关临床指标。根据结果判断是否缓解,完全缓解:24 h尿蛋白定量≤0.3 g;部分缓解:24 h尿蛋白比基线水平下降>50%且>0.3 g/24 h;无缓解:24 h尿蛋白定量>3.5 g,且24 h尿蛋白定量下降幅度小于基线水平的50%。所有肾活检标本均行常规光镜、免疫荧光及组化、电镜检查,其中免疫荧光均检测IgG、IgM、C3、C1q、IgG亚型等,免疫组化测PLA2R等。肾小管间质病变包括肾小管变性、坏死,肾小管萎缩,间质炎症细胞浸润和间质纤维化。
1.3 统计学方法 采用SPSS25.0统计软件。符合正态分布计量资料用()表示,非正态分布资料用M(Q1,Q3)表示,组间比较用t检验、方差分析或秩和检验,计数资料用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料、临床表现及病理资料分析 患者发病至肾穿刺时间0.1~240个月,中位数4个月,入选患者中男115例,女118例,男女比例为0.97∶1,平均年龄(50.85±12.89)岁,其中老年患者占56.5%,伴高血压病74例(31.8%),伴高尿酸血症68例(29.2%),病理分期为Ⅰ期 124例(53.2%),Ⅰ~Ⅱ期67例(28.8%),Ⅱ期 33例(14.2%),Ⅱ~Ⅲ期9例(3.9%)。
2.2 有无伴肾小管间质病变临床资料及病理资料分析 伴有肾小管间质病变组年龄、收缩压、BMI、血尿酸、血肌酐、肾血管病变、肾小球球性硬化以及肾小球节段硬化比例均高于无肾小管间质病变组(P<0.05),肾小球滤过率、IgM阳性率低于无肾小管间质病变组(P<0.05)。见表 1、2。
表1 伴肾小管间质病变IMN患者临床资料分析()
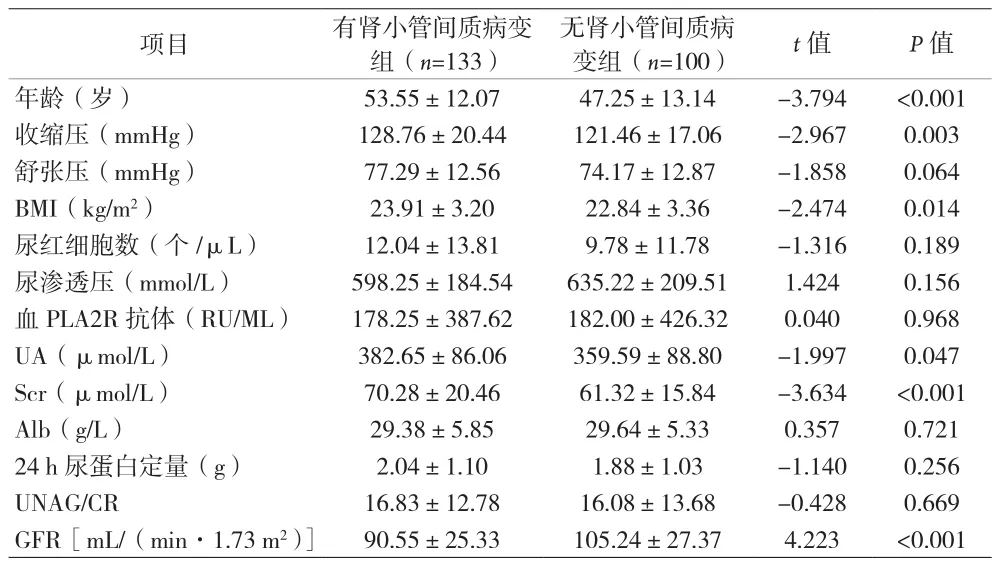
表1 伴肾小管间质病变IMN患者临床资料分析()
项目 有肾小管间质病变组(n=133)无肾小管间质病变组(n=100) t值 P值年龄(岁) 53.55±12.07 47.25±13.14 -3.794 <0.001收缩压(mmHg) 128.76±20.44 121.46±17.06 -2.967 0.003舒张压(mmHg) 77.29±12.56 74.17±12.87 -1.858 0.064 BMI(kg/m2) 23.91±3.20 22.84±3.36 -2.474 0.014尿红细胞数(个/μL) 12.04±13.81 9.78±11.78 -1.316 0.189尿渗透压(mmol/L) 598.25±184.54 635.22±209.51 1.424 0.156血PLA2R抗体(RU/ML) 178.25±387.62 182.00±426.32 0.040 0.968 UA(μmol/L) 382.65±86.06 359.59±88.80 -1.997 0.047 Scr(μmol/L) 70.28±20.46 61.32±15.84 -3.634 <0.001 Alb(g/L) 29.38±5.85 29.64±5.33 0.357 0.721 24 h尿蛋白定量(g) 2.04±1.10 1.88±1.03 -1.140 0.256 UNAG/CR 16.83±12.78 16.08±13.68 -0.428 0.669 GFR[mL/(min·1.73 m2)]90.55±25.33 105.24±27.37 4.223 <0.001
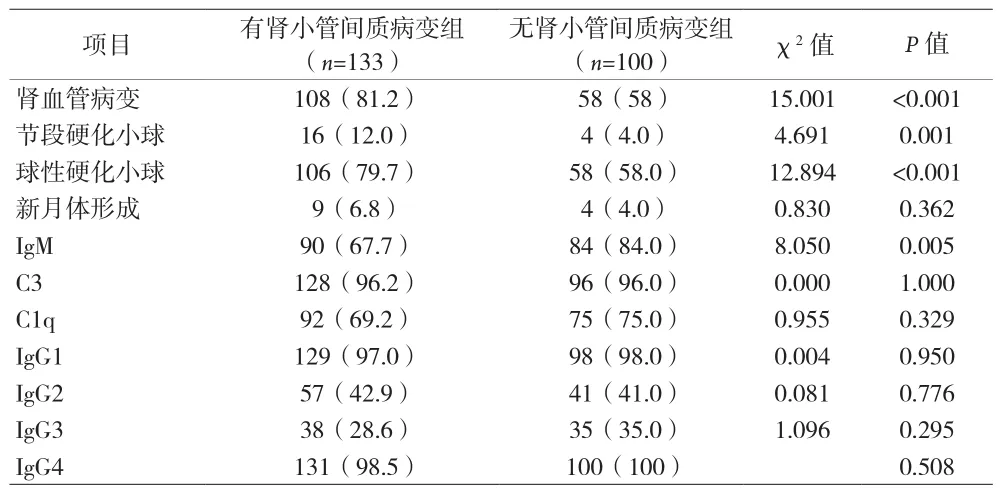
表2 伴肾小管间质病变组IMN患者病理资料分析[n(%)]
2.3 有无肾小管间质病变患者随访至6个月时缓解情况分析 151例患者随访至6个月,其中完全缓解43例(28.5%),部分缓解64例(42.4%),未缓解44例(29.1%),两组患者缓解情况比较差异无统计学意义(P>0.05)。
2.4 多因素Logistic回归分析 球性硬化小球(OR=1.961,95%CI 1.021~3.767,P=0.043)是出现肾小管间质病变的独立危险因素,见表3。
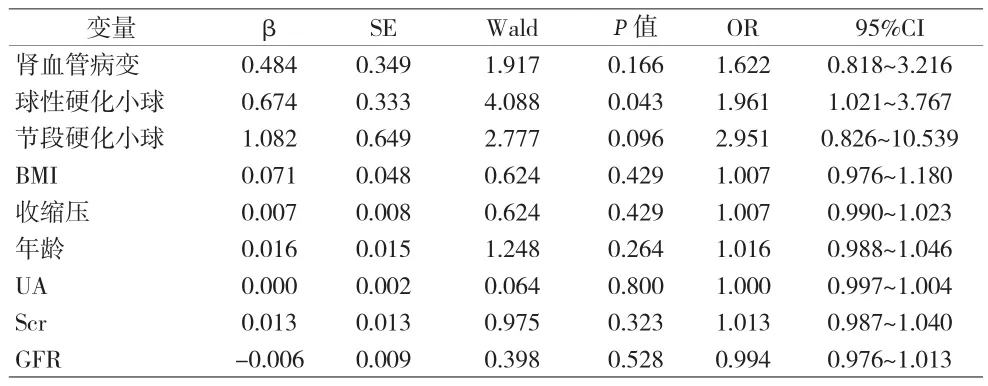
表3 低危组膜性肾病患者发生肾小管间质病变的预测因素
3 讨论
近年来,我国膜性肾病的发病率有显著上升趋势,相关数据显示在个别地区,膜性肾病已替代IgA肾病成为原发性肾小球疾病的首要病因[1]。膜性肾病患者的预后差异较大,约有30%~40%的患者在5~15年内进展为尿毒症期[2]。本资料中,老年患者占56.5%,与文献报道[3]相一致,而男女比例为0.98∶1,与国外报道男女比例2∶1不同,但国内报道男女比例波动较大,与李虎才研究[4]中非肾病范围的IMN患者男女比例相似,提示女性在特发性膜性肾病中也占相当大的比例。
相关研究[5-6]证实高尿酸血症可损伤肾脏,且与肾间质病变有关,两者相互影响,有研究[7]发现血尿酸是特发性膜性肾病肾小管萎缩的独立危险因素。本资料结果显示,有肾小管间质病变组血尿酸水平高于无肾小管间质病变组。肥胖会使肾脏处于高滤过、高灌注状态,同时脂肪细胞可分泌瘦素等脂肪因子[8],促进肾间质纤维化,在慢性肾脏病患者中可发现肾素水平升高[9],本资料中BMI在两组患者中差异有统计学意义,同时有研究[10]也发现肥胖相关性肾病患者中近一半有肾小管受损,提示BMI与肾小管间质病变程度高度相关。IgM是体液免疫应答中最早产生的抗体,可在细胞因子的作用下转换成IgG,相关研究[11]发现伴IgM沉积的IgA肾病患者肾小管间质病变较重,而本资料中,有肾小管间质病变组肾组织IgM阳性率低于无肾小管间质病变组,考虑与纳入的IMN患者病理分期主要集中在Ⅰ~Ⅱ期有关。
随着年龄递增,肾脏会出现结构上的进行性退化,如肾小球硬化、肾间质纤维化以及肾动脉硬化,而肾小球硬化与血压有显著相关性,老年患者中高血压比例较高,肾小球长期的病理性高滤过状态,会加速肾小球硬化进程以及加重肾间质损伤。本资料中,低危膜性肾病患者约57%有肾小管间质病变,有肾小管间质病变组年龄、收缩压、肾血管病变、肾小球球性硬化以及肾小球节段硬化比例高于无肾间质病变组。多因素Logistic回归分析显示,肾小球球性硬化是肾小管间质病变的独立危险因素,而既往研究[12]认为,合并肾小球局灶节段性硬化的膜性肾病患者肾间质病变较重,肾小球与肾小管关系紧密,在肾小球硬化过程中,可通过释放大量炎症介质对肾小管上皮细胞造成损害,进而引起肾小管间质纤维化,而肾小管间质纤维化可使小管间质毛细血管狭窄缺血,进一步加剧肾小球硬化。既往大量研究[13]认为,慢性肾间质纤维化和肾小管萎缩是进行性肾衰竭的独立预测因子。一项纳入73例随访至2年以上IMN患者的研究[14],进行多因素Logistic回归分析显示,慢性肾小管间质病变>25%时终点事件的发生风险增加了6.724倍。本资料中,两组患者随访至6个月时缓解情况差异无统计学意义,考虑与随访时间较短以及样本量较少有关。
