浸润性肺腺癌淋巴结转移情况及相关危险因素分析
2022-03-15于航张永奎竺王玉石邈陈志军
于航 张永奎 竺王玉 石邈 陈志军
我国肺癌的发病率和病死率均位居恶性肿瘤首位[1],严重威胁人们的健康。淋巴结转移是肺癌最主要的转移方式,是影响肺癌分期及预后的重要因素。肺腺癌在肺癌中占比最高并呈逐年上升趋势[2-3],其病理类型分为原位腺癌(adenocarcinoma in situ,AIS)、微浸润腺癌(minimally invasive adenocarcinoma,MIA)、浸润性肺腺癌(invasive adenocarcinoma,IAC)。Gu 等[4]研究发现AIS、MIA无淋巴结转移倾向。因此,本研究着重探讨IAC中淋巴结转移情况,通过分析患者性别、年龄、吸烟史、肺癌家族史、癌胚抗原(carcinoembryonic antigen,CEA)水平、细胞增殖核抗原(Ki-67)表达水平、p53表达水平、肿瘤生长部位、肿瘤最大径、病理亚型、胸膜侵犯、脉管癌栓和累及支气管等对淋巴结转移的影响,从而为临床诊治提供依据。
1 对象和方法
1.1 对象 选取2010年1月至2019年12月在舟山医院经手术病理证实的单发IAC患者540例,其中男235例,女305例;年龄31~84岁,中位年龄63(56.25,69.00)岁;年龄≤60岁233例,年龄>60岁307例;发生淋巴结转移75例;有吸烟史151例;有肺癌家族史23例;CEA≤5 ng/ml 420例,CEA>5 ng/ml 120例;Ki-67阳性79例;p53阳性176例;肿瘤生长部位在左上肺156例,左下肺72例,右上肺163例,右中肺44例,右下肺105例;肿瘤最大径≤1.0 cm 62例,>1.0 cm且≤2.0 cm 286例,>2.0 cm且≤3.0 cm 129例,>3.0 cm 63例;病理亚型:附壁型108例,腺泡型、乳头型387例,实性型、微乳头型45例;胸膜侵犯97例;脉管癌栓8例;累及支气管2例。纳入标准:(1)采取肺叶或肺段切除术,且均行系统淋巴结清扫;(2)经手术病理证实为单发 IAC,且肺部无其他结节;(3)临床资料完整;(4)完善影像学检查未发现肿瘤远处转移。排除标准:(1)术前考虑或者已经发生远处转移者;(2)既往有肿瘤病史;(3)术前进行放化疗等辅助治疗者;(4)未进行术中系统淋巴结清扫;(5)临床资料不完整。本研究经舟山医院医学伦理委员会审批通过[(2020)伦审第(077)号],所有患者均知情同意。
1.2 资料收集 通过电子病历系统收集患者资料,包括性别、年龄、吸烟史、肺癌家族史、CEA水平、Ki-67表达水平、p53表达水平、肿瘤生长部位、肿瘤最大径、病理亚型、胸膜侵犯、脉管癌栓、累及支气管等信息。
1.3 CEA、Ki-67、p53表达水平检测 (1)术前使用DXI-800全自动化学发光仪及原装配套试剂(美国BECKMAN-COULTER公司)测定患者血清CEA水平,CEA正常值参考范围为0~5.0 ng/ml。(2)采用鼠抗人Ki-67单克隆抗体试剂盒(北京中杉金桥生物技术有限公司,规格:0.2 ml/支,批号:21032519)测定 Ki-67表达水平。按试剂盒说明书进行相关操作,Ki-67以细胞核呈现黄色着色为阳性细胞,根据染色阳性的细胞数占细胞总数的百分比进行判定:阳性细胞数<5%为阴性,阳性细胞数≥5%为阳性。(3)采用p53抗体试剂盒(北京中杉金桥生物技术有限公司,规格:0.2 ml/支,批号:21022735)测定p53表达水平。按试剂盒说明书进行相关操作,p53以细胞核呈现棕黄色着色为阳性细胞。根据染色阳性的细胞数占细胞总数的百分比进行判定:阳性细胞数<5%为阴性,阳性细胞数≥5%为阳性。
1.4 统计学处理 采用SPSS 25.0统计软件。计数资料组间比较采用χ2检验或Fisher确切概率法。采用多因素logistic回归分析IAC患者发生淋巴结转移的独立危险因素。P<0.05为差异有统计学意义。
2 结果
2.1 IAC患者淋巴结转移的单因素分析 男性、有吸烟史、CEA>5 ng/ml、Ki-67阳性、p53阳性、肿瘤最大径、病理亚型、胸膜侵犯、脉管癌栓与IAC患者淋巴结转移均有关(均P<0.05),见表1。
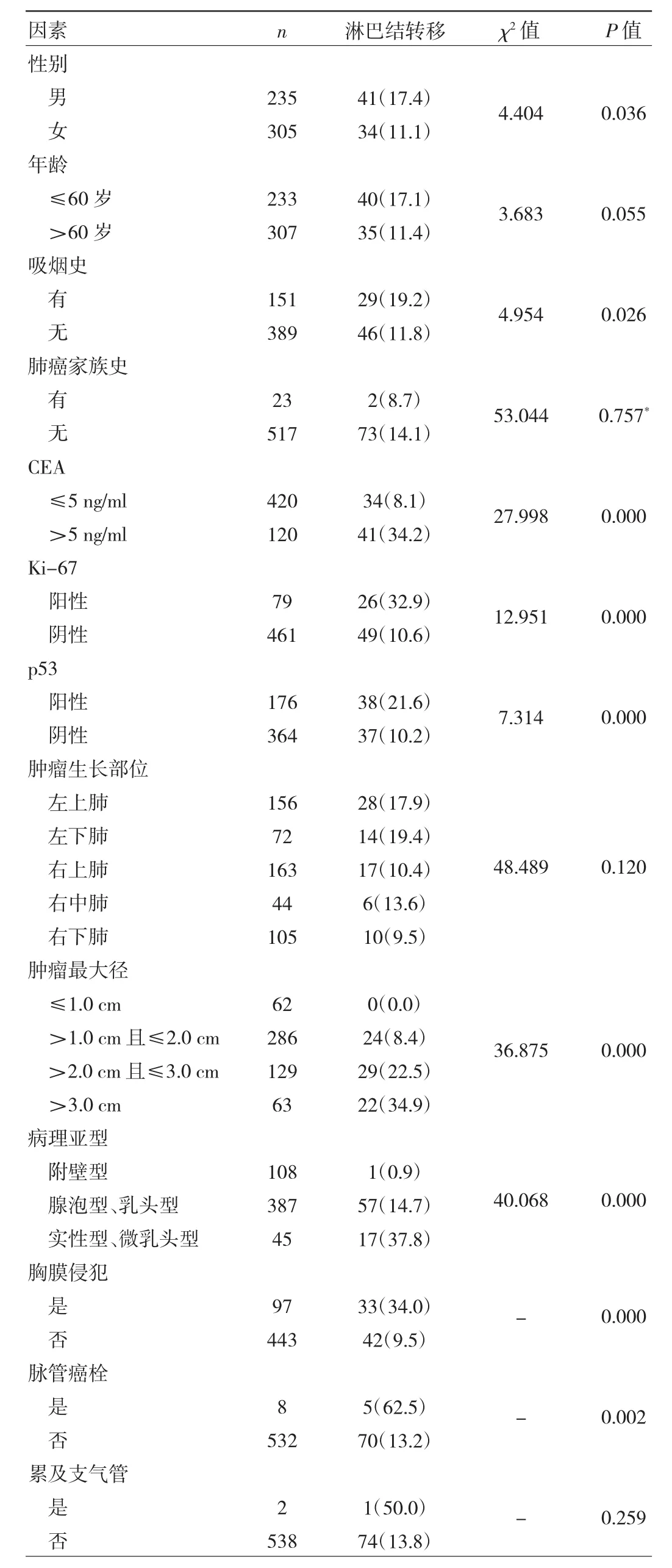
表1 IAC淋巴结转移的临床病理特征单因素分析[例(%)]
2.2 IAC患者淋巴结转移的多因素分析 以IAC患者是否发生淋巴结转移为因变量,以单因素分析有统计学意义的因素为自变量进行多因素logistic回归分析,其中设置病理亚型、肿瘤最大径为哑变量,病理亚型以附壁型为对照,肿瘤最大径以>3 cm为对照。多因素logistic回归分析显示CEA>5 ng/ml、Ki-67阳性、胸膜侵犯、脉管癌栓均是淋巴结发生转移的独立危险因素(均P<0.05)。病理亚型中相对于附壁型,实性型、微乳头型是淋巴结发生转移的独立危险因素(P<0.05),见表2。
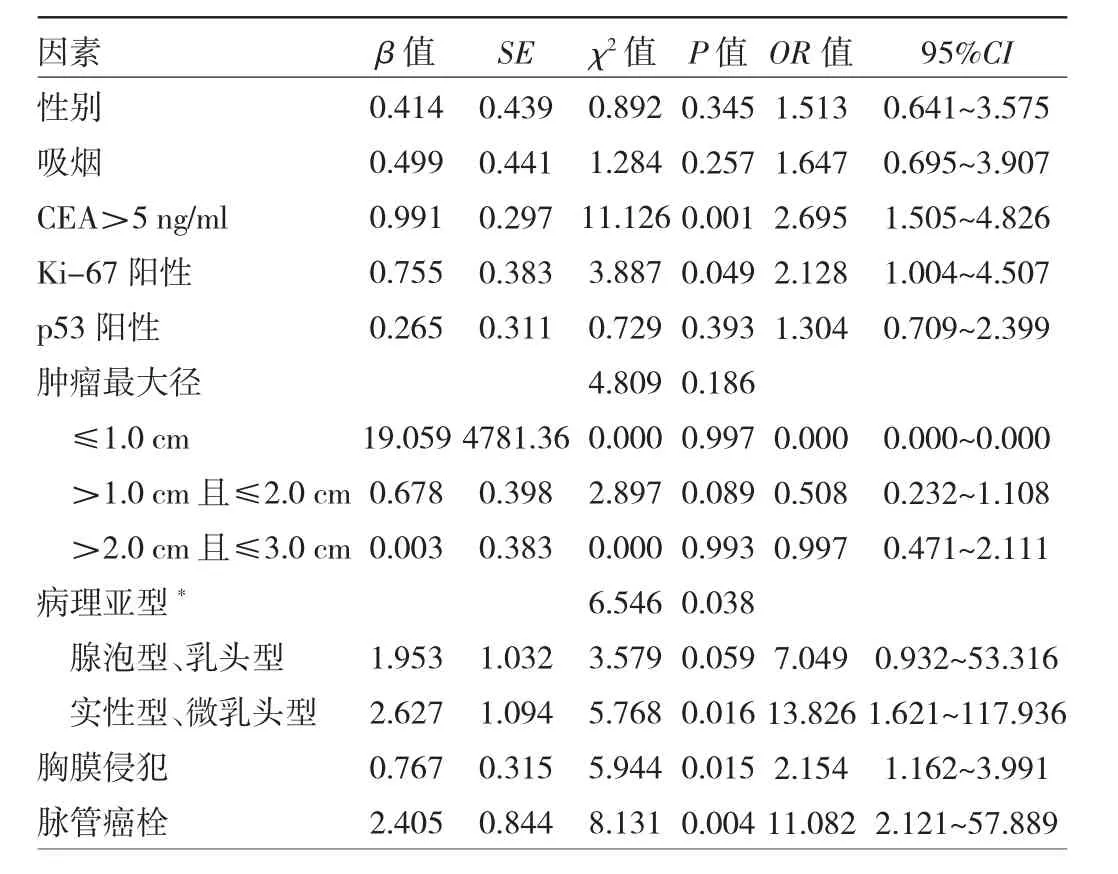
表2 IAC患者淋巴结转移多因素logistic回归分析
3 讨论
淋巴结转移对肿瘤分期和预后有明确影响,IAC淋巴结转移是多因素共同作用的结果。
CEA常在胃肠道肿瘤、肺癌和乳腺癌细胞中表达[5],其主要用于肿瘤患者的诊断、治疗过程中的疗效观察,评估肿瘤复发及预后。CEA水平可预测早期肺癌淋巴结转移率,是有重要价值的术前预测因素[6]。本研究中多因素logistic回归分析显示CEA>5 ng/ml是淋巴结发生转移的独立危险因素,这表明相对于CEA≤5 ng/ml,CEA>5 ng/ml的患者淋巴结转移风险增加,提示完善CEA检验对肺腺癌的诊断治疗及预后评估有重要意义。
Ki-67被广泛认为是恶性肿瘤的增殖标志物,在生长活跃的细胞中高表达,在静止细胞中低表达,Ki-67的高表达对淋巴结转移和晚期TNM分期有重要的预测作用。Wei等[7]研究发现Ki-67高表达是淋巴结转移的危险因素,本研究结果与之相似,可能与Ki-67通过影响肿瘤细胞有丝分裂率从而参与肿瘤的发展有关[8]。
2011年国际肺癌研究学会发布肺腺癌组织学亚型的分类,IAC按生长方式分为附壁型、腺泡型、乳头型、实性型、微乳头型[9]。病理亚型差异与淋巴结转移存在相关性,微乳头型和实体型淋巴结转移率高于其他亚型,分期较晚,预后较差[10-11]。本研究多因素logistic回归分析显示相对于附壁型,实性型、微乳头型淋巴结转移率增加。Park等[12]研究提出病理亚型为微乳头型和实性型为主更容易累及淋巴结,预后比其他亚型差,本研究结果与之相似,这可能与不同亚型肿瘤细胞代谢差异从而导致侵袭性不同有关。因此,病理提示实性型及微乳头型患者,术后应密切随访检查以观察肿瘤转移情况,并予积极治疗。
本研究中胸膜侵犯及脉管癌栓是淋巴结转移的独立危险因素。研究发现有胸膜侵犯或脉管癌栓的IAC患者更容易发生淋巴结转移且复发风险升高[13-14]。胸膜侵犯影响IAC淋巴结转移可能与癌细胞通过丰富的胸膜淋巴管组织转移至其他组织有关[15],脉管癌栓则提示肿瘤细胞通过周围微小血管或淋巴管浸润转移[16],准确评估胸膜侵犯或脉管癌栓对术后制定治疗方案有重要的指导意义。
综上所述,CEA>5 ng/ml、Ki-67阳性、病理亚型(相对于附壁型,实性型、微乳头型)、胸膜侵犯、脉管癌栓均是淋巴结发生转移的重要危险因素,但本研究为回顾性资料分析,具有一定的局限性,样本量小,存在偏倚,需进一步多中心大样本研究加以验证。
