麻醉科PDCA循环管理提高术中自体血输注率
2022-03-14李祥婷史琪清吴品雯
张 渺 李祥婷 史琪清 吴品雯 方 浩
随着临床手术量增多,患者对输血的需求量不断增加,但由于献血人数不足,导致血资源紧张现象日益凸显[1-2]。既往手术中失血主要依靠输注异体血,须经输血科交叉配血,医护人员核对血型等步骤,耗时、费力。输注异体血会对患者的免疫功能产生影响,增加感染发生的风险,导致输血相关发热反应和急性肺损伤等并发症发生。近年来,术中自体血输注在临床应用普及,可避免上述情况发生。自体血输注有3种方式,即预存式、急性等容性血液稀释和回收式。前两者操作复杂,输血过程存在污染风险。回收式是目前麻醉科使用最多的自体血输注方式,其采用负压吸引装置回收患者术中丢失的体腔血,经洗涤、过滤、浓缩回收至标准输血器后直接输注,输血后不良反应少,且可更好地节约血资源[3]。由于自体血输注前需花费一定时间准备耗材和安装设备,导致其在临床上的使用率不高,术中患者大量血液被浪费,因此有必要采取一些措施提高自体血输注率。PDCA循环管理即P(计划,Plan)、D(实施,Do)、C(检查,Check)和A(处理,Action),是实施医疗质量持续改进非常有效的管理方式,复旦大学附属闵行医院麻醉科为提高术中自体血输注率,以《上海市三级综合医院评审标准(2018版)》和《麻醉专业医疗质量控制指标(2015年版)》为依据,采取了培训、监督等管理措施,取得了满意效果。
1 对象与方法
1.1 研究对象 选择2018年7—9月在复旦大学附属闵行医院行手术治疗,术中输血的患者31例,作为对照组;之后9个月针对术中自体血输注实施PDCA循环管理并加以改进,分别收集2018年10—12月、2019年1—3月和4—6月术中输血的患者作为改进1组(28例)、改进2组(31例)和改进3组(39例)。
1.2 方法 运用PDCA循环管理模式对2018年10月—2019年6月间手术患者术中自体血输注进行干预。麻醉科质量控制(简称质控)小组对2018年7—9月术中自体血输注情况进行回顾性分析,术中自体血输注率仅为19.4%(6/31),远低于麻醉专业医疗质控指标规定目标值(35%)。2018年10月—2019年6月间,麻醉科以一个季度为一次循环,进行PDCA循环管理,制订、改进计划并实施。
1.2.1 计划阶段 收集对照组术中输注自体血和异体血患者的临床资料,分析术中自体血输注率低的原因,可能与下列因素有关:①工作人员思想上不重视,缺乏尽量给患者输注自体血的理念;②工作人员(尤其是新入职工)对自体血回输机(型号为CES-E-XX,美国Haemonetics公司)安装流程不熟悉;③术前准备不充分或准备时间不足;④缺乏监督机制。以《三级综合医院评审标准实施细则(2015年版)》为依据,运用PDCA循环管理模式持续提高麻醉科术中自体血输注率,将目标值提高至35%。
1.2.2 实施 改进1组阶段采用加强宣教,组织培训的方式,由专人在业务学习课上介绍输注自体血相对异体血的优点。由厂家工作人员来培训自体血回输机的安装和使用方法,并对全体员工尤其是新入职工的操作进行指导,对存在的问题进行答疑。改进2组阶段建立监督机制,麻醉科质控小组根据最新专家共识制订术中使用自体血回输的适应证和禁忌证[4],定期对使用情况进行检查。改进3组阶段为改善术前准备流程,规定急诊手术前需提前联系麻醉科医师,告知其手术有较大出血风险,需要提前准备自体血回输机。
1.2.3 检查 科室质控小组定期对麻醉记录单和输血记录进行检查,如发现符合适应证的患者未使用自体血输注,给予提醒,如反复发生,则在年终考核中扣除一定分数。
1.2.4 处理 科室监管人员定期对自体血回输机的使用情况进行统计和分析,并在科室质控会议上对发现的新问题进行讨论,将其纳入下一轮PDCA循环管理,并持续改进。
1.3 观察指标 记录各组患者的性别构成、年龄、术前和术后血红蛋白水平、术中失血量、手术种类,以及术中自体血输注率。术中自体血输注率=(术中接受≥400 mL自体血输注的患者数÷同期接受≥400 mL输血治疗的患者总数)×100%。

2 结 果
2.1 4组患者一般资料比较 4组间患者的性别构成、年龄、术前及术后血红蛋白水平,以及术中失血量的差异均无统计学意义(P值均>0.05)。见表1。

表1 4组患者一般资料的比较
2.2 4组患者手术种类比较 4组间患者手术种类的差异均无统计学意义(P值均>0.05)。见表2。
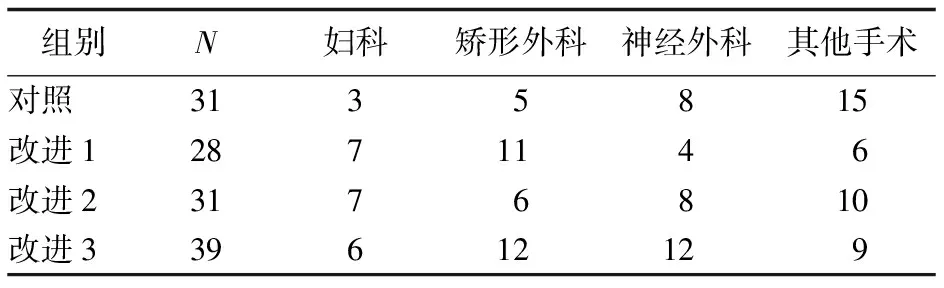
表2 4组患者手术种类的比较 (n)
2.3 4组患者术中自体血输注率比较 改进1组、改进2组、改进3组患者自体血输注率分别为21.4%(6/28)、41.9%(13/31)、48.7%(19/39),均显著高于对照组的19.4%(6/31,P值均<0.05)。改进2组和改进3组的自体血输注率均>35%的目标值,第2次循环(改进2组)即达到预定的目标值35%,并能够在第3次循环(改进3组)持续保持。
3 讨 论
在血资源紧张的当下,为满足术中用血的需求,减少术中异体血输注,采用自体血输注成为解决这一难题的重要方法之一。其不仅缓解了库存血不足,还减少了异体血输注导致的感染等并发症发生,已被广泛应用于各种有较大出血风险的手术中[5]。
复旦大学附属闵行医院麻醉科自2017年开始使用自体血输注,但经统计发现术中自体血输注率较低。医院为了提高术中自体血输注率,采用PDCA循环管理模式并加以改进。PDCA循环管理的理念由美国质量管理专家戴明博士提出,是全面质量管理所遵循的科学程序,是质量计划的制订和组织实现的过程,是一种有计划、有目的、系统的、可评价的质量管理体系[6];PDCA循环管理模式现已被广泛应用于临床,成为提高临床医疗质量常用的管理方法之一[7-8]。
目前,报道运用PDCA循环管理模式提高术中自体血输注率的文献较少。陈活强等[9]报道了佛山市第一人民医院从医院层面对各科室的自体血输注率进行PDCA循环管理改进,并取得一定成效。目前自体血输注率的计算方式有两种:《麻醉专业医疗质量控制标准(2020年修订试行)》的公式为术中自体血输注率=(自体血输注的手术例数÷需要输血的总手术例数)×100%;本研究采用的计算公式来源于国家卫生和计划生育委员会的《麻醉专业医疗质量控制指标(2015年版)》,即术中自体血输注率=(麻醉中接受≥400 mL自体血输注的患者数÷同期接受≥400 mL输血治疗的患者总数)×100%。两种计算方式有所不同,将输血量≥400 mL的患者列为统计对象与下列因素有关:①输血量≥400 mL表示患者术中失血量较多,可回收到较多的自体血,使用自体血耗材的性价比较高。国外文献[10]报道,对于预估术中失血量≥1 000 mL的患者,应采用自体血输注。②需要输血的患者并非一定能够使用自体血输注。若术前存在贫血的患者预估其术中失血量少,难以回收足够的自体血,需要输注少量异体血以改善其生命体征,将此类患者列入统计对象则不符合质控的要求。因此认为,采用国家卫生和计划生育委员会的《麻醉专业医疗质量控制指标(2015年版)》的计算方式更为合理,但《麻醉专业医疗质量控制标准(2020年修订试行)》的计算方式更加简单便捷。随着自体血回输使用的耗材成本不断降低,血液回收率和患者对输血安全性要求的提高,后期可能会根据实际情况进行调整。
本研究结果显示,4组间患者的性别构成、年龄、术前及术后血红蛋白水平,以及术中失血量、手术种类的差异均无统计学意义,排除了本科室自体血输注率的提高是由于上述混杂因素的影响而导致。其他手术,包括一些肿瘤手术,考虑到截至目前尚未发现使用自体血输注可促进或影响肿瘤细胞转移的确切证据[11],故未将这类手术列为自体血输注的绝对禁忌证,实际使用过程中须将自体血输注的风险告知患者及其家属,根据其意愿决定是否使用。通过上述数据的比较,排除了一些混杂因素对本研究结果的干扰。
本研究结果显示,改进1组、改进2组、改进3组患者自体血输注率均显著高于对照组;表明通过改进1组、改进2组和改进3组这3个阶段的PDCA循环管理后,患者的自体血输注率均较对照组提高。在第1阶段PDCA循环管理后,虽然采取了诸如加强宣教、培训等措施,但在具体实施方面还存在一些问题,未能达到35%的既定目标,故在第2阶段增加了麻醉质控小组监管。在第3阶段管理中,考虑术前存在自体血回输机准备时间不足等因素,加强与外科医师沟通,规定在急诊手术前,需电话通知麻醉科该手术有较大出血风险,需要手术前将自体血回输机准备妥当。经过几番整改后,麻醉科的术中自体血输注率提高并持续>35%。
综上所述,通过PDCA循环管理模式干预,能够显著提高术中自体血输注率,值得在各医院的麻醉科推广。
