腹腔镜联合胆道镜经胆囊管治疗胆总管结石的有效性与安全性
2022-03-13周绍荣焦兰农陈秋兰姚建根
周绍荣 张 鹏 焦兰农 陈秋兰 姚建根 江 涛
胆囊结石合并胆总管结石是常见的肝胆外科疾病,据不完全统计,有10%~20%慢性结石性胆囊炎患者合并胆总管结石[1-2],且患病率逐年升高。腹腔镜下胆囊切除术+胆总管切开探查术(LCCBDE)是目前临床常用的手术方式,与传统手术相比,其具有手术微创化、患者术后恢复快等优点[3];但术中仍需切开胆总管,术后留置T管时间超过2周,给患者带来诸多不便[4]。随着微创理念的深入,胆囊管作为自然腔道,腹腔镜下胆囊切除术+经胆囊管行胆总管取石术(LTCBDE)更具微创优势,更符合加速康复外科理念。本研究旨在探讨LTCBDE治疗胆总管结石的有效性与安全性。
1 对象与方法
1.1 研究对象 收集2015年1月—2019年12月间在泰州市中医院普外科行手术治疗的55例慢性结石性胆囊炎合并胆总管结石患者的临床资料,所有患者术前均通过腹部超声和磁共振胰胆管造影(MRCP)检查确诊。其中男24例、女31例;年龄范围24~76岁,年龄为(56.17±16.63)岁。根据手术方式将患者分为LTCBDE组(26例)和LCCBDE组(29例)。纳入标准:①胆总管结石直径<10 mm,胆总管结石数量≤3枚;②肝功能Child分级A级。排除标准:①合并急性胰腺炎或胆管炎;②合并肝硬化及凝血功能障碍;③有上腹部手术史和(或)经内镜逆行胰胆管造影术(ERCP)治疗史;④胆囊管内径<0.5 cm或胆囊管扭曲;⑤合并肝内胆管结石、胆总管下端结石嵌顿。本研究经医院伦理委员会审核、批准[伦理号为2018-062-01(技)],所有患者均签署知情同意书。
1.2 方法 LTCBDE组采用“四孔法”行腹腔镜手术,取平卧位,行气管插管全身麻醉后建立气腹,压力维持在12 mmHg(1 mmHg=0.133 kPa),充分显露胆囊三角(Calot三角),分离胆囊动脉及胆囊管。以可吸收夹夹闭胆囊动脉后于远端电钩离断,以钛夹夹闭胆囊管远端(防止胆汁流入腹腔和胆囊内结石脱落),于Winslow孔处放置显影小纱布1块;于胆囊管汇入部远端约1 cm处斜行剪开胆囊管前壁但不剪断,随后将胆道镜镜头经剑突下穿刺器Trocar置入腹腔经胆囊管进行胆道探查。对于内径较小的胆囊管,可先以直角钳将其轻轻扩张;如胆道镜不能顺利通过胆囊管进入胆总管或胆总管结石较大(直径≥8 mm)或胆囊管偏短,则经胆囊管向胆总管做斜纵行小切口(非垂直切口,以免术后发生胆管狭窄)剪开胆囊管汇合部[5],以胆道镜能顺利进入胆总管为度;在胆道镜引导下,应用取石网篮取尽结石,仔细检查并确认胆管无结石残留,胆总管下端通畅,Oddi括约肌收缩良好,于距胆总管0.5 cm处以可吸收夹夹闭胆囊管并切除胆囊,胆囊管汇入部切开者以3-0可吸收缝线行胆囊管成形缝合;Winslow孔放置负压引流管,观察腹腔引流情况。术后给予患者常规的解痉、抗炎、支持治疗。
LCCBDE组的麻醉方法、患者体位、穿刺孔、Calot三角的处理同LTCBDE组,术中胆囊管暂不离断以利于胆总管暴露;经细针穿刺证实为胆总管后,纵行切开胆总管1.0 cm,将胆道镜镜头经剑突下Trocar置入腹腔,应用取石篮取出胆管内结石;经胆道镜确认胆管无结石残留后放置T管,以3-0可吸收缝线间断缝合胆总管;最后将胆囊完整切除,Winslow孔放置负压引流管。术后治疗同LTCBDE组。
1.3 观察指标 记录两组患者的一般资料(性别构成、年龄)和手术相关指标(手术时间、术中出血量、首次排气时间、腹腔引流时间、术后住院时间),记录患者出院时至术后2周时的消化道症状分级评分,以及随访3个月内并发症(胆漏、出血、胆管狭窄、胆管残余结石)的发生情况。
1.4 消化道症状分级评分标准 本次研究根据手术及术后下消化道功能恢复的特点,参照消化道症状分级评分表(gastrointestinal symptom rating scale,GSRS)并进行适当修改,选择食欲差、脐周痛、腹泻、便秘、下腹胀、排气增多、硬粪共7项指标。每项对应分值为0~3分,0分为无症状,1分为轻微症状,2分为中度症状,3分为严重症状,最后每项相加得出总分,分值越高提示患者胃肠道症状越严重。

2 结 果
2.1 两组一般资料比较 LTCBDE组男11例、女15例;年龄范围24~75岁,年龄为(55.08±11.64)岁。LCCBDE组男13例、女16例,年龄范围27~76 岁,年龄为(57.20±14.77)岁。两组间患者性别构成、年龄的差异均无统计学意义(P值均>0.05)。
2.2 两组手术相关指标比较 LTCBDE组术中出血量显著少于LCCBDE组(P<0.05),术后首次排气时间、腹腔引流时间、术后住院时间均显著短于LCCBDE组(P值均<0.05)。两组间手术时间的差异无统计学意义(P>0.05)。见表1。
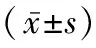
表1 两组患者手术相关指标的比较
2.3 两组术后消化道症状分级评分比较 LTCBDE组术后消化道症状分级评分总分为(2.65±1.41)分,显著低于LCCBDE组的(4.24±2.06)分(P<0.05)。LTCBDE组食欲差、便秘、硬粪的评分均显著低于LCCBDE组(P值均<0.05),两组间腹泻、脐周痛、下腹胀、排气增多评分的差异均无统计学意义(P值均>0.05)。见表2。

表2 两组患者术后消化道症状分级评分的比较 [M(P25,P75),分]
2.4 两组并发症发生率比较 LCCBDE组术后1例患者发生胆漏,并发症发生率为3.45%(1/29),该患者经保守治疗后好转出院;LTCBDE组术后无1例患者发生并发症,并发症发生率为0。两组间患者术后并发症发生率的差异无统计学意义(P>0.05)。两组患者术中均无中转行开腹手术,LTCBDE组有1例患者因取石困难而改行LCCBDE。所有患者均痊愈出院,出院后随访3个月,无相关并发症发生。
3 讨 论
胆囊结石是我国常见的疾病之一,随着生活条件的改善,其发病率日趋增高。Ibrarullah等[6]报道,胆囊结石患者中合并胆总管结石者约占21.2%,胆总管结石易引起全身黄疸、胆管炎和胆源性胰腺炎,对患者的健康造成严重影响。胆总管结石的手术方式主要有传统开腹手术、内镜下十二指肠乳头括约肌切开术(endoscopic sphinc terotomy,EST)和LCCBDE术,但上述手术方式均存在局限性,如破坏了Oddi括约肌的完整性、留置T管给患者生活带来不便,以及术后并发症的发生等降低了患者的生活质量。随着微创技术的进步和加速康复外科理念的普及,腹腔镜下经胆囊管途径治疗胆总管结石的手术方式逐渐在临床开展[7],无需开腹,不破坏Oddi括约肌,术中不切开胆总管,维持了正常的胆道生理功能,减少了相关并发症的发生,是一种创伤更小、术后恢复更快的手术方法,更具微创化的优势[8-9]。LCCBDE术中胆总管一期缝合对患者的创伤小,但要求患者胆总管直径>10 mm,且无明显炎症水肿[10]。多项研究[9,11-12]结果表明,与LCCBDE+胆总管一期缝合相比,LTCBDE术后胆漏、胆管狭窄等并发症发生率更低;在符合适应证的前提下,可优先考虑行LTCBDE,胆总管直径为8~10 mm的患者从中获益更大。
本研究结果显示,两组患者术后并发症发生率的差异无统计学意义;所有患者均痊愈出院,且随访3个月,无相关并发症发生,提示两种术式均安全有效。两组间手术时间的差异无统计学意义;LTCBDE组术中出血量显著少于LCCBDE组,术后首次排气时间、腹腔引流时间、术后住院时间均显著短于LCCBDE组;结果表明,LTCBDE更具有效性和安全性,能减轻患者痛苦,缩短住院时间,从而进一步减轻患者家庭的经济负担[13]。因此,LTCBDE已成为治疗胆囊结石合并胆总管结石的重要手术方式。Hanif等[14]的研究结果表明,LTCBDE术中无需切开胆总管,是一种创伤小、术后恢复快、治疗效果明确的胆总管取石方法,并且避免了胆总管切开后留置T管所引起的并发症发生,显著缩短了住院时间;建议将LTCBDE作为胆囊结石合并胆总管结石的首选方法。本研究中患者腹腔引流时间(>3 d)及术后住院时间(>7 d)均较长,考虑与临床医师术后管理思路保守,以及大多数患者要求待身体恢复良好、在院拆线后出院有关。在今后的工作中,随着技术的熟练、思路的更新,应做好患者的围手术期管理和宣教工作,以缩短引流管放置时间和住院时间,更好地发挥微创手术后快速康复的优势。
LTCBDE术后无需通过T管引流胆汁,保留了胆汁的消化作用。本研究结果显示,LTCBDE组术后消化道症状分级评分总分显著低于LCCBDE组,且患者的食欲差、便秘及硬粪评分均显著低于LCCBDE组,表明行LTCBDE的患者术后胃肠道功能的恢复明显优于行LCCBDE的患者。由此可见,保留胆汁对于患者术后的食欲和消化功能促进作用明显,更体现了加速康复外科理念的优势。
LTCBDE的手术创伤小、住院时间短,术后胃肠道功能恢复快,并能减轻患者的经济负担,是最理想的微创手术方法。然而,LTCBDE仍受各种条件的限制:胆道镜经胆囊管途径进入肝总管的操作较困难,且胆囊管汇合部切开方向为向下斜纵行切开,故须选择不伴有肝内胆管结石的患者;目前泰州市中医院胆道镜的直径为5 mm,胆囊管内径、胆总管直径和结石直径均需符合相应的条件,否则难以置入胆道镜或在置入胆道镜过程中造成胆管撕裂;如胆总管下端狭窄不通畅,经胆囊管途径或胆管一期缝合的手术方式,术后易发生胆总管压力升高导致的一系列风险(胆漏、胆道出血和肝功能损害等)。因此,应严格把握LTCBDE的手术适应证:①术前腹部超声或MRCP检查确诊的胆总管结石,不伴有肝内胆管结石,且胆总管结石数量≤3枚,胆总管结石直径<10 mm[15];②胆总管直径>0.8 cm,胆总管下端无狭窄和结石嵌顿;③胆囊管内径≥0.5 cm;④胆总管壁无明显的急性炎症水肿。如胆总管结石较大,取出困难或胆囊管较短时,将胆囊管向汇入部斜纵形切开,而非垂直于胆总管切开,可方便取出[16],结石取尽后以3-0可吸收缝线行胆囊管成形缝合;如术前检查提示无胆总管下端狭窄,术中胆道镜见十二指肠乳头开合正常即可,不可反复刺激十二指肠乳头,以免因刺激所致水肿造成术后胆道压力升高引发胆漏[17]。鉴于上述原因,术后常规给予解痉药物。Chuang等[7]的研究结果亦显示,胆道镜经胆囊管进行胆总管探查,并行胆总管结石去除术,取得了一定疗效。
综上所述,LTCBDE治疗胆总管结石具有安全、患者痛苦小、术后胃肠道功能恢复快等优点,保留了胆道系统的完整性,使微创外科的优势最大化,从而提高患者的生活质量,值得在临床进一步推广应用。术前仔细评估患者健康状况、心理因素、依从性和合并症等,严格把握手术适应证,根据患者具体情况选择最佳的个体化治疗方案,术者熟练掌握腹腔镜和胆道镜的操作,遵循安全、有效的原则,从而提高手术成功率。
