“胰腺中心解剖法”在62例腹腔镜胃癌淋巴结清扫术中的应用
2022-03-08王冠男钱道海奚士航王小明
王冠男,钱道海,韩 猛,王 徐,奚士航,王小明
(皖南医学院第一附属医院 弋矶山医院 肝胆外科,安徽 芜湖 241001)
1994年,Kitano首次报道[1]腹腔镜治疗早期胃癌,距今腹腔镜胃癌根治术经历了二十多年的发展,现如今已日趋成熟。但由于胃周围的血管淋巴结极为丰富,毗邻的器官较多,腹腔镜技术的掌握是个循序渐进的过程,如何能有序、高效地进行淋巴结清扫一直是人们关注的焦点。2009年,张策等[2]根据胰腺周围间隙的活体解剖学提出了以胰腺为中心的腹腔镜胃癌D2淋巴结清扫技术。该手术方法思路清晰,解剖层次清楚,容易显露胃周血管及淋巴结。
1 资料与方法
1.1 临床资料 弋矶山医院肝胆外科2016年1月~2018年12月共收治胃癌患者62例,男性35例,女性27例。患者年龄42~73(62.40±11.25)岁,胃窦癌42例,胃体癌20例,纳入标准:术前均行胃镜检查病理确诊胃癌、且病灶直径≤2 cm;腹部增强CT、胸部CT检查排除肝、肺等远处器官转移的患者。排除标准:术中发现远处转移;中转开腹手术。其中行腹腔镜远端胃癌根治+毕II式吻合42例,腹腔镜全胃根治切除+Roux-en-Y吻合术20例。术中围绕胰腺为中心进行淋巴结清扫,手术均获成功。
1.2 手术器械 Karl Storz高清腹腔镜、强生超声刀、腔镜直线切割闭合器。
1.3 手术方法 麻醉成功后,采用平卧分腿位,主刀位于患者左侧,助手在患者右侧,扶镜手站立于两腿之间。戳卡的布局采用常规五孔法,脐部观察孔(C点)戳卡下移2 cm,主操作孔(A点)位于左侧腋前线与肋缘连线下方,12 mm戳孔。副操作孔(B点)为5 mm戳孔,位于左侧锁骨中线与脐水平线连线交点上方2 cm。右侧腹部布孔位置与左侧对称,均为5 mm戳孔(D点和E点)。
手术步骤如下:①提起胃结肠韧带,沿横结肠上缘切开大网膜,进入胃后间隙。一般从横结肠中部偏左的位置,比较容易进入胃后间隙。②进入间隙后,游离向两侧展开。向右沿胰腺、十二指肠表面向上、向右推进,在胃网膜右静脉根部用Hemolok闭合切断,清扫第6组淋巴结。继续向上游离直至显露十二指肠,十二指肠是该步骤的解剖标记。向上抬起胃窦部,切开胰腺背膜,显露胃十二指肠动脉及胃网膜右动脉,在根部用Hemolok闭合切断,至此幽门下方清扫完毕。③将胃体向上方挑起抬高,胰腺背膜向上游离至胰腺上缘。沿胰腺上缘向两侧游离,切开胰腺上缘脂肪组织,显露肝总动脉及脾动脉。沿肝总动脉向肝固有动脉方向清扫第8组淋巴结,同样在胰腺上缘切开脾动脉鞘,沿脾动脉清扫第11组淋巴结。当两侧淋巴脂肪组织清除后,胃左动脉根部及腹腔干就清晰地显露出来,在胃左动脉根部用两个Hemolok夹闭后切断,清扫第7组淋巴结。沿此平面继续向上游离直至显露膈肌脚(图1)。④沿胰腺上缘、脾动静脉上缘紧贴腹膜后向胰尾方向清扫,于脾动脉发出胃短血管根部游离后,Hemolok夹闭后使用超声刀切断,并沿脾门向上游离大网膜至贲门左侧,清扫第4、10组淋巴结。胰腺上组淋巴结基本游离完毕(图2)。⑤于胃后,沿胃小弯侧切断胃小弯血管弓的胃壁分支,沿小弯上至贲门右侧,下至肿瘤上方5 cm处,清除第1、3组淋巴结。⑥再沿结肠上缘向左游离至脾动脉发出胃网膜左动脉根部,清扫第4组淋巴结。从此处向胃大弯处胃壁切开大网膜,在沿大弯侧胃壁切断大网膜至胃体预切断线处。胃体游离及淋巴结清扫完毕。取出标本,重建消化道。术毕,远端胃切除,于十二指肠残端处放置引流管一根,D点引出腹腔;全胃切除,于十二指肠残端及食道空肠吻合口处各放置引流管一根,D点和A点引出腹腔。
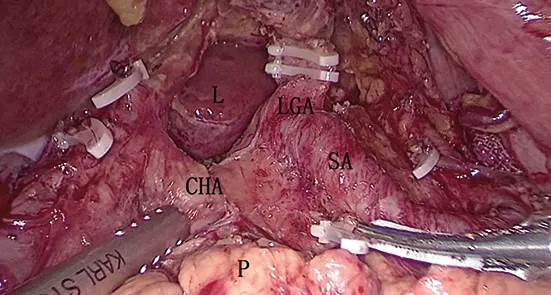
CHA.肝总动脉;SA.脾动脉;LGA.胃左动脉;L.肝;P.胰腺。
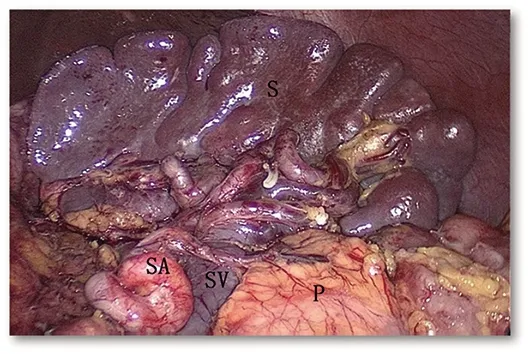
SA.脾动脉;SV.脾静脉;S.脾脏;P.胰腺。
2 结果
62例患者手术均取得成功,无中转开腹病例,术后无出血、消化道瘘等并发症,均顺利出院。手术时间160~270 min,平均(217.36±51.45)min,术中出血量100~200 mL,平均(135.24±32.48)mL,清扫淋巴结个数16~28枚,平均(21.76±5.48)枚,住院时间8~13 d,平均(10.25±1.73)d,术后胃肠道功能恢复时间28~66 h,平均(52.46±14.37)h。肠道功能恢复后,拔除胃管,进食流质。术后1周,引流液<20 mL,拔除腹腔引流管。术后随访6~12月,肿瘤患者无局部复发及远处转移。
3 讨论
在腹腔淋巴结清扫上,由于腔镜的放大作用和超声刀良好的止血效果,腔镜手术能够得到比开放手术更好的暴露效果[3]。目前,腔镜手术清扫的范围和程度已经不亚于开放手术。规范的胃癌外科治疗是从系统清扫淋巴结开始,外科医师淋巴结清扫的技术和范围是影响患者预后的主要因素,外科医师手术质量的降低难以用化疗等其他治疗方法进行弥补[4]。
胃周淋巴结的分布和流动走向是与胃周围血管的分布相联系的,需要清扫的淋巴结均聚集在血管的根部,淋巴结清扫的过程也是胃周血管显露的过程[5-6]。淋巴结清扫的实质就是沿着胃周的解剖层次(无血管区)向血管根部逐步推进,在根部把血管进一步显露和游离,也就是把周围的淋巴脂肪组织推向血管的远心端,在离断血管后,清扫的淋巴结就和标本一起被整体切除,符合肿瘤外科的根治原则[7-8]。胃周的血供主要来自腹腔动脉系统,这些血管以胰腺为中心,围绕其分布。胰腺是血管定位和解剖的中心,由于腹腔血管的根部都在胰腺的周围,以胰腺为中心进行手术,可以很快到达血管根部,少走弯路。
在胰腺上缘进行淋巴结清扫时,我们按照一个中心,两步推进的方式进行,也可以看作是“⊥”形清扫。一个中心就是以腹腔干为中心,这是上腹部淋巴结清扫的标志,两步推进:第一步是“水平推进”,沿着腹腔干的分支——肝总动脉向肝固有动脉、肝门部进行清扫,同时在十二指肠的后方显露胃十二指肠动脉,顺着血管向肝门方向解剖,这样可以在胃右血管的根部进行离断,此处胃右动脉如果超声刀直接切断后,发生迟发性出血的可能性大[9],可以一并清扫第5、7、8、9及12a组淋巴结。再沿腹腔干的另一分支——脾动脉向胰尾方向进行清扫,沿途在胃后动脉的根部进行离断,此处的清扫可以继续向脾门方向延伸,清扫第10、11组淋巴结。第二步是“上下推进”,沿着肝总动脉向上,顺藤摸瓜找到腹腔干的另一分支——胃左动脉,在根部离断后贴着膈肌脚向上一直清扫到贲门口。此处在胰腺上缘的游离需注意胃左静脉,胃左静脉根部撕裂易导致难以控制的静脉出血[10]。
在膜解剖外科盛行的今天,手术中我们遵循膜解剖的手术原则[11],这层膜是腹腔内固有的组织间隙,超声刀行走于此间隙内,很少会有出血。在一些肥胖的患者中,虽然膜解剖间隙难以寻找,但只要找到固有的解剖标志[12-13],如十二指肠、胰腺上缘的肝总动脉等,我们就可以沿着正确的解剖层次进行手术。对于术中的意外出血,一般有两种情况。一是术野的渗血,多为小静脉的出血,由于静脉的压力较低,只要用纱布轻轻压迫后,出血自止;二是血管的活动性出血,这种出血只进行纱布压可能无法奏效,需要助手在充分的暴露下,用吸引器吸净积血并控制出血,让主刀者看清出血的位置,用Hemolok或钛夹夹闭止血。
本研究中的62例患者,手术均取得了成功,选择合适的病例,腹腔镜胃癌手术是完全可行的,作为一种微创治疗方式,给广大患者带来了福音。目前我们开展的例数不足,随着治疗病例的增加,我们会进一步总结“胰腺中心解剖法”的手术经验。腹腔镜胃癌根治术有望成为早期和进展期胃癌手术治疗的“金标准”。
