三维斑点追踪成像技术评价肥厚型心肌病患者早期左心室局部收缩功能的临床研究
2022-02-21纳丽莎王婷婷
黄 璇,纳丽莎,潘 璐,王婷婷,周 丽,吴 丹
肥厚型心肌病(HCM)是一种遗传率较高发的单基因遗传病[1],截至目前在已发现报道的1400余个与HCM相关的肌丝蛋白突变位点中,大多数的突变位点为“隐匿性”[2],由于编码心脏收缩器肌节蛋白的基因发生突变,HCM患者发生了一系列特征性的病理变化,主要的病理特征是心肌成纤维细胞严重增殖。然而大多数HCM患者的预后相对较好,但有些患者发生不良事件的风险增加。评估风险患者对于最佳治疗和随访很重要。传统的超声心动图检查不够灵敏,无法准确评估肥厚型心肌病 (HCM)患者的左心室收缩功能障碍。三维斑点追踪成像技术(3D-STI)能够在三维立体空间内追踪心肌粒子的真实运动轨迹,以应变为指标定量反映局部心肌力学状态和功能[3]。本研究应用3D-STI评价肥厚型心肌病患者左心室早期局部收缩功能,报告如下。
1 资料与方法
1.1 一般资料:选择2018年4月至10月35例HCM患者为肥厚型心肌病组(HCM组),包括非梗阻型(NHCM)19例(LVOT-PG≤30 mmHg),男女比例为11∶8,年龄18~65岁,平均(29.05±21.20)岁;梗阻型(OHCM)16例(LVOT-PG>30 mmHg),男女比例为10∶6,年龄31~69岁,平均(40.61±20.56)岁;对照组为健康体检者30例,男女比例为19∶11,年龄26~68岁,平均(33.06±20.87)岁,行一般体格检查,经胸超声心动图、心电图均正常者。HCM患者入选标准符合《2014年ACCF/AHA肥厚型心肌病诊断与治疗指南》 诊断标准[4]:2D-TTE所示IVS≥15 mm。本研究所有HCM病例组选取条件:左心室舒张末期内径正常、左心室射血分值(LVEF)≥50%、窦性心律、无明显临床症状。
1.2 仪器与方法
1.2.1 仪器:采用Philips IE33彩色多普勒超声仪,配备 S5-1相控阵探头(频率1~5 MHz),配有脱机Tom Tec4.0工作站进行采集后图像分析。
1.2.2 图像采集:体位准备后,调节仪器帧频>60帧/s,ECG为3个周期。准备完毕后先记录2DE相关指标:室间隔舒张末期厚度(IVSD)、左室后壁舒张末期厚度(LVPWD)、左室舒张末期前后径(LVEDD)、左室收缩末期前后径(LVESD),双平面Simpson法测量计算LVEF值;测量二尖瓣口舒张早期(E)、二尖瓣口舒张晚期(A),并计算E/A;测量主动脉瓣下收缩期左室流出道流速估算出左室流出道最大压力阶差(LVOT-PG)。根据公式计算左心室质量指数(LVMI)。切换X5-1探头,选择仪器中“Full Volume”3D模式,记录并存储左心室全容积连续3个心动周期的2D动态图像。
1.2.3 图像分析:脱机3D-STI分析软件TomTec4.0,分别调整其他切面的Apex基线位于顶端心尖位置,MV基线位于两侧二尖瓣环连线中点,随后软件将自动追踪各切面的心内膜线,自动贴合。待所有调整满意后,点击“analysis”,软件自动计算出左心室16节段收缩期峰值应变。

2 结果
2.1 各组临床资料比较:3组受检者一般临床资料比较,差异均无统计学意义(P>0.05),见表1。

表1 3组临床资料比较
2.2 3组常规超声心动图指标比较:与NOR对照组比较,各组LVEF均差异无统计学意义(P>0.05);NHCM组、OHCM组的IVSD、LVPWD、LVOT-PG 以及LVMI 明显增加,差异有统计学意义(P<0.05);与NHCM组比较,OHCM组IVSD、LVPW以及LVOT-PG明显增加,差异有统计学意义(P<0.05),见表2。

表2 3组常规二维指标比较
2.3 各节段纵向峰值应变(LS)参数比较:与NOR组比较,NHCM组、OHCM组除侧壁、后壁的中段以及下壁中段、心尖段差异无统计学意义(P>0.05)外,其余各节段LS均明显降低,差异有统计学意义(P<0.05);与NHCM组比较,OHCM组的后间隔、前间隔基底段及前壁基底段LS降低更显著,差异有统计学意义(P<0.05),见表3。
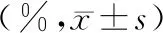
表3 3组各节段LS比较
2.4 各节段径向应变峰值(RS)比较:与NOR组比较,NHCM组、OHCM组后间隔、前间隔、前壁以及下壁的基底段、中段RS明显降低,差异有统计学意义(P<0.05),其余各节段差异均无统计学意义(P>0.05);与NHCM组比较,OHCM组RS更低一些,但是差异无统计学意义(P>0.05),见表4。
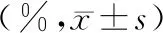
表4 3组各节段RS比较

注:*表示与NOR组比较,P<0.05。
2.5 各节段圆周峰值应变(CS)参数比较:与NOR组比较,NHCM组、OHCM组前后间隔的基底段及中段,下壁基底段、中段以及心尖段的CS峰值呈现降趋势;其中前间隔基底段显著降低,差异有统计学意义(P<0.05);后间隔心尖段、侧壁、前壁以及后壁各节段CS与NOR组比较,增加趋势明显,其中侧壁基底段显著增加,差异有统计学意义(P<0.05),见表5。
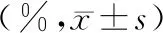
表5 3组各节段CS比较
3 讨论
Buckberg[5]研究定义室壁的心肌层为一条由相互折叠的肌纤维组成的带状结构,走形呈螺旋结构排列。此心肌纤维带从主动脉根部发出[6],止于肺动脉根部。这一定义已得到认同,由于三维心脏结构的复杂性,螺旋心室心肌带(HVMB)现已被认为是理解心脏功能的重要基石。HVMB 包括一个螺旋组件,即一个心尖部螺旋结构(在形成过程中以 60° 角相互交叉的倾斜下降和上升)和一个基底螺旋结构(包含左右横向侧)。在心室收缩过程中,所有心肌纤维同时协调做功,心肌细胞在这些力的作用下,出现心肌纵向缩短、圆周方向压缩、径向增厚、扭转运动,以利于心室射血。
传统的超声心动图可用于诊断HCM患者舒张功能障碍,其主要特征是左心室松弛受损,左心室僵硬增加,HCM 患者充盈率降低。然而,使用传统方法不能准确评估收缩功能障碍,所以我们经常发现传统LVEF值评估 HCM 患者的收缩功能常为正常或高动力改变。然而LVEF取决于LVEDV中每搏输出量的百分比,主要反映心腔大小和容积的变化,明显受心脏前负荷和后负荷的影响。HCM患者肥厚的心肌和乳头肌突出到腔内[7]。从而使得 LV 的大小和容积减小,出现楔形或铲形心室腔。因此,LVEF不能完全反映心脏每搏输出量,尤其是在LV大小和容积明显减小的HCM患者中。仅应用该参数来评估 LV 收缩功能可能会导致错误或偏差。以前我们认为HCM 患者经常出现呼吸困难、疲劳和运动能力降低等症状[3],是因为HCM患者舒张功能障碍所致。然而,分子研究证实,在 HCM患者中,心脏收缩功能障碍发生在心肌肥厚之前[8]。因此,使用一些新技术评估 HCM 患者的心脏收缩功能尤为重要。
3D-STI能够准确在三维立体的空间里识别心室肌声学斑点,在各种力做功下,从心肌的力学水平解释局部心肌的运动规律。3D-STI的各项参数能够准确识别无明显临床症状HCM患者微小的心肌损害[9-11]。本研究结果中,HCM组LS多数节段LS均明显降低,差异有统计学意义(P<0.05)。这与之前相关实验符合[9],这是因为 3D-STI 可以重复测量LV应变峰值,通常即使在早期阶段(亚临床收缩功能障碍),HCM 患者的纵向应变(肥厚增值节段/纤维化节段受影响最大)也显著减少,并且 LV 解旋减少[12]。此外,矛盾的心尖应变(心尖节段的收缩期延长)可用于提高心尖部 HCM 中超声心动图的诊断率。同时NHCM组、OHCM组各节段RS相较对照组有明显减低的趋势,其中前后间隔和前、下壁的基底段及中段的RS降低有统计学意义;这一结果与曾乐凤等[13]研究结果相一致。根据左室16节段划分法,我们将左室壁划分为基底段、中段以及心尖段。以上研究结果表明,当HCM患者心肌出现增厚时,左室壁各节段局部收缩功能随之出现不同程度的降低,其中基底段通常最易受累,其次为中段,心尖段受累较轻;这与肥厚好发的部位密切相关,HCM患者左室壁肥厚通常累及基底段及中段,心尖肥厚者较为少见,这与相关研究相符[13]。还有相关研究表明,HCM患者心肌收缩功能障碍不仅表现在明显肥厚节段,同时也反映在非肥厚节段,故在HCM患者中,心肌收缩功能障碍可能先于心肌肥厚发生[14]。因此,心肌收缩功能障碍可能首先发生,继而心肌纤维肥厚可能是一种代偿反应。肥厚程度越明显,心肌应变损害越严重。HCM患者左室壁肥厚通常累及基底段及中段,心尖肥厚者较为少见,这与相关研究相符[9,15]。肥厚程度是改变心肌力学的主要因素,对于HCM 患者,心肌肥厚程度是定期随访时评估的参数之一。正常人心室壁三层走形不同的心肌纤维组成中纵向心肌纤维占比70%[16],这就解释了当左室壁增厚受累后,数据多表现为多节段纵向应变大幅度降低;而反映室壁收缩期增厚程度的短轴方向运动的径向应变受累较轻。
本研究显示OHCM组16节段纵向应变降低趋势相比NHCM组较为明显,其中前后间隔及前壁的基底段降低更显著,差异有统计学意义。致使左室出现高动力性收缩,进而左室流出道出现狭窄,发生流出道梗阻显像,使得钙离子在舒张期的分离受影响,从而增加了心肌僵硬度[9]。此时当心肌开始收缩时,心肌缺血程度加重,导致心肌收缩功能进一步降低。在局部圆周应变的研究中发现,NHCM组、OHCM组前后间隔基底及中段,下壁基底段、中段以及心尖段的CS峰值降低趋势明显,其中前间隔基底段最为显著;而侧壁、前壁及后壁各节段的CS峰值增加趋势明显,其中侧壁基底段显著增加。这是因为在心肌多方向的运动中,圆周方向受累最小甚至不受累,除显著增厚的左室壁CS降低外,其余各节段CS则是出现代偿性的增加,这是为了维持心肌纤维收缩期正常的做功,这与Carasso S等人[17-18]的研究结果相似。尽管本研究中HCM患者经常规超声心动图检测LVEF值尚在正常范围内,但是研究结果显示患者各方向局部心肌应变已经出现了不同程度的降低,这就说明常规超声心动图不能评估HCM患者左心室局部收缩功能,而3D-STI技术所测得收缩期16节段的应变峰值能够发现HCM患者早期左心室局部收缩功能的变化。
3D-STI技术所获得的HCM患者左心室16节段LS及RS能准确评价患者早期左心室局部收缩功能的改变,以期为临床提供早期诊断及早期干预的可靠依据。
