基于创面生长因子研究皮肤软组织扩张术对烧伤整形患儿创面修复的促进作用
2022-02-13冯建科
何 兰,蔺 洁,冯建科,李 辉
烧伤是外界因素(电力、高温、化学物质)所致皮肤组织损伤,主要侵害人体皮肤或黏膜,表现为红肿、缺氧血症、水疱,需及时采取相应治疗[1]。对于烧伤深度Ⅱ~Ⅲ度患儿而言,外科手术是最佳治疗手段,其中以复合皮移植术应用最为广泛,应用效果已得到诸多研究证实[2-3],但植皮后极易诱发组织挛缩、供区继发性缺损等并发症,影响患儿康复。而皮肤软组织扩张术可为患者提供完美、高质量、接近面部组织的皮肤,多用于组织修复治疗[4]。另有研究表明,骨形态发生蛋白-7(BMP-7)、转化生长因子-β1(TGF-β1)、碱性成纤维细胞生长因子(bFGF)等生长因子参与了烧伤组织病理生理过程[5-6]。目前大多研究主要从愈合时间、疗效、并发症等方面探讨复合皮移植术与皮肤软组织扩张术治疗烧伤整形患儿的价值,但对创面生长因子影响的报道少见。故本研究对此展开讨论,旨在为烧伤整形患儿确定最佳手术方案提供依据。
1 资料与方法
1.1临床资料 选取2019年1月—2020年1月我院103例烧伤整形患儿。纳入标准:符合烧伤诊断标准[7];伤后12 h内入院;九分法判断烧伤面积≤20%;具备明确手术指征;患儿年龄1~10岁,性别不限;临床资料完整。排除标准:凝血功能异常者;有出血倾向者;急、慢性感染者;烧伤部位肢体功能严重障碍者;术前接受表皮生长因子治疗者;伴皮肤病者;伴严重器质性病变者。103例根据手术方案的不同分为扩张组52例和移植组51例。扩张组男30例,女22例;年龄(5.23±0.58)岁;体质量(36.64±3.98)kg;烧伤体表总面积(13.24±1.33)%;烧伤部位:面部16例,四肢及躯干各18例;烧伤深度:Ⅱ度30例,Ⅲ度22例。移植组男27例,女24例;年龄(4.64±0.70)岁;体质量(37.05±2.26)kg;烧伤体表总面积(11.98±1.42)%;烧伤部位:面部14例,四肢21例,躯干16例;烧伤深度:Ⅱ度26例,Ⅲ度25例。2组基线资料比较差异无统计学意义(P>0.05),具有可比性。
1.2治疗方法
1.2.1扩张组:行皮肤软组织扩张术,共分2期手术。第1期合理分析患儿烧伤状况及修复位置大小,选取适当大小皮肤扩张器,于受损部位修复区域准确标记扩张部位及注射弧,并于扩张位置与修复区域交界处作一切口,置入扩张器,充分止血后,引流管引流,分层缝合皮下软组织和皮肤。1周后将无菌0.9%氯化钠注射液15~30 ml注入扩张球囊内部,后根据扩张球囊具体情况每周注射1~2次,注入量根据患者扩张球囊尺寸、皮肤张力决定,一般注射4~10次后结束。第2期手术取出体内扩张器,以旋转方式将皮瓣放入创面,行创面修复处理。
1.2.2移植组:行复合皮移植术,气管插管麻醉,先切除烧伤部位瘢痕组织,切除深度至深筋膜,取出坏死皮肤组织,修复畸形部位,止血成功后,生理盐水清洗细胞异体真皮,抗生素液湿敷,于烧伤部位创面贴敷适当异体真皮,细线缝合、固定,绑带加压包扎,10 d后打开,确认伤口愈合情况,愈合良好后穿弹性套筒。
1.3观察指标
1.3.1临床疗效[8]:术后3个月比较2组疗效。显效:创面愈合面积≥80%,炎症消失,血运恢复正常;有效:创面愈合面积60%~80%,炎症、血运均有所好转;无效:创面愈合面积≤59%,炎症、血运未改善甚至加重。总有效率=显效率+有效率。
1.3.2围术期指标:包含创面愈合时间、创面愈合率、皮肤血运恢复时间、术后24 h疼痛程度。创面愈合率=(术前烧伤创面面积-术后烧伤创面面积)/术前烧伤创面面积×100%。以视觉模拟评分法(VAS)评估术后疼痛程度,评分范围0~10分,分值越高表示疼痛程度越严重。
1.3.3创面生长因子:无菌条件下,取2组术前及术后3个月外周肘静脉血3 ml,离心15 min(3000 r/min)取上清液,-20 ℃冰箱保存待测。采用ELISA法测定血清BMP-7、TGF-β1、bFGF水平,试剂盒购自上海抚生实业有限公司,严格参照试剂盒说明书操作。
1.3.4瘢痕状态:采用温哥华瘢痕量表(VSS)评估2组术前及术后3个月瘢痕状态,该量表从柔软度(5分)、色泽(3分)、血管分布(3分)、厚度(4分)4个维度进行评估,分值越高表示瘢痕越严重。
1.3.5美容效果[9]:术后3个月比较2组美容效果。优:烧伤部位皮肤有弹性,外观恢复如常,患儿家属对皮肤修复十分满意;良:烧伤部位皮肤较有弹性,外观稍有异常,患儿家属对皮肤修复基本满意;差:烧伤部位皮肤无弹性,外观明显畸形,患儿家属对皮肤修复不满意。优良率=(优+良)例数/总例数×100%。
1.3.6并发症:比较2组组织坏死、红肿、感染、刃厚皮片移位等并发症发生情况。
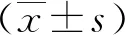
2 结果
2.1临床疗效比较 术后3个月,扩张组治疗总有效率高于移植组(P<0.01)。见表1。

表1 2组烧伤整形患儿临床疗效比较[例(%)]
2.2围术期指标比较 扩张组创面愈合时间、皮肤血运恢复时间短于移植组,创面愈合率高于移植组,术后24 h VAS评分低于移植组,差异有统计学意义(P<0.05)。见表2。
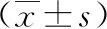
表2 2组烧伤整形患儿围术期指标比较
2.3术前术后创面生长因子水平比较 术前2组BMP-7、TGF-β1、bFGF水平比较差异无统计学意义(P>0.05)。术后3个月2组血清BMP-7、TGF-β1、bFGF水平均升高,且扩张组高于移植组,差异有统计学意义(P<0.05)。见表3。
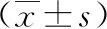
表3 2组烧伤整形患儿术前术后创面生长因子水平比较
2.4术前术后VSS评分比较 术前2组VSS评分比较差异无统计学意义(P>0.05)。术后3个月2组柔软度、色泽、血管分布、厚度评分均低于术前,且扩张组上述评分低于移植组,差异有统计学意义(P<0.05)。见表4。

表4 2组烧伤整形患儿术前术后VSS评分比较分)
2.5美容效果比较 术后3个月,扩张组美容优良率高于移植组(P<0.05)。见表5。

表5 2组烧伤整形患儿美容效果比较[例(%)]
2.6并发症比较 扩张组并发症总发生率低于移植组(P<0.05)。见表6。

表6 2组烧伤整形患儿并发症比较[例(%)]
3 讨论
烧伤是小儿常见意外事故,多见于幼儿期及学龄前期儿童,特别是1~4岁小儿,需及时采取烧伤整形治疗,目的在于修复创面,减轻瘢痕状态[10]。烧伤整形治疗包括复合皮移植术和皮肤软组织扩张术,其中复合皮移植术将同种异体脱细胞真皮移植至创面,使其与自体表面皮肤结合,形成复合皮肤切片,在修复创面的同时还可改善瘢痕外观,但移植皮肤与自体皮肤差异过大,多伴有颜色不匀、红肿、异皮瘢痕等并发症[11];皮肤软组织扩张术根据人体皮肤扩张性,利用扩张器充分容纳异体皮肤,加之扩张期间注入无菌0.9%氯化钠注射液,可刺激上皮细胞,促进新肌肤生长,弥补复合皮移植术颜色不匀、异体瘢痕等不足[12]。
目前复合皮移植术、皮肤软组织扩张术在烧伤整形中的应用效果已得到多项研究证实。赵永华等[13]指出,皮肤软组织扩张术在治疗效果、创面愈合时间、创面皮肤血运恢复时间、手术美观总满意度方面均优于复合皮移植术。林麟等[14]发现,皮肤软组织扩张术治疗烧伤患者总有效率为97.78%,并发症发生率为8.89%,明显优于复合皮移植术。需注意的是,同样条件下小儿烧伤程度较成人严重,同等烧伤面积小儿较成人更易出现酸中毒、脱水、休克,而上述研究纳入对象均为成人,本研究纳入对象则以小儿为主,旨在探讨采用2种术式治疗烧伤整形患儿能否取得同等的效果甚至更佳的效果。本研究结果显示,扩张组在临床疗效、围术期指标、并发症方面均优于移植组,说明皮肤软组织扩张术治疗烧伤整形小儿效果更佳,与上述研究观点相近。本研究还发现,扩张组可更为显著地改善烧伤整形小儿瘢痕状态,提高美容效果,这可能与皮肤软组织扩张术主张通过自身皮肤代偿机制修复烧伤瘢痕有关,再者治疗所用皮肤组织与烧伤周围皮肤情况一致,术后创面不会形成新瘢痕,可达到患儿家属对烧伤部位美观性的要求。另有研究指出,瘢痕增生与患者创面愈合时间呈正相关[15],故笔者认为VSS评分的降低可能与皮肤软组织扩张术缩短了烧伤整形患儿创面愈合时间有关,具体机制仍需进一步研究。
烧伤修复过程中多种细胞及其产物协同促进细胞外基质再生和重建,在此过程中新生组织主要依赖于新生血管,而肉芽组织可产生大量新生毛细血管,改善创面血液微循环,为组织提供丰富氧供和营养物质,进而促进创面修复[16-17]。TGF-β1为促纤维化因子,因其对成纤维细胞具有较强的分化作用,可加速创面修复过程;动物实验发现,BMP-7可能参与创口愈合,抑制增生性瘢痕形成[18]。王峰等[19]发现增生性瘢痕患者血清BMP-7、TGF-β1水平异常表达,病情好转后逐渐趋于正常。bFGF是成纤维细胞生长因子重要成员,周永刚等[20]发现,bFGF在烧伤患者血清中低表达,考虑原因与其可促进成纤维细胞、表皮细胞增殖和分化有关。本研究显示,术后3个月扩张组血清BMP-7、TGF-β1、bFGF水平高于移植组。究其原因在于,皮肤软组织扩张术术中注入无菌0.9%氯化钠注射液,可扩张烧伤皮肤,促进上皮细胞形成,加快皮肤细胞有丝分裂,生成毛细血管和新生皮肤,可有效修复创面,改善瘢痕状态。需注意的是,创面修复是多细胞因子动态交互的复杂过程,烧伤整形患儿在瘢痕修复过程中是否受到其他因子及受体的影响,不同因子及受体间是否存在相互关系可作为今后的研究方向。
综上,皮肤软组织扩张术有利于改善烧伤整形患儿创面生长因子水平,缩短创面愈合时间,提高治疗效果、创面瘢痕状态及美容效果,并减少了并发症的发生。
